Как проявляются боли поджелудочной железы?
Содержание:
- Заболевания поджелудочной железы и симптоматика
- Народная медицина в лечении панкреатита
- Рак поджелудочной железы
- Симптомы и признаки заболеваний поджелудочной железы
- Причины возникновения
- Боли при панкреатите у детей
- Симптомы и признаки
- Терапия у женщин
- Как правильно лечить панкреатит
- Симптомы воспаление поджелудочной железы
- Народные методы лечения заболеваний поджелудочной железы
- Проявление болей у мужчин
Заболевания поджелудочной железы и симптоматика
| Заболевание | Болезненные ощущения | Диспепсические явления | Клиническая картина |
|---|---|---|---|
| Хроническая форма панкреатита. | Болевые ощущения появляются в острой форме заболевания. | Нарушения стула: запор, понос. Приступы тошноты, рвоты при несоблюдении предписанной врачом диеты. | Обострения хронического течения обусловлены нарушением режима питания. |
| Онкологические заболевания. | Болезненные ощущения локализуются в месте локализации опухоли и ее размера. | Частые приступы тошноты, преобладает жирный стул неустойчивого характера, поздние стадии заболевания характеризуются рвотой и профузным поносом. | Появление желтушности и бледности кожных покровов, резкая потеря в весе, вплоть до истощения. |
| Кистозные образования. | Отмечаются в зависимости от размеров кисты и их локализации. Также болевые ощущения могут отсутствовать. | Зависят от локализации: вздутие и частый стул при наличии кисты на головке поджелудочной железы, бесцветный кал, частые запоры и тошнота при локализации кисты на хвосте или теле железы. | На поздних стадиях заболевания, а также в случае бактериального нагноения появляется боль. В этих случаях кисты можно даже пропальпировать. |
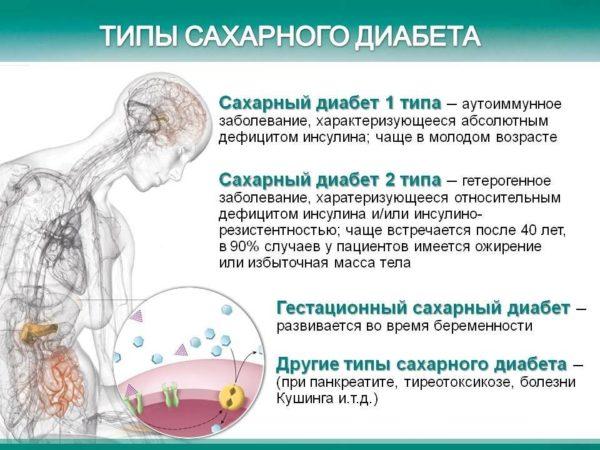
| Сахарный диабет по первому типу. | Никаких болезненных ощущений не отмечается. | При понижении уровня сахара в крови больной испытывает мучительный голод. При кетоацидозе отмечается тошнота и рвота. | Частое мочеиспускание, постоянная жажда, чувство кожного зуда, слизистые оболочки сухие. Возможна гипогликемия, кетоацидоз. |
Панкреатит и сахарный диабет являются самыми частыми заболеваниями этого органа.
Типы сахарного диабета
Что такое панкреатит
Панкреатит возникает вследствие перекрывания протоков поджелудочной железы, что приводит к ее воспалению. Начало болезни всегда сопровождается приступом острой боли, поэтому для опытного гастроэнтеролога не составляет труда правильная постановка диагноза даже при обычной пальпации. Амбулаторное лечение панкреатита в острой форме не практикуется, отсутствие своевременного лечение может привести даже к летальному исходу. Согласно статистике смерть от острого приступа панкреатита диагностируется в 15% случаев. Поэтому первые симптомы воспаления поджелудочной железы должны стать сигналом к немедленному обращению к специалисту.
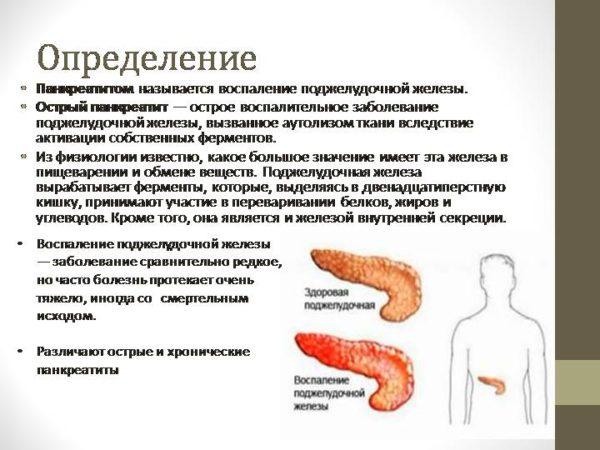
Панкреатит. Определение
Симптоматика, характерная для острого воспаления:
- приступы острой боли в районе пупка;
- повышение температуры тела;
- частая диарея;
- выраженная тахикардия;
- приступы тошноты и рвоты.
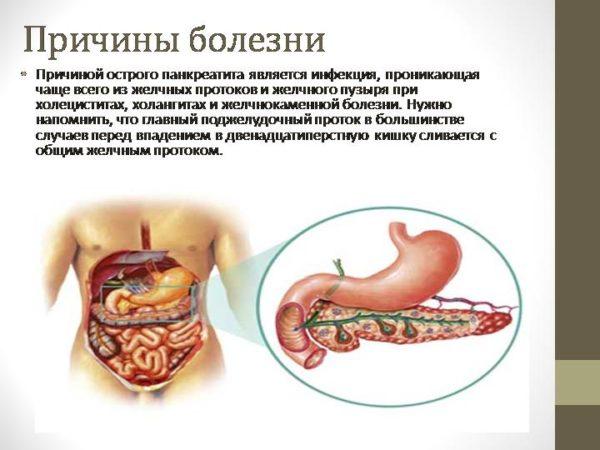
Причины болезни
Симптомы и течение болезни
Помимо острой формы панкреатит может перейти в хроническую, со следующей симптоматикой:
- резким снижением массы тела;
- непереносимостью жирной пищи;
- потерей аппетита;
- болью в подреберье даже при небольших физических нагрузках;
- проблемами со стулом.
Иногда острый панкреатит переходит в хроническую форму
Для хронического панкреатита характерны 4 формы заболевания.
| Форма | Симптоматика |
|---|---|
| Бессимптомная | Больной еще не подозревает о наличии заболевания, поскольку симптоматика не выражена. |
| Болевая | Появление редких болей в области подреберья. |
| Рецидивирующая | Болезненные ощущения сопровождают больного практически постоянно. |
| Псевдоопухолевая | Увеличение в размерах головки поджелудочной железы. В этой части органа начинает зарастать фиброзная ткань. |

Лечение и уход

Диета
Сахарный диабет
Сахарный диабет отличается невероятным коварством. Провоцирует заболевание недостаток выработки инсулина поджелудочной железой.

Сахарный диабет
Причина заболевания

К чему приводит дефицит инсулина
Каждый человек должен знать основную симптоматику, сопутствующую сахарному диабету:
- постоянное чувство усталости, даже по утрам;
- резкое снижение веса, без дополнительных усилий: диеты и физических нагрузок;
- длительный этап заживления любых, даже самых незначительных ран и царапин;
- чувство покалывания в руках и ногах;
- ощущение неутолимой жажды, сопровождаемое на протяжении всего дня;
- снижение зрения и слуха.

Косвенные признаки повышенного сахара крови

Почему появляются те или иные симптомы
Народная медицина в лечении панкреатита
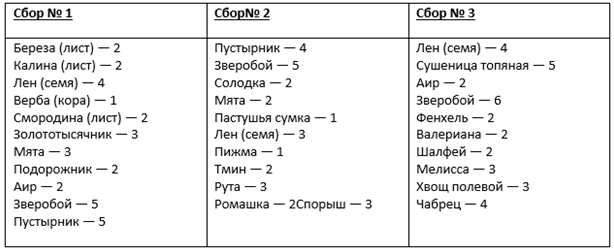
Народные средства лечения могут поддерживать медикаментозное лечение. Сборы определенных трав не только успокаивают воспалительный процесс, но и способствуют регенерации тканей. Но прежде чем начать самостоятельно включать в лечение травы или еще что-либо, нужно проконсультироваться с лечащим врачом, ведь он знает, что можно, а что нельзя в лечении данной формы панкреатита.
Для лечения панкреатита используют прополис, который помогает выводить желчь и наладить работу по перевариванию пищи. Но его не просто глотают как таблетку, а тщательно и долго жуют.
Отвары и настойки из трав – эффективные средства при лечении панкреатита. Эхинацея, календула, бессмертник, полынь, шиповник и золотой ус – все эти дары природы позволяют человеку улучшить свое самочувствие и вылечить панкреатит. Ведь они укрепляют иммунитет, нормализируют обмен веществ и оказывают спазмолитическое действие. Также это прекрасный источник витаминов.
Чтобы очистить организм используют рябину, одуванчик и оливковое масло.
Правильное питание – это залог здоровья поджелудочной железы и близ лежащих органов.
Правила питания:
- Частый прием пищи небольшими порциями.
- Отказ от вредной пищи и привычек.
- Пить много жидкости.
Чтобы женщине вылечить панкреатит, нужно консервативное лечение, но не самовольное.
Рак поджелудочной железы
Редкое заболевание, характеризующееся образованием в тканях поджелудочной железы злокачественных клеток – рак.
Причины
Факторы, способствующие возникновению рака поджелудочной железы, могут быть следующими:
-
Сигареты. Угроза развития заболевания для курящих людей выше примерно в два раза. Фактор характеризуется обратимостью, своевременный отказ от сигарет уменьшает опасность появления рака;
-
Возраст. В группе риска находятся люди, перешагнувшие порог 60 лет;
-
Пол. Предрасположенность к раку поджелудочной железы у мужчин выше, чем у женщин. Некоторые врачи объясняют это меньшим процентом курящих среди женщин, однако гипотеза не получила доказательств;
-
Ожирение. Лишний вес благоприятствует развитию злокачественного образования поджелудочной железы;
-
Хронические заболевания. Среди них наибольшую угрозу представляют панкреатит и сахарный диабет;
-
Нездоровое питание. Угроза рака повышается, если в рационе человека присутствует избыточное количество животных жиров и простых углеводов;
-
Генетический фактор. Наличие в родословной случаев рака поджелудочной железы должно быть причиной более внимательного отношению к своему здоровью.
Симптомы
Среди основных проявлений, с помощью которых даёт о себе знать рак поджелудочной железы, встречаются следующие:
-
Болевые ощущения, концентрирующиеся в верхней зоне живота и отдающие в спину. Боль имеет острый, опоясывающий характер;
-
Снижение массы тела. Вес уменьшается, несмотря на сохранение пищевых привычек;
-
Сухость во рту, сильная жажда;
-
Рвота, обусловленная сдавливающим действием опухолевого образования;
-
Желтуха. Возможно пожелтение кожного покрова и слизистых оболочек. Симптом связан с нарушением оттока желчи, иногда желтуха сопровождается кожным зудом;
-
Ощущение тяжести в зоне правого подреберья. Симптом связан со сдавливанием селезеночной вены;
-
Нарушения стула. Нехватка ферментов и плохая всасываемость жиров приводят к жидкому жирному стулу, характеризующемуся резким запахом.
Методы диагностики
После физического осмотра пациента врач может назначить следующие анализы и обследования:
-
УЗИ. Ультразвуковое исследование брюшной полости показано при возникновении желтухи и болей в верхней зоне живота. УЗИ позволяет обнаружить опухолевое образование;
-
КТ. Компьютерная томография выявляет даже опухоли микроскопических размеров, остающиеся незамеченными при проведении ультразвукового обследования;
-
Биопсия. Участок опухоли берется для анализа, результаты которого подтверждают доброкачественный или злокачественный характер новообразования;
-
Анализ крови. Проведение исследования необходимо для оценки уровня концентрации в организме антигена CA19-9;
-
Для точного определения стадии, на которой находится рак поджелудочной железы, назначаются дополнительные исследования – рентгенография грудной клетки, УЗИ печени и другие.
Симптомы и признаки заболеваний поджелудочной железы
Симптоматика заболеваний может отличаться, в том числе от формы и стадии болезни. Но можно выделить несколько признаков, характерных и общих для всех нарушений работы железы.
Боль
 Наиболее характерным симптомом в момент обострения являются болевые ощущения. Особенно это относится к хроническому панкреатиту. Характер боли может быть как острый, так и длительный ноющий. При хроническом панкреатите может ощущаться только в период обострений. Камни отдают болью в верху живота и спине.
Наиболее характерным симптомом в момент обострения являются болевые ощущения. Особенно это относится к хроническому панкреатиту. Характер боли может быть как острый, так и длительный ноющий. При хроническом панкреатите может ощущаться только в период обострений. Камни отдают болью в верху живота и спине.
При раке все зависит от степени развития опухоли и месте ее образования. Болевые ощущения похожи с панкреатитом. При кисте симптом усиливает вместе с ростом образования. При кратковременной или постоянной боли поджелудочной железы лечение медикаментами должно начинаться как можно быстрее.
Диспепсические проявления болезни
При панкреатитах характерны тошнота и рвота, а так же жидкий стул, особенно в случаях не строго придерживания диеты. При панкреатите отмечается изменение вида и состояния кожи. Сахарный диабет выделяется усилением чувства голода и постоянной слабости. Ко всем выше перечисленным симптомам заболеваний поджелудочной железы при раке и кисте добавляется вздутие живота и существенная потеря веса.
Специфические симптомы
При панкреатите происходит ухудшение ситуации при несоблюдении диеты, а именно при употреблении алкоголя и включение в рацион жареной, жирной или прокопченной еды. Не допускаются так же кондитерские продукты;
Рак поджелудочной вызывает желтуху или же наоборот сильную бледность кожи. Наблюдается резкая потеря веса на поздних стадиях заболевания;
При сахарном диабете преследует постоянное чувство жажды и сильного обезвоживания;
Крупные образования кисты могут прощупываться при пальпации. При гнойных образованиях неизбежно повышение температуры тела;
Камни в поджелудочной могут находиться не проявляя себя никакими симптомами. Если камни двигаются в желчный проток, то возможна механическая желтуха.
Причины возникновения
Факторов, которые негативно влияют на поджелудочную железу, очень много. Основная причина заболеваний воспалительного характера – неправильное питание, избыток жирной, копченой и жареной пищи.
Такая еда перегружает пищеварительный тракт, для ее переваривания требуется большое количество ферментов. Железа работает на износ. Внешние стрессовые ситуации и нервные переутомления лишь усиливают негативный эффект питания и способствуют развитию воспаления в клетках.
Воспаленные структуры поджелудочной продолжают функционировать, постепенно формируется отек паренхимы, орган увеличивается в размере и сдавливает выводные протоки. Панкреатический сок со всеми ферментами не может выйти в двенадцатиперстную кишку и обеспечить переваривание жирной пищи: ферменты активируются в самой железе. Происходит самопереваривание органа – начинается некроз клеток. Если процесс вовремя не остановить, то железу можно полностью потерять.
Помимо неправильного питания и стрессов, к болезням поджелудочной приводят:
- чрезмерное употребление алкогольных напитков;
- длительный прием некоторых лекарственных средств, особенно без назначения врача;
- курение, употребление наркотических средств;
- физические перегрузки;
- сопутствующие заболевания (аутоиммунные поражения, патологии пищеварительной системы, иммунодефицитные состояния и т.д.).
Чаще всего эти факторы оказывают воздействие в комплексе. Ослабленный организм не может полноценно справляться с воспалением, происходит ухудшение состояния больного. Поэтому для успешного лечения их влияние необходимо исключить.
Первые признаки и симптомы

Проблемы с поджелудочной дают о себе знать практически сразу: нарушается процесс пищеварения, возникает болевой синдром. Женщины могут не обращать на это внимания и затягивать визит к врачу, что будет способствовать прогрессированию патологии с развитием серьезных осложнений. Лечением заболеваний поджелудочной железы занимается врач-гастроэнтеролог.
Одна из главных жалоб, с которой чаще всего пациенты приходят к врачу, – боль. Как болит поджелудочная железа? У женщин и мужчин симптомы практически идентичны. Боль возникает в верхней части живота, может иррадиировать в другие отделы и поясницу. При панкреатите отмечается опоясывающий характер боли – это отличительный симптом патологии.
Первые признаки заболевания поджелудочной железы женщины могут спутать с болью при гинекологических патологиях или с неприятными ощущениями во время менструации.
Отличить болевой синдром при панкреатите от гинекологических болей не составляет труда: нужно попросить женщину принять позу эмбриона. Если боль в этом положении не уменьшается, то, скорее всего, это симптом, связанный с поджелудочной. В этом случае боль можно купировать введением обезболивающих средств, поможет также холодная грелка.
Если патологический процесс перешел в хроническую форму, то симптомы будут стертыми. Болевые ощущения возникают периодически, набирая интенсивность в период обострения.
Хронический панкреатит сопровождается следующими симптомами:
- изменение вкусовых предпочтений (любимая пища может казаться невкусной);
- изжога и отрыжка после еды;
- появление в стуле непереваренной пищи;
- снижение аппетита;
- уменьшение массы тела.
Симптомы больной поджелудочной железы у женщин могут дополняться изменением менструального цикла – это может говорить о том, что в процесс вовлекаются эндокринные островки органа. В ответ на нарушение выработки гормонов в одном органе перебои начинаются в работе всей эндокринной системы.
При панкреатите нередко в анализе крови выявляется повышение уровня сахара, обусловленное недостаточной выработкой инсулина. Именно этот гормон отвечает за транспорт глюкозы в клетки. Если патология распространяется на всю железу, то риск возникновения сахарного диабета возрастает в разы: при некрозе органа восстановить функции эндокринного аппарата практически невозможно.
Как и при любом воспалении, при панкреатите отмечаются признаки интоксикации организма: чувство усталости, быстрая утомляемость, повышение температуры и слабость.
Рак поджелудочной железы – очень опасное заболевание, которое чаще всего обнаруживается на поздних стадиях. На начальных этапах опухоль не дает никаких симптомов, поэтому у больного нет повода для обращения за медицинской помощью.
Боли при панкреатите у детей
Острый панкреатит у детей не относится к распространенным заболеваниям и возникает в результате проникновения в организм инфекций или вирусов, а также после различных травм живота. Отмечается наличие интенсивных болей в эпигастральной области и около пупка, иррадиирующих в левое подреберье. Боли у ребенка могут сопровождаться рвотой, отрыжкой, метеоризмом, а при пальпации становятся более интенсивными. При диагностике следует отличать панкреатические боли от симптомов острого аппендицита, холецистита, желчных колик или язвенной болезни.
 Боли у ребенка могут сопровождаться рвотой, отрыжкой, метеоризмом, а при пальпации становятся более интенсивными.
Боли у ребенка могут сопровождаться рвотой, отрыжкой, метеоризмом, а при пальпации становятся более интенсивными.
Симптомы и признаки
В начале появления проблем с поджелудочной железой у женщин не возникает никаких на это подозрений, заболевание протекает незаметно. Поводом для тревоги является боль в области подреберья. Иногда болевой синдром может носить опоясывающий характер и отдаваться в спину. Боли усиливаются с покровом ночи.
Основными признаками заболевания, являются — нарушение стула, вздутие (колики) живота, резкая боль под ложечкой, беспричинное снижение веса. Последнее не зависит от того, соблюдается диета или нет. Эти явления приводят к обезвоживанию организма с дальнейшим развитием последствий.
 На первой стадии происходит снижение веса от 3 до 9%. На второй появляются трещины на губах, развивается глоссит, стоматит на фоне иссушения слизистых оболочек из-за постоянного чувства жажды. На третьей — учащается пульс, речь становится непонятной, человек теряется в пространстве.
На первой стадии происходит снижение веса от 3 до 9%. На второй появляются трещины на губах, развивается глоссит, стоматит на фоне иссушения слизистых оболочек из-за постоянного чувства жажды. На третьей — учащается пульс, речь становится непонятной, человек теряется в пространстве.
Специалист при изучении пациента должен ориентироваться на его внешнее состояние
Немаловажное значение имеет неестественная бледность, желтизна и шелушение кожных покровов. Это говорит о нарушениях пищеварительного тракта
О сбоях дыхательной системы свидетельствует синий треугольник в носогубной области и в районе пальцев.
Терапия у женщин
Избавиться от недуга слабому полу удаётся лучше, чем сильному, однако это справедливо в отношении женщин, не злоупотребляющих спиртным
Многие женщины обладают большей силой воли, стараются придерживаться правильного питания, а больничная рутина концентрирует их внимание на состоянии своего здоровья. По этой причине прогноз довольно позитивен
Главными моментами в терапии поджелудочной железы являются голодание и холод. Голод для лечения предписывается врачами на 2-3 суток учитывая интенсивность недуга и сопровождающих его симптомов. На область живота помещают холод в целях устранения отёков.
Терапия панкреатита дома допустима только при условии, что болезнь имеет хроническое течение. Болезнь в острой стадии побороть получится только в больнице под тщательным надзором квалифицированных врачей.
Весомое значение в лечении, проходящем в родных стенах, имеет пересмотр рациона и определение повседневного меню с учётом рекомендаций лечащего врача и специалиста по диетическому питанию. При воспалении поджелудочной железы больной необходимо принимать пищу согласно диете «Стол №5» по Певзнеру.

Диета «Стол №5»
Голодание в лечебных целях предусмотрено в случаях, когда хроническая форма недуга обостряется. Если понадобится, то имеется возможность продления голодания, но тогда необходимо дополнить больничное питание электролитическими растворами, аминокислотами и белковыми продуктами.
Больной не должен потреблять некоторые продукты питания: маргарин, еду с большим содержанием кальция (творог, сыры), консервированные продукты, острую, жареную и пищу с повышенным содержанием кислот. Разрешен приём растительного и сливочного масла в небольших объёмах (не более 25 г в сутки).
Питаться следует дробно, приём пищи должен осуществляться в одно и то же время с равными интервалами, одна порция еды не должна быть более 260 г. Полезно есть пропечённые, отварные и пропаренные блюда. Большой полезностью обладают вязкие каши, протёртые супы, желе, кисели из натуральных фруктов. От свежего хлеба лучше отказаться, а вот сухари и подсушенный хлеб будут как нельзя кстати. Выжатый из фруктов и овощей концентрированный сок следует разводить водой.
Если хронический панкреатит обострился, с лечащим врачом согласовывается тактика лечения, которая может включать в себя приём медикаментов.
Медикаментозная терапия основывается на приёме таких лекарств:
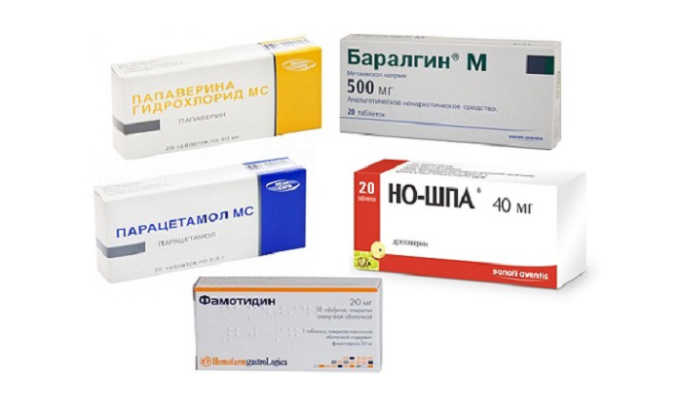
- Болеутоляющие средства, анальгетики, способствующие снижению болевого синдрома. С целью купирования неприятных ощущений принимают «Баралгин», «Но-шпу», «Дексалгин», «Спазмалгон», «Спазган» или «Анальгин».
- Препараты, которые усиливают действие болеутоляющих средств. Обычно применяют «Дроперидол» и «Фентанил».
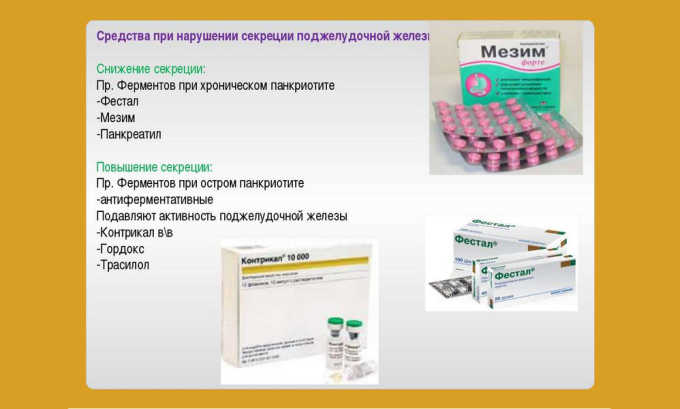
- Средства с содержанием ферментов. В период терапии такие препараты восполняют недостаток ферментной составляющей, при этом не оказывается воздействие на количественный показатель кислот желчи.
- Лекарства «Соматостатин» и «Октреотид» выписываются врачом, если имеют место приступы с опасной симптоматикой.
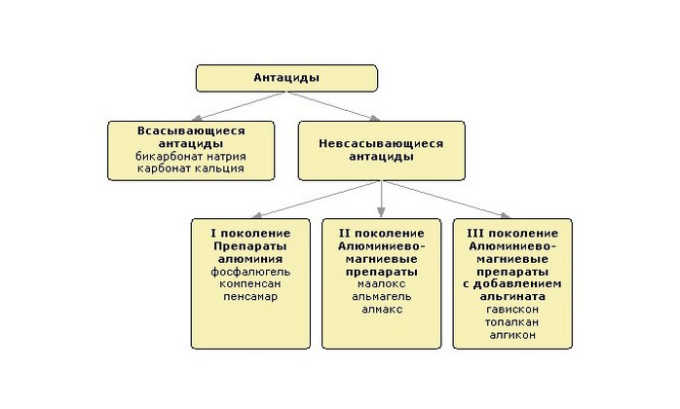
- Средства, регулирующие вырабатывание желудочного сока. Применяются антациды, которые нейтрализуют соляную кислоту, поступающую в желудочно-кишечный тракт.
- Полусинтетический пенициллин и цефалоспорины. Применяются, если есть риск повторного распространения инфекции.
- Лекарственные средства, устраняющие рвотные позывы. К таким препаратам относятся «Церукал», «Метоклопрамид». Их действие основывается на регулировании движения пищи по желудочно-кишечному тракту, что препятствует обратному току.
- Препараты для устранения запоров. Применяются: «Нормазе», «Дюфалак», «Сенаде», «Гутталакс», «Гуттасил», «Гудлак». В результате приема восстанавливаются всасывающая функция ЖКТ и перистальтика.
- Препараты для лечения диареи. Как правило, используют «Лоперамид», «Лопедиум», «Диара», «Имодиум». Лекарства увеличивают всасывающую способность по принципу осмоса.
- Средства, направленные на нормализацию водно-электролитического баланса, и препараты, уменьшающие отёчность («Фуросемид»).
- Витаминные комплексы, препараты для восстановления аппетита. Назначение требуется для восстановления защитных функций организма после перенесения лечебного голода или диетического питания. Популярны «Дуовит», «Мультитабс», «Супрадин».

Витаминные комплексы при панкреатите
Если острая форма заболевания связана с психосоматическим состоянием пациента, врачом выписываются успокоительные препараты.
Как правильно лечить панкреатит
Современная медицина имеет большой опыт в лечении панкреатита. Чаще всего терапия ограничивается постоянным употреблением назначенных врачом лекарственных препаратов и соблюдением строгой диеты.
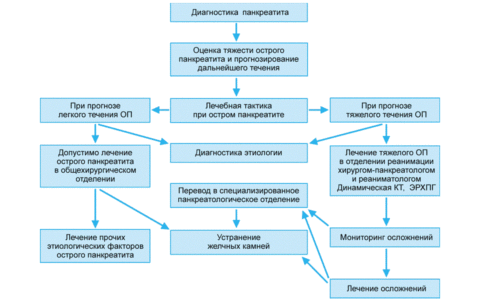
Диагностика панкреатита.
Инвазивное вмешательство используют только как крайнюю меру, когда течение заболевания угрожает жизни пациента. Операция проводится в большинстве случаев методом лапароскопии и имеет минимум осложнений.
Для уточнения может потребоваться дополнительная консультация узких специалистов — гастроэнтеролога, эндокринолога, хирурга.
Как лечить симптомы
Панкреатит может протекать как в острой, так и в латентной (скрытой) форме.
Острое состояние требует немедленной госпитализации. Если больному не будет оказана своевременная помощь, это может привести к развитию тяжелых осложнений, инвалидности или летальному исходу.
https://youtube.com/watch?v=yzg4mIwn1-s
В латентной (скрытой) форме панкреатита явных симптомов заболевания может долгое время не наблюдаться. Однако без адекватного лечения и правильного питания поджелудочная железа постепенно разрушается, что рано или поздно приводит к обострению болезни.
Диета
Правильное питание — в числе основополагающих принципов лечения заболевания. Диета при панкреатите строгая, необходим отказ от некоторых продуктов питания, жирных, жареных, острых, копченых блюд. Ограничивается потребление белого хлеба, мучного, сахара. Полностью исключается алкоголь.
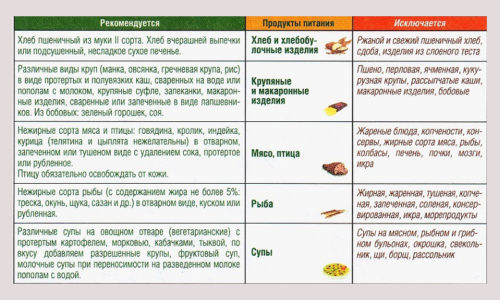
Правильное питание — в числе основополагающих принципов лечения заболевания.
В рацион включают протертые и пюреобразные первые блюда, сваренные на воде или овощных бульонах, каши из овсяной, гречневой и рисовой круп, мясо птицы или кролика, кисломолочные продукты.
Народные средства
Для лечения широко используются различные травы, особенно эффективны они на начальном этапе заболевания и в стадии ремиссии. В рецепты народных средств входят преимущественно желчегонные растения — чистотел, корень одуванчика, кукурузные рыльца, птичий горец.
На всех стадиях заболевания полезны отвар овса и овсяный кисель, которые благоприятно действуют на стенки больного органа, снимают воспаление и раздражение, способствуют пищеварению.
Отвар шиповника рекомендуется пить при обострении болезни и при панкреатических приступах.
Препараты
Самолечением при панкреатите заниматься нельзя: последствия часто бывают неблагоприятными для организма. Лечение назначается только врачом на основании тщательной диагностики и результатов анализов.
При панкреатите используют такие виды препаратов, как:
- анальгетики и спазмолитики;
- ферменты;
- холинолитики;
- антигистаминные средства;
- ингибиторы активности панкреатических ферментов (аминокапроновая кислота);
- литические смеси;
- глюкокортикостероиды;
- антациды.

Все лекарства назначаются и дозируются в зависимости от симптомов и тяжести болезни.
Симптомы воспаление поджелудочной железы
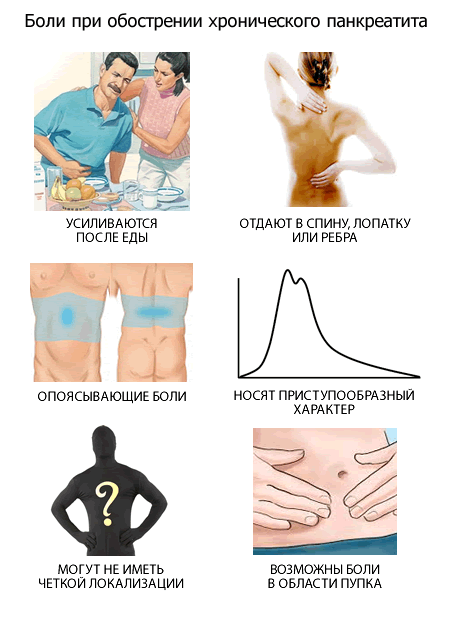
При острых панкреатитах симптоматика выражена ярко. Хронические формы имеют смытую клиническую картину и слабую выраженность симптоматики.
Среди узнаваемых, обязательных симптомов панкреатита будут:
| Симптомы | При острых формах | При хроническом панкреатите |
|---|---|---|
| Боль | Боль сильной выраженности, локализуется в левом подреберье, она острая или тупая, тянущая. Нередко принимает опоясывающий характер, Может отдавать в область сердца, спину. Болезненные ощущения настолько сильные, что могут вызвать болевой шок и требуют срочной локализации | Боли приобретают тупой характер, локализация боли – область кишечника, часто болевые ощущения принимают опоясывающий характер и отдают в область позвоночника. Боль становится не так заметна, сохраняется практически круглосуточно в периоды обострения |
| Тошнота | Возникает сразу после приема пищи или через некоторое время, в 8 случаях из 10 заканчивается рвотой | Носит постоянный характер, возникает независимо от приема пищи. После еды усиливается, вызывает рвоту |
| Рвота | Фонтанообразная, одноразовая, наблюдается после еды | Рвотные массы имеют горький привкус, при холециститах присутствует желчное содержимое. Наблюдается после приема жирной, острой пищи |
| Нарушения дефекации | Метеоризм, запоры или диарея, стул имеет характерный маслянистый оттенок, более светлый цвет | Запоры чередуются с диарей, наблюдается постоянное послабление стула. После еды фиксируется частое мочеиспускание. Каловые массы имеют маслянистый блеск, они осветляются |
| Дегидратация | Потеря веса, бледность, слабость наблюдается при частой диарее и рвоте, может угрожать жизни больного при показателях, свыше 9% | Выражена слабо, проявляется потерей веса, общей слабостью, вялостью, бессилием, снижением АД |
| Депрессии | Вялость, апатия, отсутствие аппетита | Возникают частые депрессивные состояния, вялость, апатия |

9 важных симптомов панкреатита
Среди неспецифических проявлений возможны:
- Повышение температуры тела. Возникает при инфекционных воспалениях и интоксикации.
- Кожная сыпь, сильный зуд. Характерны при опухолевых процессах, передавливании желчных протоков.
- Желтуха (желтый цвет кожных покровов и белков глаз). Появляется при полном или частичном прекращении оттока желчи из железы.
- Сильная головная боль. Возникает как следствие интоксикации.
Боли при панкреатите
Народные методы лечения заболеваний поджелудочной железы
Это народное средство обещает избавление от панкреатита:
- Зелень петрушки – 300 г;
- Чеснок – 300 г;
- Неочищенный лимон – 1 шт.
Измельчить в мясорубке и настаивать в течение недели в холодильнике. Принимайте эту смесь перед едой по половине столовой ложки.
Очень простой рецепт поможет восстановить функциональность поджелудочной железы и будет эффективным профилактическим средством. Нужно залить зелень или семена укропа кипятком, через час профильтровать и принимать понемногу в течение дня.
Гулявник. Эта трава может считаться незаменимым средством при болезнях поджелудочной железы. Если панкреатит сопровождается расстройством желудка, нужно запарить ее кипятком и принимать по нескольку глотков.
При интенсивных приступах боли гулявник поможет облегчить состояние. Принимают такой же настой каждый час небольшими порциями. В этом случае гулявник станет «скорой помощью».
В профилактических целях, чтобы избегать обострений болезни и не допускать ее развития, очень хороши молодые листья гулявника – в сыром виде и в вареном, если добавлять эту зелень в супы.
Бессмертник.  Обладает противовоспалительными, желчегонными, спазмолитическими, ранозаживляющими и антибактериальными свойствами.
Обладает противовоспалительными, желчегонными, спазмолитическими, ранозаживляющими и антибактериальными свойствами.
В результате регулярного приема бессмертника значительно улучшается состав желчи, нормализуются показатели холестерина и билирубина. Эти свойства делают бессмертник эффективным средством при болезнях печени, холецистите, гепатите.
Существуют аптечные препараты из бессмертника, но вполне возможно приготовить лекарство и в домашних условиях. Несколько ложек сухих цветков бессмертника нужно залить кипящей водой и подогревать на водяной бане полчаса. Затем охладить и пить перед каждым приемом пищи небольшими порциями. Курс продолжать не менее двух недель, потом нужно прерваться на неделю.
С осторожностью необходимо применять бессмертник при повышенной кислотности желудка. Неумеренное употребление препаратов бессмертника может привести к застою желчи в печени
Золотой ус. Высокоэффективное средство при болезнях поджелудочной железы. Два листка растения измельчить и залить тремя-четырьмя стаканами кипящей воды и варить на тихом огне 15 минут.
Настаивать 12 часов в тепле. Когда отвар готов, он прекрасно сохраняет целебные свойства при обычной комнатной температуре, не закисая
При приеме золотого уса нужно соблюдать осторожность, не допуская передозировки. Обычная доза 50 мл за полчаса перед едой
Цикорий.При хроническом панкреатите рекомендуется постоянно употреблять напиток из цикория. Лучше приготовить его самостоятельно, что совсем несложно. Растение – корни, листья и стебли – измельчить, высушить и употреблять ежедневно. 
Чайную ложку цикория залейте кипятком (200 мг), оставьте ненадолго и прокипятите на небольшом огне минут 10. Полученный отвар разделите на 4 порции и принимайте перед едой.
Цикорий в сочетании с коровяком и желтым бессмертником помогает значительно облегчить состояние больного, а во многих случаях излечивает панкреатит. Сбор этих трав в равных частях (столовая ложка) нужно настоять на водке (500 мл) в течение трех дней.
Принимать настой следует по 10 капель, растворив их в половине стакана воды, каждый раз, когда собираетесь принимать пищу, но не чаще четырех раз в сутки. Есть свидетельства, что после регулярного приема этого несложного лекарства проблемы с поджелудочной железой больше не беспокоят.
При всей эффективности приведенных рецептов, главным в восстановлении работы поджелудочной железы остается правильный режим питания, рацион, отказ от алкоголя и курения.
Эволюционным процессом определен оптимальный для системы пищеварения режим приема пиши, благоприятный и для поджелудочной железы: 4-5 раз в день приблизительно равными по объему частями. Рацион не должен содержать избытка животных жиров, перегружающих поджелудочную железу. Пищу следует разнообразить и, как минимум, 2 раза в день есть теплые блюда.
Не курите и не злоупотребляйте спиртным. Курение и алкоголь убивают клетки поджелудочной железы, которая, к сожалению, не регенерирует, как печень.
Проявление болей у мужчин
Появление болей при панкреатите у мужчин часто связано с острым возникновением заболевания, спровоцированным избыточным приемом пищи или алкоголя, чрезмерными физическими нагрузками. Многие из них считают начало заболевания простым пищевым расстройством и редко обращаются к медикам. Интенсивность боли возрастает после еды и приема спиртных напитков с отдачей в область спины, предплечий, за грудину.
 Появление болей при панкреатите у мужчин часто связано с острым возникновением заболевания, спровоцированным избыточным приемом пищи или алкоголя, чрезмерными физическими нагрузками.
Появление болей при панкреатите у мужчин часто связано с острым возникновением заболевания, спровоцированным избыточным приемом пищи или алкоголя, чрезмерными физическими нагрузками.
При переходе заболевания в хроническую форму тупые, ноющие боли приобретают регулярный характер и длятся 2-3 часа, медленно теряя интенсивность.