Болезнь гиршпрунга у взрослых: симптомы и лечение при синдроме
Содержание:
- Диагностика
- ДИАГНОСТИКА БОЛЕЗНИ ГИРШПРУНГА
- ЛЕЧЕНИЕ БОЛЕЗНИ ГИРШПРУНГА
- КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
- Причины развития заболевания
- Признаки заболевания
- Клиническая картина
- Лечение
- Лечение болезни Гиршпрунга
- Симптомы болезни Гиршпрунга
- Патогенез болезни Гиршпрунга
- Стадии болезни и ее классификация
- КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ БОЛЕЗНИ ГИРШПРУНГА
- ДИАГНОСТИКА БОЛЕЗНИ ГИРШПРУНГА
- ЛЕЧЕНИЕ БОЛЕЗНИ ГИРШПРУНГА
- КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
- ПРОГНОЗ
Диагностика
2.1 Жалобы и анамнез
- Симптомы обычно возникают в раннем детстве.
- Клинические проявления у детей могут быть стертыми и развиться в зрелом возрасте.
- Главная причина обращения – запор, у большинства отсутствует самостоятельный стула и позыв на дефекацию.
- У некоторых пациентов сохранен позыв на дефекацию и самостоятельный стул при ощущении неполного опорожнения.
- Вздутие живота у половины пациентов.
- Боли в животе, как правило, приступообразного характера и на высоте запора, купируемого очистительной клизмой.
- Тошнота и рвота при декомпенсации, сопровождаются болями в животе.
- Возможна слабость и недомогание как проявление общей интоксикации.
- У взрослых не развиваются явления энтероколита, характерного для детей.
2.2 Физикальное обследование
Осмотр и пальпация живота:
- развернутый реберный угол;
- асимметрия живота на фоне вздутия, увеличения толстой кишки»
- увеличение живота в размерах;
- растянутая передняя брюшная стенка;
- видимая перистальтика.
При компенсированном состоянии пальпация живота может быть малоинформативной.
При субкомпенсированном и декомпенсированном мегаколон:
- пальпаторно определяется раздутая ободочная кишка;
- часто сигмовидная кишка в форме баллонообразного цилиндра, как правило, в левой половине;
- при переполнении кишки содержимым при пальпации остаются пальцевые вдавления;
- могут пальпироваться каловые камни, нередко смещаемые в просвете кишки.
Ректальное исследование у больных наданальной формой позволяет обнаружить каловые массы или копролиты в ампуле прямой кишки.
Неинформативен осмотр промежности, перианальной области.
2.3 Лабораторная диагностика
Специфичных лабораторных проявлений болезни Гиршпрунга нет.
Для исключения вторичного мегаколон при эндокринологических расстройствах и электролитных нарушениях определение уровня:
- ТТГ,
- кальция и калия плазмы.
2.4 Инструментальная диагностика
Рентгенологические методы исследования
- Обзорная рентгенография брюшной полости без предварительной подготовки.
- Ирригоскопия для установления зоны сужения и ее протяженности, распространенность мегаколон и состояние нерасширенных отделов ободочной кишки.
У большинства пациентов нет необходимости в изучении моторно-эвакуаторной функции толстой кишки.
Эндоскопические методы исследования
- Ректороманоскопия.
- Колоноскопия — вспомогательный метод из-за невозможности полноценной подготовки к исследованию и трудности проведения аппарата при отсутствии достаточной площади фиксации колоноскопа.
Физиологические методы исследования
Аноректальная манометрия с исследованием ректоанального ингибиторного рефлекса (рефлекторного расслабления внутреннего сфинктера при повышении давления в прямой кишке) — диагностический критерий болезни Гиршпрунга с чувствительностью 70–95%.
2.5 Иная диагностика
Гистохимическая и морфологическая диагностика базируется на выявлении повышения ацетилхолинэстеразы в собственной пластинке слизистой оболочки аганглионарного сегмента.
Материал для определения уровня ацетилхолинэстеразы берется на 5, 10 и 15 см от края анального канала.
ИГХ-диагностика с выявлением нервных волокон, содержащих нейротрансмиттер оксид азота (NO), в аганглионарной зоне отсутствует оксид азота. Особенно ценна при ультракоротком аганглионарном сегменте, когда нет характерной рентгенологической картины, и при отсутствии ректоанального рефлекса.
Биопсия стенки прямой кишки — с иссечением полнослойного фрагмента стенки на 3 см от зубчатой линии с исследованием на интрамуральные ганглии:
- при дифференциальной диагностике идиопатического мегаколон и болезни Гиршпрунга, когда противоречивы данные аноректальной манометрии, пробы на ацетилхолинэстеразу и рентгенологическая картина;
- зона физиологического гипо- и аганглиоза может распространяться до 5 см проксимальнее зубчатой линии;
- иссечение полнослойного лоскута шириной 1 см по задней стенке прямой кишки от зубчатой линии протяженностью не менее 6 см во избежание ложноположительного результата.
Дополнительные методы диагностики — при дифференциации с состояниями, которые характеризуются обстипационным синдромом.
2.6 Диагностические критерии болезни Гиршпрунга у взрослых
Критерии установления болезни Гиршпрунга:
- запор с детского возраста;
- на ирригограммах зона относительного сужения в дистальных отделах толстой кишки с супрастенотическим расширением;
- при аноректальной манометрии отсутствие ректоанального ингибиторного рефлекса;
- положительная реакция слизистой оболочки прямой кишки на ацетилхолинэстеразу.
В сомнительных случаях необходима трансанальная биопсия стенки прямой кишки по Свенсону.
ДИАГНОСТИКА БОЛЕЗНИ ГИРШПРУНГА
 Диагностика заболевания выполняется рядом процедур
Диагностика заболевания выполняется рядом процедур
Врач проводит осмотр и опрашивает родителей маленького пациента (болезнь обнаруживается в детском возрасте, так как появляется сразу после рождения). Специалиста интересует, как давно появились запоры, их длительность и наличие подобных проблем у близких родственников. При пальпации обнаруживается увеличенная, уплотнённая толстая кишка. Пальцевое исследование показывает, что прямая кишка пустая даже во время долгого запора.
Согласно приказа Минздравсоцразвития России № 73 от 2006 г. и № 362 от 2007 г. обязательными диагностическими мероприятиями являются:
- биопсия — инвазивное извлечение небольшого участка ткани измененного кишечника с рассмотрением его под микроскопом, гистологическим подтверждением отсутствия достаточного количества нервных клеток в нервных путях;
- УЗИ кишечника;
- аноректальная манометрия — даёт сведения о тонусе аноректального мышечного комплекса и скоординированности сокращений прямой кишки и сфинктеров ануса;
- рентгенография кишечника с контрастом.
ЛЕЧЕНИЕ БОЛЕЗНИ ГИРШПРУНГА
 Эффективность лечения болезни Гиршпрунга зависит от тяжести заболевания
Эффективность лечения болезни Гиршпрунга зависит от тяжести заболевания
Зависит от формы и степени тяжести болезни Гиршпрунга. Если при лёгких и среднетяжелых формах возможно консервативное лечение с сохранением качества жизни, то при тяжёлой декомпенсированной форме необходима операция. Полностью ликвидировать причину болезни Гиршпрунга можно только удалив часть пораженного кишечника, где отсутствуют нервные окончания. Операция в большинстве случаев очень результативна. Функции толстого кишечника восстанавливаются практически полностью, клиника исчезает.
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
- Диета – около 60% рациона человека с проблемами опорожнения толстого кишечника должно занимать овощи и фрукты. Исключаются продукты с закрепляющим эффектом, такие как кофе, крепкий чай, шоколад, груши, изделия из очищенной белой муки. В рационе должно присутствовать достаточное количество растительных масел и кисломолочных продуктов. Питьевой режим из расчета 30 мл чистой сырой воды на килограмм веса тела в сутки;
-
Пробиотики и пребиотики — препараты улучшающие состояние микробиоты кишечника;
При тяжёлых формах аганглиоза операции рекомендуется делать в младенчестве
- Витамины группы В, С и А;
- Массаж и гимнастик для улучшения перистальтики;
- Клизмы — в зависимости от тяжести простые или сифонные;
- Свечи. Для опорожнения кишечника можно использовать местнораздражающие препараты, такие как Микролакс, Глицериновые свечи;
- Слабительные средства. При некоторых формах болезни Гиршпрунга они могут хорошо работать. Самым безопасным средством является лактулоза — Дюфалак. Также можно использовать Сенаде, Форлакс, сернокислую магнезию, вазелиновое масло.
Причины развития заболевания

Точная причина болезни до настоящего времени так и не была установлена. Кроме этого симптомы болезнь обладает определенной схожестью с иными недугами. Пациенты, у которых диагностируют заболевание Гиршпрунга, имеют нарушения электрической активности гладкомышечных миоцитов, а это указывает на наличие миогенного компонента при формировании данной болезни. Основные причины формирования болезни следующие:
-
- Изменения при переходе нейробластов в дистальную часть кишечника в онтогенезе.
- Вторая причина включает нарушения выживаемости, пролиферации или дифференцировки мигрировавших нейробластов.
- Генетика. Немаловажную роль на развитие аганглиоза играет наследственность.
- Воздействие факторов внешней среды, химических и лучевых агентов, вирусов.
Признаки заболевания
Если рассматривать, болезнь Гиршпрунга, симптомы, то следует отметить следующие:
- «лягушачий» живот, распластанный,
- сильный метеоризм,
- запор,
- низкое размещение пупка,
- рвота,
- очень редко диарея,
- у новорожденных отсутствует отхождение мекония в течение трех и более суток.
У деток первых месяцев жизни также отмечаются патологии нервной системы.
У малышей на грудном вскармливании заболевание проявляется значительно позже.
При отсутствии своевременного лечения наблюдается появление таких симптомов:
- сильные боли в животе спазматического характера,
- образование большого скопления газов,
- развитие очень большого живота,
- патологические изменения в грудной клетке, что негативно влияет на органы дыхания,
- скапливание каловых камней, которое можно прощупать через стенку живота,
- при задержке кала в толстой части кишечника наблюдается усиление интоксикации,
- самостоятельная дефекация без клизмы становится невозможной,
- анемия,
- частые рвоты,
- воспаление толстой кишки, ее слизистой,
- вкрапления крови в каловых массах,
- задержка роста,
- дисбактериоз,
- задержка физического, психического развития.
Клиническая картина
Данная патология проявляется сразу после рождения, поскольку в первый день жизни у ребенка должен отходить меконий. У детей с заболеванием Гиршпрунга этот процесс затрудняется. Младенец подтягивает к животику ноги, плачет. Симптомы патологии зависят от того, на какой площади поражен кишечник. В течение первых 6 месяцев у ребенка клиническая картина смазана, если он вскармливается грудным молоком, поскольку у него кал имеет полужидкую консистенцию и легко проходит через пораженную область.
Если аномальный участок большой протяженности, то у ребенка ярко проявляются симптомы в виде:
- запоров;
- беспокойства;
- вздутия живота.
Ухудшается состояние после начала введения прикорма в рацион ребенка. В это время каловые массы становятся плотней. К концу первого года жизни заболевание можно определить по следующей клинической картине:
- невозможности опорожниться без клизмы;
- ухудшению аппетита;
- коликам в животе;
- метеоризму;
- беспокойству;
- неприятному запаху каловых масс;
- плохой прибавке в весе.
Если не начать своевременное лечение, то происходит интоксикация организма, образуются серьезные осложнения, которые могут привести к летальному исходу.
У детей более старшего возраста основным симптомом является запор. Плотные каловые массы, отложившиеся в кишечнике, образуют каловые камни. Наблюдается раздувание толстой кишки, изменяется форма живота, во время осмотра он кажется асимметричным. На фоне интоксикации организма проявляется следующая симптоматика:
- упадок сил;
- апатия;
- анемия;
- нарушенное дыхание;
- рвота;
- диарея.
Грозной симптоматикой, являющейся признаком развития осложнений, считается сочетание рвоты с болями в животе.
Лечение
3.1 Консервативное лечение
Симптоматическая терапия (коррекция запоров, метаболических нарушений и т.д.).
Затягивание консервативной терапии неизбежно приводит к необходимости более обширной резекции толстой кишки с ухудшением функциональных результатов лечения.
3.2 Хирургическое лечение
Задача лечения — нормализация пассажа и беспрепятственная эвакуация кишечного содержимого через анальный канал.
Успех хирургического лечения у взрослых зависит от:
- радикальности удаления аганглионарной зоны;
- объема резекции декомпенсированных отделов ободочной кишки;
- адекватной подготовки к операции.
3.2.1 Плановое хирургическое лечение.
Оперативные вмешательства у детей, ухудшающие функциональные результаты лечения взрослых:
- операция Соаве;
- операция Ребейна;
- операция Свенсона;
- операция Дюамеля.
Метод хирургического лечения взрослых — операция Дюамеля в модификации Государственного научного центра колопроктологии им. А.Н.Рыжих (ГНЦК).
Цели операции Дюамеля в модификации ГНЦК:
- максимальное удаление аганглионарной зоны без излишней травматизации тазовых органов;
- исключение повреждения внутреннего сфинктера;
- безопасность и асептичность формирования колоректального анастомоза;
- профилактика несостоятельности колоректального анастомоза;
- предотвращение формирования слепого мешка в культе прямой кишки;
- создание условий для хорошей функции анастомоза;
- уменьшение количества послеоперационных осложнений.
3.2.1.1 Операция Дюамеля в модификации ГНЦК
Этапы операции:
- Первый этап. Резекция ободочной и прямой кишки с аганглионарной зоной и формирование колоректального конце-бокового ретроректального анастомоза с избытком по Дюамелю.
- Второй этап. Отсечение избытка низведенной кишки выполняется через 12–15 дней после первого этапа.
Операция под эпидуральной анестезией.
3.2.1.2 Варианты выполнения операции Дюамеля в модификации ГНЦК
1. Вариант
1.1. Резекция прямой и ободочной кишки по типу операции Гартмана;
1.2. Реконструктивно-восстановительное низведение ободочной кишки с формированием колоректального концебокового ретроректального анастомоза по Дюамелю;
1.3. Отсечение избытка низведенной кишки и формирование отсроченного колоректального анастомоза через 12–15 дней после операции.
2. Вариант — при тяжелом состоянии, когда нецелесообразно расширять объем резекции и удалять прямую кишку.
2.1. Резекция ободочной кишки по типу операции Гартмана;
2.2. Ререзекция толстой кишки с зоной аганглиоза и формирование колоректального концебокового ретроректального анастомоза по Дюамелю;
2.3. Отсечение избытка низведенной кишки и формирование отсроченного колоректального анастомоза через 12–15 дней после операции.
3.3 Лечение осложнений.
Тяжелые осложнения, требующие ургентного хирургического вмешательства:
- острая кишечная непроходимость;
- перфорация кишки;
- пролежень толстой кишки каловым камнем.
Экстренные и срочные операции:
- резекция ободочной кишки по типу операции Гартмана;
- резекция ободочной и прямой кишки с аганглионарной зоной по типу операции Гартмана;
- колостомия, илеостомия.
После экстренного и срочного оперативного вмешательства по поводу осложнений проводится плановое хирургическое лечение.
Лечение болезни Гиршпрунга
Терапия заболевания консервативными методами неэффективна, такие лечебные мероприятия обычно назначают в качестве подготовки к оперативному вмешательству. Единственный результативный метод лечения болезни Гиршпрунга – хирургическая операция. В каждом случае применяется индивидуальный подход и рассматриваются три варианта лечения:
- Применение консервативных методов лечения хронического запора до тех пор, пока не будет решен вопрос целесообразности оперативного вмешательства.
- Отсрочка операции, для чего применяют метод наложения временной колостомы
- Экстренное хирургическое вмешательство
Основываясь на многолетнем опыте, хирурги считают, что для подобной операции оптимальным является возраст 12-18 месяцев. Но если при консервативном лечении наблюдается стойкий компенсационный процесс, вмешательство можно отложить до 2 -4-х летнего возраста.
Также стоит учитывать, если перенести операцию и затягивать с ее выполнением, в организме больного начинаются неблагоприятные вторичные изменения: увеличивается угроза развития энтероколита, дисбактериоза, нарушений белкового обмена
Поэтому врачу важно уловить ту грань, когда наступает оптимальный возрастной рубеж для операции, и еще нет ярких проявлений вторичных изменений.
Симптомы болезни Гиршпрунга
Ведущим симптомом болезни Гиршпрунга является отсутствие самостоятельного стула. Практически у всех больных нарушение дефекации отмечается с рождения или раннего детства. Длительность запоров от нескольких дней до месяцев. Степень выраженности зависит от длины аганглионарной зоны. Полного освобождения кишки от кала масс с помощью очистительных клизм не всегда удается добиться. Постоянная задержка кала в ободочной кишке приводит к образованию «каловых камней», которые нередко пальпируются через переднюю брюшную стенку. У части больных на фоне запора иногда появляется понос, продолжающийся по нескольку дней. Эти парадоксальные поносы обусловлены воспалительными процессами в толстой кишке и нарастающим дисбактериозом. Постоянным симптомом есть метеоризм, который так же, как и запор, проявляется с раннего детства. В результате продолжительной задержки каловых масс наступает брожение с образованием большого количества газов. Живот приобретает «лягушачью», бочкообразную форму, отмечается увеличение объема живота, высокое внутрибрюшное давление, затруднение экскурсий легких, уменьшение их дыхательной поверхности.
Большинство больных отмечают боли в животе, нарастающие с увеличением продолжительности запора. При длительной задержке стула появляется тошнота, иногда рвота. После опорожнения кишечника рвота сразу прекращается. У 20 % больных происходит непрерывное медленное прогрессирование заболевания. Запор, отмечающийся с рождения, становится более выраженным, однако выраженность его вначале не столь значительна, чтобы определить необходимость хирургического лечения.
У 50—55 % больных появившийся в детстве упорный запор (практически отсутствие стула) с возрастом становится менее выраженным. Срыв компенсации чаще происходит в возрасте 15—18 лет и проявляется развитием острой кишечной непроходимости в виде копростаза или заворота кишечника.
В некоторых случаях заболевание характеризуется длительным скрытым периодом, во время которого отмечается периодически появляющийся запор, не привлекающий внимания ни больных, ни их родителей. Постоянное нарушение функции толстой кишки у таких больных наблюдается с юношеского возраста.
Патогенез болезни Гиршпрунга
Ганглионарные (либо ганглиозные) клетки – общее название некоторых видов крупных нейронов, которые в кишечнике отвечают за связь между нервными структурами. В период онтогенеза ганглиозные клетки мигрируют из верхних отделов кишечника к его дистальному отделу. Нарушение миграции приводит к формированию аганглионарного участка кишки (зоны функционального сужения) со сниженной или полностью отсутствующей иннервацией (способность совершать поступательно-сокращательные движения). В некоторых случаях аганглионарный участок может аномально расшириться, формируя мегаколон, что является одним из серьезных осложнений болезни Гиршпрунга.
Местом локализации аганглионарного участка, как правило, является дистальный отдел толстого кишечника. В редких случаях встречаются формы болезни Гиршпрунга, при которых аганглионарный сегмент формируется на участке от селезеночного столба, либо развивается аганглиоз всего толстого кишечника. При такой форме заболевания у пациентов наблюдается тотальный паралич перистальтики.
Стадии болезни и ее классификация
По клиническому течению болезнь Гиршпрунга делится на следующие стадии:
- Компенсированная. Обычно бывает при ректальной форме заболевания. Наблюдаются запоры, усиливающиеся с изменениями в меню ребенка, однако общее его состояние удовлетворительное. Проблема решается с помощью очистительной клизмы.
- Субкомпенсированная. Развивается при субтотальной и тотальной формах заболевания. У ребенка развивается малокровие, прогрессирует снижение массы тела. На фоне участившихся запоров проведение очистительных клизм не имеет должного воздействия, нарушается обмен веществ, появляются сильные боли в области живота, одышка.
- Декомпенсированная. Тяжелое состояние, при котором нарушается продвижение пищи и каловых масс по кишечнику, развивается кишечная непроходимость, дистрофия.
По выраженности симптомов болезнь Гиршпрунга подразделяют на раннюю, позднюю и осложненную стадии.
- Ранняя стадия сопровождается хроническими запорами, метеоризмом, увеличением размеров живота.
- Поздняя стадия характеризуется проявлением вторичных изменений: гипотрофией, анемией, деформацией грудной клетки, образованием каловых камней.
- При осложненной стадии в дополнение к вышеперечисленным симптомам появляются рвота и понос с мучительными болями. Появляется риск развития кишечной непроходимости.
Клиническая картина заболевания некоторым образом зависит от длины пораженного участка. Болезнь Гиршпрунга у детей подразделяется на несколько форм в соответствии с местом и длиной поражения кишечника:
- Ректосигмоидная (встречается чаще всего) – 70%;
- Ректальная (прямокишечная) – 24%;
- Сегментарная форма – 2,5%;
- Субтотальная форма – 3%;
- Тотальная форма – 0,5%.
Однако тяжесть заболевания определяется не только протяженностью аганглионарной зоны. В некоторых случаях больные с короткой зоной поражения кишечника поступали в стационар в тяжелом состоянии, а у взрослых детей с длинным аганглионарным участком состояние было сравнительно удовлетворительным. Такая картина складывается не только за счет правильной домашней терапии, но и компенсационных возможностей кишечника.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ БОЛЕЗНИ ГИРШПРУНГА
Болезнь Гиршпрунга главным образом характеризуется запорами — тяжелыми, длительными, резистентными к терапии. Аганглиоз всегда проявляется с рождения. Механизм формирования каловых завалов в толстом кишечнике в результате нарушение сократительной способности части толстой кишки является накопительным. То есть клиническая картина ухудшается с течением времени.
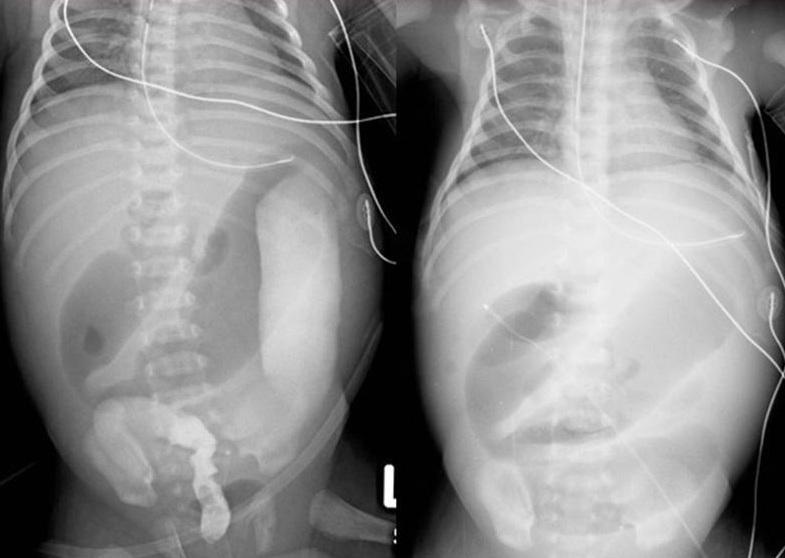 Рентгеновский снимок выраженной болезни Гиршпрунга
Рентгеновский снимок выраженной болезни Гиршпрунга
Другие проявления болезни Гиршпрунга
- неустойчивый стул – запор — понос, при стойкой склонности к запору;
- боли по ходу толстого кишечника, избыточное газообразование, колики и вздутие живота;
- признаки интоксикации, тошнота, рвота, слабость. Интоксикация обусловлена задержкой токсичных отходов жизнедеятельности в кишечнике;
- при пальпации в животе определяются каловые камни. Это объемные образования уплотненного кала, которые накапливаются в растянутом, атоничном толстом кишечнике.
Гетерохромия — мозаичная, неровная окраска радужки одного глаза. Она обусловлена нарушением обмена пигмента.
ДИАГНОСТИКА БОЛЕЗНИ ГИРШПРУНГА
 Диагностика заболевания выполняется рядом процедур
Диагностика заболевания выполняется рядом процедур
Врач проводит осмотр и опрашивает родителей маленького пациента (болезнь обнаруживается в детском возрасте, так как появляется сразу после рождения). Специалиста интересует, как давно появились запоры, их длительность и наличие подобных проблем у близких родственников. При пальпации обнаруживается увеличенная, уплотнённая толстая кишка. Пальцевое исследование показывает, что прямая кишка пустая даже во время долгого запора.
Согласно приказа Минздравсоцразвития России № 73 от 2006 г. и № 362 от 2007 г. обязательными диагностическими мероприятиями являются:
- биопсия — инвазивное извлечение небольшого участка ткани измененного кишечника с рассмотрением его под микроскопом, гистологическим подтверждением отсутствия достаточного количества нервных клеток в нервных путях;
- УЗИ кишечника;
- аноректальная манометрия — даёт сведения о тонусе аноректального мышечного комплекса и скоординированности сокращений прямой кишки и сфинктеров ануса;
- рентгенография кишечника с контрастом.
ЛЕЧЕНИЕ БОЛЕЗНИ ГИРШПРУНГА
 Эффективность лечения болезни Гиршпрунга зависит от тяжести заболевания
Эффективность лечения болезни Гиршпрунга зависит от тяжести заболевания
Зависит от формы и степени тяжести болезни Гиршпрунга. Если при лёгких и среднетяжелых формах возможно консервативное лечение с сохранением качества жизни, то при тяжёлой декомпенсированной форме необходима операция. Полностью ликвидировать причину болезни Гиршпрунга можно только удалив часть пораженного кишечника, где отсутствуют нервные окончания. Операция в большинстве случаев очень результативна. Функции толстого кишечника восстанавливаются практически полностью, клиника исчезает.
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
- Диета – около 60% рациона человека с проблемами опорожнения толстого кишечника должно занимать овощи и фрукты. Исключаются продукты с закрепляющим эффектом, такие как кофе, крепкий чай, шоколад, груши, изделия из очищенной белой муки. В рационе должно присутствовать достаточное количество растительных масел и кисломолочных продуктов. Питьевой режим из расчета 30 мл чистой сырой воды на килограмм веса тела в сутки;
-
Пробиотики и пребиотики — препараты улучшающие состояние микробиоты кишечника;
При тяжёлых формах аганглиоза операции рекомендуется делать в младенчестве
- Витамины группы В, С и А;
- Массаж и гимнастик для улучшения перистальтики;
- Клизмы — в зависимости от тяжести простые или сифонные;
- Свечи. Для опорожнения кишечника можно использовать местнораздражающие препараты, такие как Микролакс, Глицериновые свечи;
- Слабительные средства. При некоторых формах болезни Гиршпрунга они могут хорошо работать. Самым безопасным средством является лактулоза — Дюфалак. Также можно использовать Сенаде, Форлакс, сернокислую магнезию, вазелиновое масло.
ПРОГНОЗ
Прогноз на излечение заболевания благоприятный. При легких формах болезни Гиршпрунга и соблюдении всех рекомендаций гастроэнтеролога качество жизни больных не страдает. Оперативное лечение болезни Гиршпрунга в абсолютном большинстве случаев приводит к полному восстановлению функции толстого кишечника.