Тромбоз геморроидальных узлов
Содержание:
- Удаление тромбоза геморроидальных узлов
- Виды и степени заболевания
- После операции
- План обследования пациентов
- Что такое тромбоз геморроидального узла?
- Профилактика болезни
- Отзыв пациента
- Симптомы тромбированного геморроя
- Возможно проведения нетрадиционного лечения
- Метод кроссэктомии
- Ход операции по удалению тромба
Удаление тромбоза геморроидальных узлов
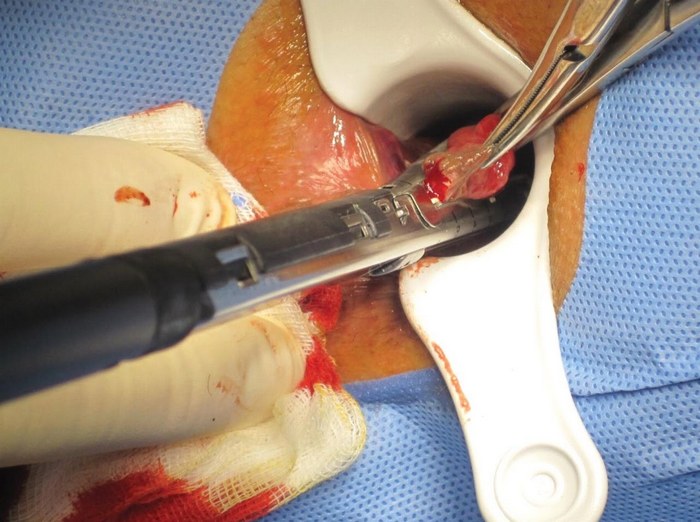
Тромбэктомия проводится по показаниям, например, если консервативная терапия не дала желаемых результатов и симптомы болезни не прошли. Некоторым больным врачи сразу назначают процедуру по удалению геморроидального тромбоза, как правило, это запущенные случаи, где мази и свечи уже ничем не могут помочь.
Удаление тромба геморроидального узла
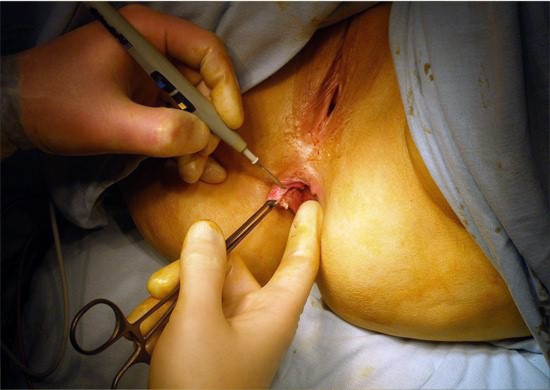
Подобная операция по удалению тромбоза – это быстрое избавление от симптомов болезни, но вовсе не лечение, потому что вероятность возникновения рецидивов очень высока. После подобного вмешательства больному следует пройти лечение, а также рекомендуется соблюдать меры профилактики, чтобы снизить вероятность рецидивов. Рассмотрим подробней технику выполнения:
- В общем наркозе смысла нет, подобное вмешательство выполняют под местной анестезией, в сплетение вводят обезболивающий препарат и делают разрез.
- Через маленькое отверстие удаляется сгусток крови, который стал причиной сильной боли. Но чаще всего он выходит самостоятельно вместе с током крови.
- После удаления тромба геморроидального узла больному становится гораздо легче, спустя какое-то время полностью спадает оттек и воспаление, болевой синдром проходит практически сразу.
- Ранка после вмешательства остается небольшая, разрез не зашивают, через несколько дней он самостоятельно затягивается. Больному нужно будет периодически менять повязку, а также следить за состоянием ранки. Если будут какие-нибудь признаки воспаления, то необходимо немедленно сходить на прием к проктологу. Как правило, трудоспособность в период хирургического лечения не нарушается.
В некоторых случаях до удаления тромба не доходит дело, потому что узел самостоятельно лопается и сгусток крови вытекает. У человека сразу же проходят все неприятные симптомы, но зато появляется кровотечение, иногда его бывает очень сложно остановить.
Операция при тромбозе геморроидального узла
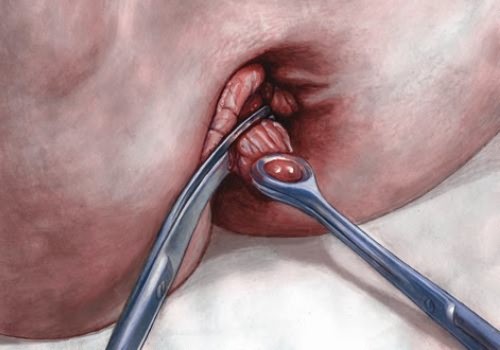
Подобный метод удаления тромбозного геморроидального узла считается стандартной операцией, которую проводят на последних стадиях геморроя, когда уже появляются осложнения в виде частых и обильных кровотечений и сильной боли. При этой операции сначала иссекается небольшой участок перианальной кожи и слизистой оболочки кишечника, а затем узел перевязывают и иссекают.
К сожалению, даже после подобной радикальной эвакуации геморроидальных узлов могут возникать рецидивы. Почти у трети пациентов симптоматика болезни возвращается примерно через 5 лет. Но в основном это относится к тем пациентам, которые не соблюдали прописанные врачом рекомендации, то есть не изменили рацион питания и не стали выполнять физические упражнения.
Тромбоз геморроидального узла после операции
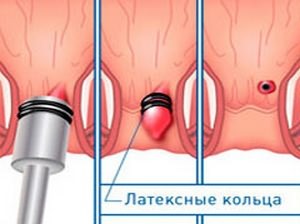
Например, выпавшие узлы можно удалить при помощи процедуры склерозирования, это когда в сплетения впрыскивается специальная жидкость, которая замещает сосуды узла соединительной тканью. Также очень популярно лигирование геморроя, то есть его перетягивание латексным кольцом, в результате чего нарушается кровообращение и узел отпадает. Операция инфракрасная коагуляция также помогает справиться с начальными проявлениями геморроя.
Стоит отметить, что вышеперечисленные методики, к сожалению, не используются при тромбозе. В этом случае применяется только хирургическое лечение
Именно поэтому важно не затягивать болезнь до 3 или 4 стадии, когда уже начинают появляться опасные осложнения, а начинать лечить ее при возникновении первых симптомов
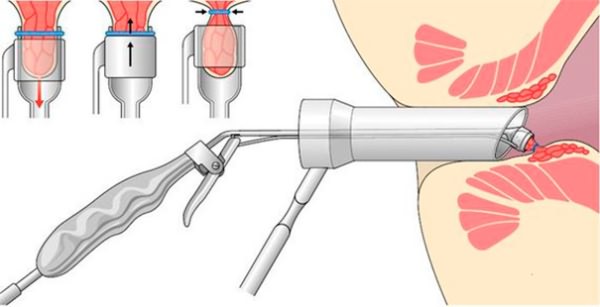
Очень важно не допускать запоров, придерживаться диеты, исключить из рациона блюда раздражающие кишечник, подмываться после каждого акта дефекации, выполнять упражнения по укреплению мышц малого таза, а также своевременно обращаться к врачу. Подобные рекомендации будет полезны не только прооперированным людям, но и всем тем, кто не хочет столкнуться с этой болезнью в будущем
zhkt.guru>
Виды и степени заболевания
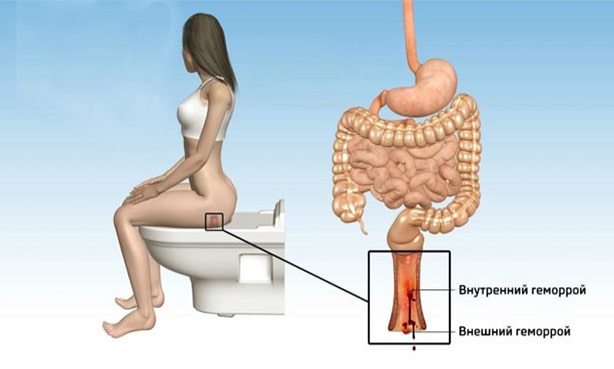
Виды тромбоза при геморрое выделяются, исходя из локализации патологического процесса:
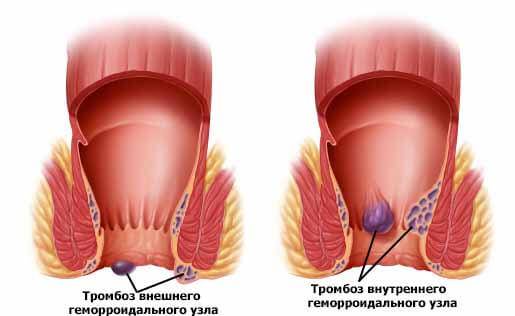
- внешний – самый распространенный, при нем поражается наружный геморроидальный узел;
- внутренний – поражение внутреннего узла;
- смешанный – тромбы формируются как с внутренней стороны анального отверстия, так и с наружной, встречается редко.
 По клиническим проявлениям перианальный венозный тромбоз подразделяется на три степени тяжести, отличающиеся по симптоматике:
По клиническим проявлениям перианальный венозный тромбоз подразделяется на три степени тяжести, отличающиеся по симптоматике:
- Первая степень тяжести не сопровождается воспалением, пациента беспокоит жжение, боль во время акта дефекации, зуд. Симптомы усиливаются при употреблении в пищу острых, соленых продуктов, алкоголя, при физической нагрузке или длительном нахождении в сидячем положении. Появляется покраснение кожного покрова и слизистой оболочки в области заднего прохода, обнаруживаются эластичные образования, болезненные при пальпации. Если на этом этапе в патологический процесс вовлекаются внутренние узлы и присоединяется воспалительный процесс, развивается тромбофлебит.
- Вторая степень болезни сопровождается постоянными болями, усиливающимися во время ходьбы или при длительном нахождении в положении сидя. Акт дефекации также сопровождается неприятными ощущениями, возникают кровотечения, температура тела повышена. В области заднего прохода определяется покраснение, отек и болезненность при пальпации. Наружные и внутренние геморроидальные узлы воспалены, увеличены в размерах, набухшие, резко болезненны.
- Третья степень патологии проявляется сильным болевым синдромом, в результате больной человек не может спокойно спать и выполнять трудовую деятельность. Температура тела повышена, нарушается акт мочеиспускания в результате рефлекторной реакции. Геморроидальные шишки плотные, отечные, становятся сине-багровыми, на них обнаруживаются участки некроза и налет фибрина. Ткани аноректальной области гиперемированы, воспалены, болезненны.
После операции
Послеоперационный период обычно протекает вполне благополучно, но значительные неудобства может принести необходимость дефекации и обеспечение безболезненности этого процесса. В первый день после вмешательства появление стула крайне нежелательно, так как может вызвать сильную боль и травмирование послеоперационной раны, а чтобы этого избежать показан полный отказ от еды при сохранении хорошего питьевого режима.
Со вторых суток постепенно вводится пища, не способствующая раздражению кишечника и образованию плотного стула: легкие супы, каши, кисломолочные продукты.
Обязательно обильное питье. В первые несколько дней многие больные испытывают сильную боль, для ликвидации которой назначаются анальгетики. С целью ускорения заживления прямой кишки проводят ванночки со слабым раствором марганцовки, отваром из цветков ромашки. Медикаментозное лечение состоит в использовании мазей и свечей с метилурацилом, улучшающим процессы регенерации.
Для профилактики возможной задержки мочи не тампонируют прямую кишку после вмешательства, а больному рекомендуют употреблять достаточное количество жидкости. Это осложнение особенно часто встречается среди мужчин и нередко требует введения мочевого катетера для опорожнения мочевого пузыря. Спазм сфинктера прямой кишки помогает снять крем с нитроглицерином.
Больной должен обязательно выполнять все необходимые гигиенические процедуры, о которых ему расскажет персонал клиники, не игнорировать перевязки и осмотры. Диета после операции должна содержать достаточное количество волокон, чтобы облегчить стул. Опорожнять кишечник нужно немедленно, как только возникнет такое желание, но не стоит задерживаться в уборной слишком долго, тужиться или напрягаться. При необходимости могут быть назначены слабительные препараты.
Как бы ни старались хирурги, все же не всегда удается избежать неблагоприятных последствий перенесенной операции. Среди них наиболее вероятны:
- Кровотечение, которое может быть связано с недостаточно полным ушиванием сосудов, соскальзыванием лигатур;
- Стеноз анального канала, возникающий в позднем послеоперационном периоде, для борьбы с ним используют специальные расширители или даже пластические операции;
- Инфекционно-воспалительные процессы, нагноение раны при несоблюдении правил асептики в процессе лечения;
- Рецидив, вероятность которого сохраняется при любом типе хирургического лечения.
Госпитализация для проведения радикального лечения занимает около 7-10 дней, по истечении которых снимают швы, осматривают прямую кишку и, если все хорошо, отпускают домой. Через одну и три недели после геморроидэктомии обязательно проводят пальцевое исследование кишки для исключения формирования сужения просвета органа и контроля за результатами лечения.
Восстановление после операции занимает около 2 недель, но реабилитация после удаления геморроидальных узлов не ограничивается временем нахождения в больнице.
Для закрепления положительного эффекта лечения и профилактики рецидива, риск которого сохраняется вне зависимости от стадии болезни и вида операции, больному придется постоянно следить за состоянием прямой кишки, придерживаясь некоторых правил:
- Не следует поднимать тяжести;
- Нужно исключить физическую нагрузку с напряжением брюшного пресса;
- По возможности избегать длительного положения сидя или стоя;
- Нормализовать режим питания;
- Обеспечить адекватную физическую активность.

Питание и движение– первое, с чем придется смириться даже тем пациентам, которые не могли себе отказать в чашке крепкого кофе или плитке шоколада. Из рациона нужно исключить острые блюда, изобилие пряностей, алкоголь, шоколад, маринады и копчености, кофе и газированные напитки. Любой из этих продуктов способен привести к обострению геморроя. Помимо продуктов-провокаторов заболевания, нужно убрать из употребления те, что способствуют запорам (мучное и сладости, в первую очередь).
Если по роду профессиональной деятельности не удается избежать длительного сидения, то по возможности следует делать небольшие перерывы, вставать и ходить. Ходьба пешком – прекрасное средство профилактики рецидива болезни.
Стоимость хирургического лечения геморроя зависит от метода и объема операции. Удаление одного узла стоит от 7000 рублей, достигая в отдельных клиниках 15-16 тысяч, лигирование – 6000, склеротерапия – 5000 рублей. Возможно и бесплатное лечение, но в этом случае пациент может столкнуться с необходимостью ожидания своей очереди. Больные, которым показано срочное лечение по поводу массивного кровотечения или тромбоза узлов, оно проводится бесплатно в хирургическом стационаре.
План обследования пациентов
Перед тем как лечить человека, нужно поставить верный диагноз. Необходимо исключить следующие патологии:
- острые и хронические трещины заднего прохода;
- рак прямой кишки;
- язвенный колит;
- полипы.
Большое диагностическое значение имеет опрос больного, осмотр и пальцевое исследование. Лечащий врач должен изучить медицинскую карту человека. Если ранее был поставлен диагноз геморрой, то можно заподозрить тромбоз. Для подтверждения нужно пройти инструментальное исследование. Оно показано в сомнительных случаях.
Наиболее информативна ректороманоскопия. Эта процедура имеет противопоказания: массивное кровотечение, психические нарушения, сужение кишки и острый парапроктит.
В большинстве случаев наружный геморроидальный узел можно выявить в процессе осмотра и пальцевого исследования. 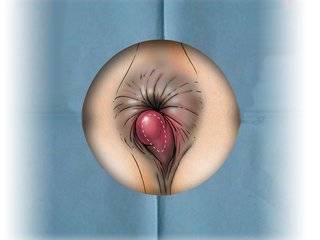 Определяются следующие изменения:
Определяются следующие изменения:
- отек;
- гиперемия;
- болезненность;
- багрово-синий и черный цвет кожи в участках некроза.
Лечение тромбированного геморроя проводится только после общих клинических анализов и коагулограммы. Последняя позволяет оценить свертывающую способность крови.
Что такое тромбоз геморроидального узла?
Более подробную информацию о тромбозе геморроидального узла, причинах и факторах возникновения этого состояния можно узнать из статьи нашего автора.
О том, что такое геморроидальные узлы и почему происходит их выпадение, вы сможете узнать, прочитав материал специалиста-проктолога.
Тромбированный геморроидальный узел несет серьезную опасность для больного. В данном случае имеются огромные риски заражения крови. Основной причиной развития подобного рода осложнений является запущенная форма заболевания.
Провоцирующие факторы и механизм развития
Факторы, провоцирующие образование тромбирования геморроидального узла, представлены ниже.
- Затруднение процессов дефекации. Образование тромба в области геморроидальных узлов происходит на фоне затвердевания каловых масс. Запоры провоцируют развитие застойных явлений в области геморроидальных вен. Стараясь опорожнить кишечник, больной делает усилия. Чрезмерное увеличение давления усугубляет состояние больного, т. к. провоцирует развитие патологии сосудов.
- Беременность и родовая деятельность. Риски развития тромбированного геморроя увеличиваются на поздних сроках вынашивания. Связано это с тем, что матка, увеличиваясь в размерах, оказывает давление на брюшную полость. Вес плода, околоплодных вод и плаценты может оказаться для вен прямой кишки непомерным. Это приводит к венозному застою, что способствует образованию тромба. Естественные роды также требуют от женщины сильного напряжения мышечных структур в области матки и влагалища. В данном процессе задействована и область заднего прохода. Роды не только провоцируют обострение уже имеющегося заболевания, но и могут стать первичной причиной его развития.
В целом же образование тромба происходит на фоне замедления процессов кровообращения, сдавливания сосудов и механического травмирования венозных структур. Сгусток крови достаточно плотно сцеплен с сосудистыми структурами. Формирование тромба происходит в результате интенсивной агрегации тромбоцитов. Клетки крови, которые уже склеились, не рассасываются. Крупными сгустками перекрывается венозный просвет, что способствует затруднению процессов циркуляции.
Симптоматика
Из-за всего этого развивается интоксикация организма, для которой характерно повышение температуры тела и появление головных болей и озноба. Если на данном этапе прогрессирования не принять никаких мер, то имеется огромная вероятность возникновения некроза тканей. В дальнейшем это станет причиной заражения крови и может даже привести к летальному исходу.
Профилактика болезни
Как не допустить образования тромбов в геморроидальных узлах? Главная профилактическая мера – это правильное и добросовестное лечение геморроя. Особенно это касается будущих мамочек. Тромбоз при беременности и после родов — самая распространенная патология!
Чтобы избежать осложнений нужно:
При малоподвижной работе (сидя или стоя) регулярно делать перерывы с небольшой разминкой.
Питаться так, чтобы не было затруднений с дефекацией
Употреблять овощи, кисломолочные продукты, достаточно жидкости.
Обращать внимание на чувство распирания кишечника после стула, кровяные мазки на туалетной бумаге и нижнем белье, кале.
Находясь в группе риска, в силу профессии или наследственности, проходить профилактические осмотры у проктолога;
После каждой дефекации по возможности подмывать анальную область прохладной водой.. Перечисленные меры позволяют если не избежать геморрой, то хотя бы не допустить обострений заболевания и серьёзных осложнений
Чаще поводом к проведению хирургической операции является острый тромбоз наружного узла
Перечисленные меры позволяют если не избежать геморрой, то хотя бы не допустить обострений заболевания и серьёзных осложнений. Чаще поводом к проведению хирургической операции является острый тромбоз наружного узла.
Важно понимать, что лечение тромбоза геморроидального узла — это комплексное мероприятие, которое включает консервативные и профилактические методы борьбы с недугом. Своевременное обращение к опытному врачу могут свести все трудности к минимуму
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Отзыв пациента
Пациент Анатолий. Возраст 45 лет. Город Москва.
Не так давно мне провели тромбоэктомию. До этого я несколько лет боролся с геморроем. Однако в последние месяцы обострения стали возникать с завидной регулярностью. Узел выпадал очень часто, он был воспалён. Работая в огороде, на даче болезнь дала о себе знать.
Возникла внезапная острая боль, я не мог её терпеть, было невыносимо. Сидеть было невозможно, двигаться — тоже. Таблетки не помогали избавиться от боли. Моего терпения хватило на одни сутки, на второй день я пошёл к специалисту. Так как боль была невозможной, я был готов согласиться на все что угодно.
Операцию делают прямо в медицинском учреждении, нет необходимости ложиться в больницу. Сначала вводят наркоз, потом просят пройти на хирургический стол. Боли я не чувствовал. Процедура длилась минут пять.
Через двадцать минут я уже пошёл домой. После окончания действия наркоза, я ощущал лёгкие болевые потягивания, но это было уже спасением.
К вечеру я вернулся к привычному образу жизни.
https://youtube.com/watch?v=l6Hi5jFHexo
Полгода назад у меня появился наружный геморрой. Образовалось 2 шишки. Сразу же возникли неприятные ощущения: сильная боль, ощущение распирания и давления. Было больно не только сидеть – даже при ходьбе эта боль не проходила. Врач назначил консервативное лечение: таблетки Детралекс, гепариновая мазь. После недели лечения симптомы не исчезли, а, наоборот, стали еще более выраженными. После повторного осмотра было установлено, что у меня – тромбоз геморроидальных наружных узлов.
Страдаю от хронического геморроя. Недавно боль стала невыносимой и пришлось в очередной раз обращаться за помощью к врачу. Оказалось, что в геморроидальном узле образовался тромб. Чтобы устранить это явление, мне назначили проведение тромбэктомии. Операция прошла легко и, на первый взгляд, без последствий. Но на следующий день после вмешательства возникли сильные боли, которые не прекратились даже после приема нескольких таблеток с обезболивающим действием.
В последнем триместре беременности у меня возник геморрой, который впоследствии осложнился тромбозом. Боли были очень сильными. Чтобы получить дельный совет, как поступить в моем случае, решила обратиться не к одному, а к двум специалистам. Первый из них посоветовал тромбэктомию, а второй – консервативное лечение, поскольку не увидел прямых противопоказаний к оперативному вмешательству. Конечно, перед родами не хотелось бы проходить через операцию.
Тромбэктомия геморроидального узла – не слишком сложная операция, цель которой заключается в удалении кровяного сгустка, или тромба, из шишки. Манипуляция продолжается около 10 минут и позволяет устранить боль и снизить риск развития серьезных осложнений. Тромбэктомия не устраняет основную причину геморроя – для этого требуются более радикальные методы.
0 комментариев
Яна, Волгоград, 35 лет: «У меня постоянно выпадал узел, вправляла сама, но после того как носила тяжелую сумку, боль такая началась, что дышать не могла. Доктор сказал, что можно лечить длительно лекарствами или сразу делать тромбэктомию. Согласилась на операцию. Как же стало хорошо сразу после удаления. Когда ранка заживала, совсем не болела. Через 5 дней все зажило. Уже полгода как ничего не беспокоит, главное, соблюдать рекомендации врача».
Марина, Петрозаводск, 32 года «Геморрой был давно, но особо не беспокоил, а после беременности и родов стало совсем плохо, узел выпал, и его нельзя было вправить. Провели тромбэктомию, цена у нас в городе высоковата, но как же я благодарна врачу, который настоял на операции. Сразу после процедуры перестало все болеть».
Елена, 37 лет.
Сергей, 35 лет.
Симптомы тромбированного геморроя
Выделим симптомы тромбоза геморроидального узла. Распознать недуг можно по следующим признакам:
- нестерпимая и острая боль;
- потемнение узла, который выпал;
- анальная зона краснеет, отекает;
- наличие выделений слизи с неприятным запахом;
- мощная боль, которая появляется при опорожнении кишечника, акт дефекации становится непереносимым, газы не отходят из кишечника;
- озноб, высокая температура тела, боль.
При такой симптоматике необходимо обратиться к врачу, чтобы снизить риск развития осложнений.
Тромбированный геморрой проявляется постоянной болью, которая может распространяться на ягодицы, промежность область паха и даже поясницу. Боль настолько сильная, что пациент теряет работоспособность, не может передвигаться сидеть и даже лежать, причем болезненность нарастает во время испражнений кишечника.
Опытный специалист может поставить диагноз, только взглянув невооруженным глазом на тромбированный узел, поскольку он становиться вишневого цвета с синим оттенком, и отекает, причем отек может распространяться на соседние ткани.
В зависимости от тяжести различают следующие степени аноректального тромбоза:
- 1-я степень. При этой степени в узле сформировался тромб, который нарушает микроциркуляцию в нем, но признаки воспаления еще отсутствуют. Больной жалуется на умеренную болезненность, зуд, дискомфорт и жжение в области ануса;
- 2-я степень. Для этой степени характерно развитие воспалительного процесса в узле, в результате чего он увеличивается в размерах. Также возникает спазм мышц анального клапана. Боль приобретает постоянный характер;
- 3-я степень. Воспалительный процесс распространяется на ткани промежности и паха, что приводит к выраженной интоксикации организма, которая проявляется повышением температуры, повышенной потливостью, ознобом, общей слабость и прочими симптомами.
Как видите, аноректальный тромбоз является достаточно серьезным осложнением, поэтому требует немедленных мер и самолечение тут недопустимо.
При первых признаках тромбоза нужно срочно обратиться к профессионалам – врачу-проктологу, врачу-колопроктологу или врачу-хирургу. Ведь в данном случае может понадобиться оперативное вмешательство, которое поможет быстро избавиться от проблемы. Такую операцию называют тромбэктомией геморройного узла.
Возможно проведения нетрадиционного лечения
Лечить тромбированный геморрой в домашних условиях не получится. В условиях дома можно лечить только не тяжелые стадии геморроя, которые не имеют осложнений. Народными средствами можно только снять симптомы и облегчить состояние больного.
Несвоевременное обращение к врачу с применением народных методов от тромбоза только затягивает патологию, делая ее еще тяжелей. Не нужно надеяться на чудо, необходимо срочно начинать медикаментозную терапию, так как при остром тромбозе назначается медикаментозная или даже хирургическая терапия. Отвары и примочки бесполезны. Выбор схемы лечения осуществляется врачом после осмотра и диагностирования больного.
Метод кроссэктомии
Кроссэктомия, которая ранее называлась операцией Троянова-Тренделенбурга, предусматривает перевязку большой подкожной вены и ее ответвлений. Методика применяется только в случаях острого тромбофлебита, когда другие методы не могут быть эффективными. Действие кроссэктомии направлено на предотвращения поражения глубоких магистралей путем восстановления здорового кровотока.
Противопоказания к этому хирургическому вмешательству:
- злокачественные опухоли;
- сахарный диабет, осложненный нефропатией (поражением почечных сосудов);
- синдром диабетической стопы – гнойно-некротические процессы, язвы и костно-суставные поражения;
- значительный избыточный вес;
- синдром полиорганной недостаточности — поражение всех органов и тканей с временным преобладанием симптомов той или иной недостаточности;
- атеросклероз;
- крайнее истощение организма;
- старческий возраст.
Процедура проводится под местной анестезией. После того, как обезболивающее начнет действовать, операционное поле обрабатывается обеззараживающим раствором, затем делается надрез в области паховой складки, и вена выводится при помощи инструментов. На расстоянии примерно 1 см от ее впадения в большую подкожную вену делается перевязка. После аналогичного действия со всеми придатками пораженного сосуда накладываются швы.
Поскольку кроссэктомия относится к экстренным операциям, которые чаще всего проводятся в срочном порядке без полного обследования и подготовки, существует повышенная вероятность рецидива. По этой причине в послеоперационный период необходимо принимать назначенные лечащим врачом лекарства. Чаще всего это флеботоники, антикоагулянты, дезагреганты и ранозаживляющие средства. Если имели место гнойный тромбофлебит, назначаются мощные антибиотики. Обезболивающие средства, как правило, нужны лишь в течение первых нескольких дней, но нередко возникает дисбактериоз, который требует приема соответствующих препаратов.
Реаилитационный период включает предусматривает ношение компрессионного белья, регулировку режимов работы и отдыха, отказ от вредных привычек, выполнение ежедневной профилактической гимнастики. При этом пациенту потребуется регулярно проходить обследование у лечащего врача, чтобы при малейшем намеке на рецидив вовремя купировать заболевание медикаментами.
Ход операции по удалению тромба
Стопу необходимо поместить в прозрачный стерильный мешок, что позволит легко контролировать ее состояние. Из косого доступа в верхней трети бедра выделяют бифуркацию общей бедренной артерии. Этот доступ характеризуется лучшим заживлением раны в послеоперационном периоде. Под артерии подводят силастиковые держалки. Не следует сразу же пережимать артерии зажимами, т.к. это приведет к фрагментации тромба, который иначе можно удалить целиком.
Несколько проксимальнее бифуркации общей бедренной артерии, вне пределов атеросклеротической бляшки, выполняют поперечную артериотомию. Впоследствии в конце операции по удалению тромба поперечное отверстие в бедренной артерии можно легко ушить, не сузив при этом ее просвет. В случае необходимости можно легко придать этому отверстию форму ромба, что позволит сформировать анастомоз, если потребуется выполнить шунтирование
Из бифуркации тромбы можно удалить, осторожно сдавливая стенки артерий пальцами либо браншами сосудистого зажима (при этом артерия не полностью пережимается, а лишь слегка сдавливается с последующим разведением бранш зажима), либо путем аспирации отсосом
Если не удается получить пульсирующий центральный кровоток, то артерию ревизируют в проксимальном направлении баллонным катетером размером 4 или 5 Fr. При этом катетер продвигается до тех пор, пока он не попадет в просвет аорты, после чего раздувают его баллон и с раздутым баллоном катетер вытягивают назад, в дистальном направлении. Во время этих манипуляций следует придавить бедренную артерию противоположной ноги, что позволит предотвратить эмболизацию ее сосудов. Если указанные манипуляции оказываются безуспешными и не удается получить адекватный (пульсирующий) центральный кровоток, то необходимо выполнить кроссоверное бедренно-бедренное либо подмышечно-бедренное шунтирование. Седловидные эмболы обычно удаляют из двустороннего бедренного доступа. После получения центрального кровотока бедренную артерию ревизируют в дистальном направлении. Для этого используют 3 или 4 Fr. баллонные катетеры, при этом необходимо ревизировать не только поверхностную, но и глубокую бедренную артерию. Если во время введения катетера ощущается сопротивление, то катетер нельзя проталкивать насильно, т.к. это приведет к расслоению или перфорации стенки артерии. Баллон катетера раздувают только на этапе его вытягивания, следует точно дозировать усилие раздувания баллона, чтобы не повредить интиму артерии. Указанные манипуляции повторяют до тех пор, пока из просвета артерий не перестанут выделяться тромботические массы и эмболы. Описанная традиционная эмболэктомия – операция по удалению тромба, выполняется хирургом вслепую. Хирург не знает, в какую из артерий голени попадает катетер после прохождения через подколенную артерию. Баллонные катетеры с отверстием в области дистального конца позволяют избирательно катетеризировать нужную артерию.
Контрольная артериография
По окончании операции по удалению тромба обязательно выполняют контрольную артериографию, т.к. даже в том случае, когда катетер удается провести до стопы, в просвете артерий могут остаться фрагменты тромбов. Ретроградный кровоток не всегда свидетельствует о полном удалении тромбов, он может происходить из хорошо развитых проксимальных коллатералей. В настоящее время многие операционные оснащаются высококачественными рентгеновскими установками, позволяющими выполнить артериографию после операции по удалению тромба. Если такое оборудование отсутствует, то под ногу следует положить обернутую стерильной простыней рентгеновскую кассету, затем ввести в поверхностную бедренную артерию (в дистальном направлении) катетер, используемый для катетеризации пупочной артерии, пережать ее просвет и ввести через этот катетер 20 мл контраста, после чего сделать снимок. Затем дистальные сегменты артерий промывают 100 мл гепаринизированного физиологического раствора и, если на контрольной артериограмме в их просвете отсутствуют тромботические массы, артериотомическое отверстие в общей бедренной артерии ушивается непрерывным швом нитью пролен 5/0. После снятия зажимов с артерий и запуска кровотока стопа должна порозоветь и ее артерии должны пульсировать.