Аденокарцинома сигмовидной кишки
Содержание:
Лечение аденокарциномы толстого кишечника
Выбор того или иного метода лечения аденокарциномы толстой кишки зависит от стадии развития болезни.
Выделяют следующие виды лечения:
- Хирургический метод. Операция при аденокарциноме толстой кишки проводится методом удаления онкоопухоли. Вид хирургического вмешательства зависит от локализации опухоли, ее размеров и стадии распространения. Опухоли маленьких размеров удаляют в полном объеме. Функциональные способности кишечника при этом не нарушаются. При опухолевых образованиях больших размеров, которые проникают в толщу кишечника, используют колэктомию. Колэктомия – это значительное удаление части пищеварительного тракта. После удаления части кишечника врачи создают колостому — это выходное отверстие, к которому присоединяется калоприемник. Лапароскопия – удаление онкоопухоли без вскрытия брюшной полости. Данный вид оперативного вмешательства является наиболее безопасным. Благодаря лапароскопии восстановление пациентов проходит быстрее, так как операция проводится при помощи нескольких проколов брюшной полости. Помимо самой опухоли удаляются рядом расположенные лимфоузлы. За несколько дней до операции пациент должен соблюдать бесшлаковую диету, также назначаются слабительные средства и очистительная клизма. В ходе операции к раковым тканям не прикасаются по причине риска распространения раковых клеток. Кровеносные сосуды зажимают и затем удаляют пораженную часть кишки.
- Химиотерапия. Химиотерапия при аденокарциноме толстой кишки проводится в качестве комплексной борьбы с раком. Она является так сказать вспомогательным методом лечения. Применяют такие препараты как: Лейковорин, Ралтитрексид, Фторурацил, Капецитабин и др. Перечисленные средства могут использоваться в комбинации. Используются цитостатические медикаменты, которые борются с раковыми клетками. Химиотерапию чаще всего проводят в комплексе с операцией. Проведение химиотерапии до операции позволяет остановить распространение раковых клеток, а после операции – помогает избежать рецидива.
- Лучевая терапия. Лечение аденокарциномы радиационным облучением помогает уменьшить площадь распространения раковой опухоли, а также остановить метастазы. Такой метод используют довольно редко, т.к. толстая кишка каждый раз меняет свое положение при движении больного. Ккишку жестко фиксируют и производят облучение пораженного участка. Такое лечение проводится как до, так и после операции. Облучение также проводят при больших размерах опухоли, когда оперативное вмешательство проводить нецелесообразно. Операция при аденокарциноме не всегда может быть проведена, поскольку площадь и толщина прорастания может не позволить. Лечение рака толстой кишки должно проводиться другими способами: назначение медикаментозных препаратов и облучение. Метастазы в рядом расположенные лимфоузлы и органы поможет остановить радиационное облучение.
Лечение аденокарциномы
Выбор метода лечения зависит от стадии процесса и общего состояния больного. Любое решение по поводу борьбы с опухолью принимается совместно пациентом и доктором
Важно следовать одному из главных законов врачевания — «Не навреди!»
Хирургическое лечение
Данный вид лечения, в большинстве случаев при I и II стадиях, признан радикальным. При запущенных процессах паллиативные операции помогают человеку продлить жизнь, улучшить её качество.
Современная медицина не стоит на месте. Ежегодно разрабатываются новые методики органосохраняющих операций. Использование высокотехнологичной аппаратуры, безопасных препаратов для наркоза позволяют выполнять такие объёмы оперативных вмешательств, которые раньше были недоступными.
При аденокарциноме имеют место следующие виды хирургических пособий:
- энуклеация опухоли;
- резекция поражённого органа (вырезается часть органа вместе со злокачественным образованием);
- расширенные операции с лимфодиссекцией и эктомией соседних структур;
- удаление органа;
- комбинированные вмешательства, когда хирург вынужден затрагивать соседние органы, в которые проросла опухоль;
- сочетанные операции, при которых онкологическая операция совмещается с неонкологической, например, удаление аппендикса при раке кишечника;
- паллиативные вмешательства — устранение основного массива опухоли или удаление отдельных метастазов, как подготовительный этап для последующего химиолучевого лечения или для улучшения качества жизни пациента;
- симптоматические операции направлены на устранение, угрожающих жизни больного, симптомов (кровотечение, кишечная непроходимость и т.п.);
- симультанные операции — одновременное удаление (радикальное или паллиативное) новообразований различных локализаций.
Важно понимать, что при любом виде вмешательства, должны соблюдаться основные принципы онкологической хирургии. Поэтому лечение пациентов с аденокарциномой рекомендовано проводить только в специализированных учреждениях
Лучевая терапия
Опухоли из железистой ткани чувствительны к радиотерапии. Этот метод может применяться в сочетании с операцией и (или) химиотерапией, а также как самостоятельная методика. Облучение проводится амбулаторно одним или несколькими курсами.
Химиотерапия
Аденокарцинома тех или иных органов по разному реагирует на химиотерапию. В большинстве случаев этот метод малоэффективен, и применяется в сочетании с другими видами лечения. Например, процессы в почках вообще нечувствительны к химиопрепаратам. При других локализациях (щитовидная железа, тонкий кишечник, слюнная железа) химиотерапию используют при неоперабельных ситуациях, чтобы продлить жизнь пациенту.
Комбинированное лечение
Комбинированное лечение более эффективно, широко применяется в практике. Часто перед операцией и (или) после неё пациенту назначают химиопрепараты и (или) лучевую терапию. Лечебный режим составляется индивидуально для каждого конкретного больного. Учитываются все факторы:
- характеристики опухоли,
- наличие соматических патологий у пациента,
- его согласие на лечение.
Важно понимать, что операция, облучение, химиотерапия сами по себе представляют угрозу для жизни и здоровья человека. Это тяжёлые, травматичные методы, с длинным списком ограничений и побочных эффектов
Тем не менее, комбинированный подход под контролем опытных врачей даёт хорошие результаты.
Инновационные способы лечения
Зарекомендовала себя и уже стала классическим способом лечения таргетная терапия. Она направлена на вмешательство в механизм действия конкретных целевых (таргетных) молекул, необходимых для канцерогенеза и жизнедеятельности новообразования. Таргетные препараты обладают высокой специфичностью и минимальным воздействием на здоровые клетки организма. Этот метод лечения, как правило, легко переносится пациентами, считается эффективным, так как стабилизирует злокачественный процесс. К сожалению, не всем больным показана данная терапия, а только тем, у кого есть специфические рецепторы к таргетным лекарствам.
При некоторых видах аденокарциномы успешно применяются следующие методики:
- брахитерапия (прицельное облучение);
- абляция (радиочастотная, лазерная и т.д.);
- лечение стволовыми клетками;
- вакцинация против раковых клеток;
- использование анаэробных свойств бактерий;
- воздействие очень низких или высоких температур;
- применение ангиостатических средств;
- генная терапия;
- прочие методики.
Борьба со злокачественными заболеваниями — приоритетное направление в современной медицине и науке. Учёные всех развитых стран постоянно ищут новые средства для лечения рака.
Лечение и прогноз при раке сигмовидной кишки
Лечение на самых ранних стадиях – in situ (стадия 0)
Напомню, что рак in situ – рак с минимальной инвазией, то есть он находится на самой ранней стадии своего развития – в слизистом слое, и никуда более не прорастает. Обнаружить такую опухоль можно только случайно или при профилактическом исследовании, что уже давно введено в стандарты медицинской помощи в развитых странах (абсолютный лидер в этой области – Япония). Причем основными условиями являются наличие современного видеоэндоскопического оборудования, которое стоит многие миллионы (к сожалению, в РФ присутствует оно только в крупных городах и серьезных медицинских центрах), и выполнение исследования грамотным подготовленным специалистом (до массовой доступности которых так же нашей стране расти и расти – наша медицина нацелена на объем, а не на качество). Таким образом, лучше обследоваться в крупной платной клинике с отличным оборудованием и персоналом или в бесплатной больнице высокого уровня.
Но вернемся к теме статьи – лечение раннего рака сигмовидной кишки. В идеальных условиях оно выполняется методом подслизистой диссекции — удалении части слизистой с опухолью во время эндоскопической внутрипросветной операции (лечебная колоноскопия). Прогноз при выполнении этого вмешательства просто потрясающий, после 3-7 дней нахождения в клинике Вы сможете вернуться к нормальной жизни. Без открытой хирургической операции. Без химии и лучевой терапии. Естественно, выполнение этой операции для лечения рака сигмовидной кишки in situ требует первоклассного владения эндоскопистом методики, наличия самого современного оборудования и расходных материалов.
На ранних стадиях (I-II)
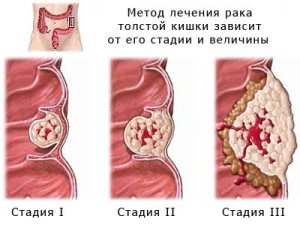
Первая и вторая стадия включают в себя опухоли, не прорастающие в соседние органы, имеющие максимум 1 мелкий метастаз в регионарные лимфатические узлы. Лечение только радикальное хирургическое, зависит от распространенности:
- Сегментарная резекция сигмовидной кишки – удаление участка сигмы с последующим созданием анастомоза –соединения концов. Выполняется только при I стадии.
- Резекция сигмовидной кишки – удаление всей сигмы полностью.
- Левосторонняя гемиколэктомия – резекция левой части толстого кишечника с созданием анастомоза или выведением противоестественного пути эвакуации кала – колостомы.
При наличии близко расположенного метастаза выполняется регионарная лимфоидэктомия – удаление всей лимфатической ткани, узлов, сосудов в этой области. В зависимости от некоторых условий в лечении также может понадобиться лучевая терапия или химиотерапия. Прогноз относительно благоприятный, при адекватном подходе пятилетняя выживаемость достаточно высока.
На поздних стадиях (III –IV)
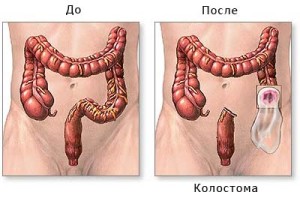
В запущенных случаях выполняются более объемные операции – левосторонняя гемиколэктомия с удалением регионарных лимфатических узлов и узлов соседних зон. Применяется химиотерапия и лучевая терапия. При наличии отдаленных метастазов, прорастании опухоли в соседние органы – только паллиативное, то есть максимально продлевающее жизнь лечение. В этом случае создают противоестественный задний проход на брюшной стенке или обходной анастомоз (путь для кала мимо опухоли), для того чтобы пациент не умер от кишечной непроходимости. Также показано адекватное обезболивание, в том числе наркотическими препаратами, детоксикация. Современные стандарты лечения предполагают при раке сигмовидной кишки III степени удаление лимфатических узлов в очень отдаленных локализациях, что значительно снижает шанс рецидива заболевания и увеличивает выживаемость. Прогноз при запущенном раке сигмовидной кишки неблагоприятный.
Высокодифференцированная аденокарцинома слепой кишки
Различные опухоли толстого кишечника на сегодняшний день являются объектом пристального внимания учёных всего мира. Именно на долю толстого кишечника сейчас приходится большинство онкологических заболеваний. Большинство симптомов и проявлений являются относительно общими для всех опухолей толстого кишечника, но в некоторых случаях есть особенности связанные с расположением.
В частности, высокодифференцированная аденокарцинома представляет сложность в том, что её невозможно выявить при стандартном профилактическом осмотре. Как высокодифференцированная опухоль, она имеет низкую степень агрессивности, полиморфизм клеток слабо выражен, опухоль довольно редко даёт метастазы.
Определённую опасность представляет аденокарцинома слепой кишки тем, что рядом находятся паховые лимфоузлы, печень.
Встречается высокодифференцированная аденокарцинома слепой кишки с приблизительно равной частотой у мужчин и женщин, возраст появления колеблется в приделах 50 – 60 лет. Хотя наблюдается печальная тенденции уменьшения возрастного порога, и эта болезнь всё чаще поражает и молодых людей. Основными симптомами являются те же проявления, что и для практически любой другой опухоли кишечника – слабость, низкий гемоглобин, резкое снижения веса, подозрительные выделения с калом, неприятные ощущение внизу живота, вздутие, нарушение режима дефекации. К причинам возникновения аденокарциномы слепой кишки относят те же факторов, которые в целом влияют на возможность возникновения не только опухоли кишечника, но любой другой опухоли. К таковым относится плоха наследственность, неблагоприятная экологическая обстановка, работа с канцерогенными веществами.
К особым факторам можем отнести два таких важных аспекта, как употребление в пищу природных волокон (клетчатка), а также возможность образование в районе слепой кишки таких незлокачественных явлений, как полипы. Последние в свою очередь имеют способность довольно часто превращаться в злокачественные. Довольно сложно говорить о профилактике таких болезней, потому более надёжно будет регулярно раз в полгода или год обследоваться у врача. Так как при своевременном обнаружении данный рак довольно успешно излечивается.
Диагностика аденокарциномы яичников
Диагностика рака яичников начинается с осмотра в гинекологическом кресле. Врач сможет визуально определить состояние этих органов и прощупать их на наличие увеличений. На начальном этапе необходим точный сбор анамнеза у пациента. При подозрении на рак, необходима консультация онкогинеколога.
Для уточнения диагноза применяют следующие методы:
- ультразвуковое исследование. Выполняется с помощью специального датчика, который вводят во влагалище или прилаживают к брюшине. УЗИ помогает определить размер и характер опухоли, но не может подтвердить ее злокачественность;
- МРТ и КТ. Это более точные методы, по сравнению с УЗИ. Компьютерная томография позволяет получить снимки тканей в поперечном срезе. Такой метод позволяет увидеть наличие метастаз в других органах, причем изображение поступает на монитор за считанные секунды, поэтому процедура проводится очень быстро. Часто биопсия аденокарциномы проводится под контролем КТ. Недостатком этих методов заключается в необходимости инъекции контрастного вещества в кровь, которое может вызвать разные побочные эффекты (например, аллергию). Но контраст используют не во всех случаях;
- гистологическое исследование;
- лапароскопию. Подразумевает осмотр яичников и органов брюшины через специальный прибор, который вводится в небольшой разрез на животе и посылает изображение на монитор. Этот метод очень эффективный, с его помощью врач может оценить ситуацию в целом, увидеть распространенность опухоли и стадию. В некоторых случаях во время лапароскопии, проводится биопсия аденокарциномы яичника;
- биопсию тканей. Единственный способ, который помогает точно определить злокачественность новообразования. Производят забор образца поврежденных тканей, который потом изучают под микроскопом. Биопсия аденокарциномы часто проводится при хирургическом удалении опухоли;
- пункцию жидкости из брюшной полости. Применяют при наличии асциса. Пункция проводится с помощью иглы, которая вводится через брюшную стенку.
Также врач назначает общий анализ крови и анализ на онкомаркеры.
Правильно проведенная диагностика позволяет определить наиболее подходящий тип лечения и продлить жизнь пациенту. Прогноз жизни со злокачественным образованием зависит от результатов лечения и от стадии заболевания.
Классификация
Важнейшей характеристикой раковой опухоли, определяющей особенности клинической картины и влияющей на прогноз жизни больного, является так называемый показатель Глиссона – уровень дифференциации аномальных клеток.
В зависимости от значения этого показателя, полученного при гистологическом исследовании опухолевых тканей, аденокарциномы подразделяют на:
- высокодифференцированные;
- умеренно-дифференцированные;
- низкодифференцированные;
- недифференцированные.
Высокодифференцированная
Аденокарцинома сигмовидной кишки этого типа представляет собой малоагрессивную опухоль, прекрасно поддающуюся лечению.
Поскольку структура и свойства клеток высокодифференцированной аденокарциномы практически идентичны аналогичным параметрам здоровых тканей, для них характерен низкий уровень патогенности – способности вовлекать здоровые клетки в опухолевый процесс.
Благодаря увеличенным размерам ядер опухолевые клетки высокодифференцированных новообразований хорошо заметны на фоне здоровых тканей железистого эпителия, выстилающего сигмовидную кишку изнутри.
Высокодифференцированная аденокарцинома отличается медленным ростом и чрезвычайно редко метастазирует; тем не менее, все опухоли этого типа подлежат обязательному хирургическому удалению. Учитывая их малоагрессивность, лечащий специалист имеет возможность осуществить хирургическое вмешательство в наиболее благоприятный момент для самого пациента.
При лечении высокодифференцированной аденокарциномы сигмовидной кишки довольно редко прибегают к вспомогательным терапевтическим методам: радиолечению и химиотерапии.
Несмотря на очень низкий процент рецидивов, больной (особенно относящийся к группе риска по этой болезни), перенесший операцию по удалению аденокарциномы, должен оставаться под самым пристальным наблюдением лечащего специалиста.
Умеренно-дифференцированная
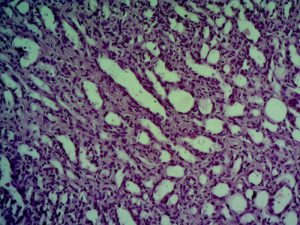 Клетки умеренно-дифференцированной аденокарциномы имеют более выраженные отличия от здоровых эпителиальных клеток, но их может быть недостаточно для безошибочного определения очага возникновения патологического процесса.
Клетки умеренно-дифференцированной аденокарциномы имеют более выраженные отличия от здоровых эпителиальных клеток, но их может быть недостаточно для безошибочного определения очага возникновения патологического процесса.
Интенсивность роста умеренно-дифференцированных новообразований сигмовидной кишки не слишком велика; столь же незначительна вероятность образования метастазов в начальных стадиях болезни.
Однако не стоит думать, что лечение умеренно-дифференцированной опухоли можно осуществлять в щадящем режиме или отложить его на неопределенный срок: такое решение явилось бы величайшей ошибкой, несущей прямую угрозу жизни заболевшего человека, и вот почему:
- несмотря на относительную (сравнительно с низкодифференцированными новообразованиями) неспешность развития патологического процесса, рост опухоли все же происходит;
- риск метастазирования аденокарциномы довольно велик; виновником возникновения метастазов может стать влияние провоцирующих факторов: внешних стрессов, сопутствующих болезней, преклонного возраста, неправильной тактики лечения.
Низкодифференцированная
Самым агрессивным видом аденокарцином сигмовидной кишки являются опухоли низкодифференцированного типа. Их стремительный рост не оставляет времени на раздумье и требует незамедлительных врачебных действий.
Главная сложность в лечении низкодифференцированных аденокарцином состоит в практической невозможности установить, по вине какого именно органа или ткани начал развиваться опухолевый процесс. Столь же сложной представляется задача определения границ опухолевых участков, сливающихся с тканями здорового эпителия.
Низкодифференцированные опухоли сигмовидной кишки склонны к образованию метастазов, причем толчком к их появлению может стать даже сама операция по удалению этих злокачественных новообразований. Именно поэтому, невзирая на чрезвычайную опасность аденокарцином, их хирургическое удаление рекомендуется не всегда.
Речь идет о больных, в организме которых рост низкодифференцированного новообразования в сигмовидной кишке происходит достаточно медленно, в то время как хирургическая операция может спровоцировать распространение метастазов по всему организму.
Перед тем как решиться на операцию по хирургическому удалению низкодифференцированной аденокарциномы сигмовидной кишки, лечащий специалист тщательно анализирует всю совокупность данных о пациенте: историю болезни, данные полного медицинского обследования, наличие сопутствующих заболеваний, общее самочувствие, возможные противопоказания к различным видам лечения.
Лечение
Хирургия
Рекомендовано рассматривать хирургическое удаление как основное лечение. Объем его подбирается индивидуально в зависимости от распространенности процесса и вовлеченности сосудистого русла и нервных структур.
Ранний рак может быть показанием к органосохраняющим способам лечения, например, к эндоскопическим резекциям слизистой оболочки в пределах поражения.
При раке Ⅱ- Ⅲ степени показано хирургическое лечение с предшествующей или последующей химиотерапией или без таковой. Объем вмешательства зависит от распространенности и характера опухоли. Может выполняться полная колэктомия (резекция всей ободочной кишки), гемиколэктомия (удаление половины толстой кишки), колэктомия сигмовидной кишки (иссечение всей сигмовидной кишки). Лимфатические узлы, примыкающие к удаленному участку, также вырезают.
Ⅳ степень может быть противопоказанием к операции в виду ее бесперспективности. Например, в случае множественных метастазов, при обширных прорастаниях в рядом расположенные структуры, комплексное удаление которых несовместимо с жизнью, при необходимости полного удаления пораженного органа (помимо кишечника).
При раке прямой кишки проводится тотальная мезоректальная эксцизия (удаление всей прямой кишки и рядом расположенных тканей) или местная резекция (при небольших размерах опухоли без факторов негативных прогнозов).
Химиотерапия
Различают адъювантную и неоадъювантную химиотерапию. Первая проводится после хирургического удаления очага для уменьшения риска рецидива, вторая — перед удалением, с целью уменьшения объемов опухоли.
Адъювантная «химия» прямо не показана при 1-й и 2-й стадиях. Обычно оказывается достаточно хирургического вмешательства. Однако, при низкодифференцированных опухолях такой метод может оказаться целесообразным.
3-я стадия считается показанием к химиотерапии. Считается, что 3-х месячный курс химиотерапии по эффективности в отношении 3х-летней выживаемости не уступает 6-ти месяцам терапии.
На 4-й стадии химиотерапия иногда единственный способ продлить жизнь больному. В таком случае говорят о паллиативной химиотерапии.
Лучевая терапия
Предполагает использование жесткого рентгеновского излучения. Суть метода в воздействии на активно делящиеся клетки. Кроме того, облучение приводит к разрушению ДНК раковых клеток и остановке их деления.
Проводимая перед операцией, лучевая терапия уменьшает объемы опухоли, снижает риск рецидива. Может использоваться в виде короткого курса перед операцией, либо в комплексе с химиотерапией на протяжении более длительного периода. После курса облучения необходим перерыв для затухания симптомов побочных действий. Только после этого можно проводить операцию.
Если опухоль было сложно удалить или есть подозрение, что в организме остались раковые клетки, лучевая терапия проводится после операции.
Причины развития
Наиболее распространенное основание для развития злокачественных опухолей — это наследственная предрасположенность. Вероятность развития рака у детей, чьи родители умерли от злокачественной опухоли, равна 25-50%. При этом совсем не обязательно, что будет диагностирована схожая патология.
Истинные причины мутации клеток эпителия не установлены, но врачи выделяют следующие факторы, способные спровоцировать рак:
- повышенный радиационный фон или ионное излучение;
- вирусные болезни, в том числе ВИЧ;
- некоторые лекарственные препараты;
- нарушение гормонального фона;
- воздействие канцерогенов (жареная пища, цветные напитки, курение, алкоголь);
- хронический стресс.
Например, карцинома желудка может быть вызвана и длительным наличием бактерии HelicobacterPylori в организме. Болезнетворный микроб изменяет структуру слизистой оболочки органа, следовательно, создает благоприятную среду для развития опухоли.
Гепатоцеллюлярная карцинома и холангиокарцинома способна сформироваться по причине злоупотребления алкоголем. Лицам, имеющим цирроз печени из-за воздействия спиртных напитков, данные диагнозы ставятся в 10 случаях из 1000.
Распространенный диагноз «папиллярная карцинома» или рак щитовидной железы выставляется чаще лицам, имеющим следующие отягощающие обстоятельства:
- нарушения в работе других желез внутренней секреции;
- длительный йодный дефицит;
- женский пол;
- заболевания молочной железы (карцинома, мастопатия);
- возраст старше 50 лет.
Среди женщин часто диагностируется карцинома шейки матки, которая имеет более специфические причины развития. Среди них вирусные инфекции передающиеся половым путем, ранние аборты, беспорядочная половая жизнь, некоторые заболевания шейки матки.
Симптомы рака кишечника
Опухоль, в зависимости от вида, может развиваться с разной скоростью. Независимо от вида, на ранней стадии болезни никаких особых признаков не выявляется. Отсутствие симптомов может наблюдаться до самой последней стадии процесса.
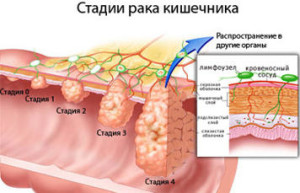
По мере своего роста опухоль проходит 4 стадии:
- 1 стадия – на поверхности слизистой и тканях подслизистого слоя сигмовидной кишки формируется новообразование, диаметр которого не более 1,5 см. Метастазов нет;
- 2 стадия – опухоль растет в размерах, но не превышает 50% от кишечного просвета;
- 3 стадия – опухоль прорастает в стенки кишки, размеры превышают 50% кишечного просвета. На этой стадии опухоль дает метастазы на соседние органы и лимфоузлы;
- 4 стадия – опухоль блокирует кишечный просвет, прорастает в соседние органы, дает отдаленные метастазы.
Поначалу клиническая картина настолько размыта, что врачи могут и не догадываться о наличии онкологии у пациента. Поэтому часто теряется драгоценное время. Примерные признаки, которые должны заставить пройти детальное обследование, следующие:
- в начале развития опухоли возникает урчание в животе, метеоризм и нестабильный стул (диарея чередуется запорами);
- по мере роста опухоли запоры становятся длительными. Твердые каловые массы травмируют опухоль, вызывая изъязвление, в результате в кале заметны примеси гноя, крови, слизи;
- на 2-3 стадии развития аденокарциномы появляются схваткообразные боли с левой стороны по причине прорастания опухоли в стенку кишечника и частичного перекрытия просвета;
- появляется отрыжка, тошнота, приступы рвоты;
- по причине интоксикации организма выявляется слабость, утомляемость, кожные покровы меняют цвет на нездоровый, аппетит пропадает. Отмечается потеря веса, повышение температуры на фоне увеличенной окружности живота;
- непроходимость кишечника сопровождается приступами боли каждые 15 минут, наблюдается вздутие живота, газообразование, запор;
- разрушение стенки кишечника может привести к перитониту;
- на последней стадии наблюдается предельное истощение, развитие желтухи, анемии, печень увеличивается.
Диагностика заболевания
Включает последовательное выяснение особенностей организма больного, его образа жизни, сопутствующих заболеваний, характера ракового процесса, показаний и противопоказаний к тем или иным видам терапии.
Состоит из этапов:
- Сбор анамнеза, в том числе семейного.
- Физикальное обследование, включающее тщательный осмотр, пальцевое ректальное исследование, выяснение особенностей рациона.
- Комплекс лабораторных методов: биохимический и развернутый клинический анализ крови, определение онкомаркеров, диагностика свертывающей функции крови, анализ мочи.
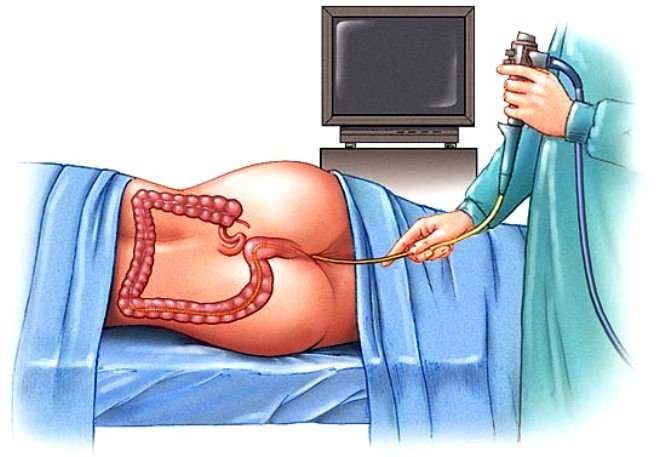
- Инструментальные методы. Предусматривает тотальную колоноскопию, забор материала для биопсии. Такие методы позволяют визуально оценить опухоль (размеры, положение, макроскопические особенности), определить угрозу осложнений. Биопсия может давать ложноотрицательные результаты, в особенности, при подслизистом росте. В этом случае показана узкоспектральная эндоскопия, хромоэндоскопия, флуоресцентная диагностика.
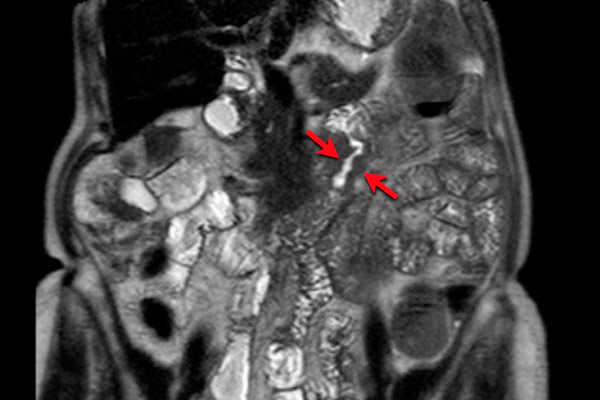
При невозможности тотальной колоноскопии необходимо провести КТ-колоноскопию или ирригоскопию. - КТ органов брюшной полости с использованием внутривенного контрастирования, УЗИ брюшной полости. КТ необходима для исключения наличия метастазов и уточнения распространенности процесса. Проводится также при планировании иссечения опухоли в печени. Также используется при подозрении на метастазы в головном мозге.
- Рентгенография грудной клетки либо КТ. Проводится для исключения метастазов в легкие и лимфоузлы средостения.
- УЗ-колоноскопия в случае планирования иссечения ворсинчатых новообразований ободочной кишки.
- Остеосцинтиграфия в случае подозрений на метастазы в кости.
- ПЭТ-КТ. Позитронно-эмиссионная компьютерная томография предполагает введение в сосуды радиоактивного индикатора, который активно накапливается в клетках с усиленным обменом — в раковых клетках. Несмотря на относительную дороговизну считается необходимым методом диагностики в развитых странах, где без данных такого исследования лечение рака толстой кишки не проводится.
- Лапароскопия при подозрении на распространение процесса по брюшине.
- Консультация узких специалистов для выяснения функционального состояния органов и систем. Особенно необходима при планировании хирургического лечения.