Рак ободочной кишки
Содержание:
- Диагностика и лечение
- Лечение
- Виды онкологии
- Стадии онкологии ободочной части кишечника
- Генетические причины рака толстой кишки
- Осложнения
- Классификация аденокарциномы толстого кишечника
- Диагностика, лечение и прогноз при раке ободочной кишки. Как подготовиться к проведению операции?
- Виды
- Лечение рака ободочной (толстой) кишки
- Предрасполагающие факторы
Диагностика и лечение
Отсутствие характерной симптоматики свойственной именно раку кишечника, говорит о необходимости дополнительных методов обследования, для возможности выявления болезни на ранней, первой стадии.
Особое внимание специалист должен уделить жалобам больного, касательно характеристики болей в животе, бесконтрольного сброса веса, побледнения кожных покровов. На основании жалоб пациента и следующих методах исследования, есть шанс выявить болезнь как можно раньше и начать лечение
- Пальпация — самый простой и обязательный метод медицинского осмотра толстого кишечника, позволяющий выявить величину и местоположение злокачественной опухоли. Для достоверности информации пальпация осуществляется в разных положениях тела пациента.
- Ректороманоскопия, колоноскопия — виды инструментальной диагностики, позволяющие обнаружить рак на первой, ранней стадии. Их участие позволяет детально описать локацию, размеры новообразования, взять пораженную ткань на анализ.
- Ирригоскопия — рентгенологический метод диагностики, проводимый посредством клизмирования, введения в кишечник бариевой взвеси.
- УЗИ, лапароскопия, компьютерная томография — применяются для выявления отдаленных метастазов.
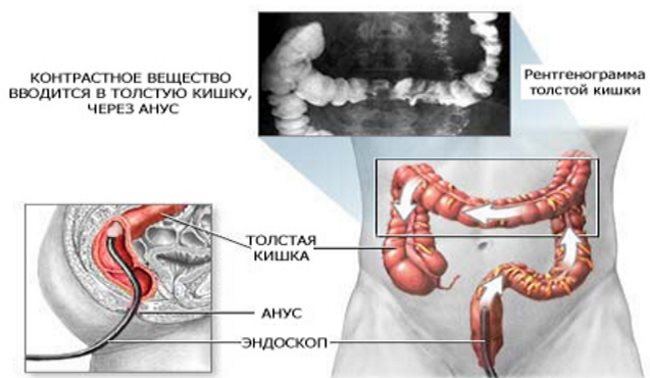
Лечение только оперативное, обязательно дополненное химиотерапией. Подготовка к хирургическому вмешательству направлена на полное очищение кишечника, посредством клизмирования, приема слабительных лекарств, соблюдения определенной диеты.
Операция подразумевает резекцию опухоли и регионарных ЛУ, с наложением анастомоза для возобновления проходимости кишечника. Выбор метода оперирования обусловлен стадией развития рака, возможными осложнениями, метастазами, возрастом и общим состоянием пациента.
https://youtube.com/watch?v=4E_TPlGoUDs
Лечение
Радикальные операции могут быть одномоментными, двух- и трехэтапными:
- одномоментные: резекция поперечной ободочной или сигмовидной кишки, правосторонняя или левосторонняя гемиколэктомия, субтотальная и тотальная колэктомия. Далее создают анастомоз между оставшимися отделами кишечника;
- двухэтапные: операция Гартмана – удаление ободочной кишки с опухолью и создание одноствольной колостомы (первый этап). Второй — устранение колостомы и восстановление непрерывности ободочной кишки, создавая анастомоз – он проводится спустя полгода после 1 этапа;
- трехэтапные: операция Цейдлера‑Шлоффера. 1 этап -формирование колостомы, 2 — иссечение ободочной кишки вместе с опухолью, 3 — закрытие колостомы;
- комбинированные операции с иссечением смежных органов и рядом расположенных тканей при местно‑распространенных типах рака ободочной кишки.
Как видно, при многоэтапных операциях вначале проводят колостомию – выводят вбок колостому, только затем иссекают пораженный отдел кишечника (эти два этапа могут проводиться одновременно), а через какое-то время происходит восстановление непрерывности кишечника методом формирования прямого анастомоза.
При неоперабельности опухоли выполняют паллиативные операции:
- формируют обходной анастомоз;
- формируют кишечную стому (илеостому, цекостому, трансверзостому, сигмостому).
При раке ободочной кишки с перфорацией, кровотечением или кишечной непроходимостью тоже накладывают стому или обводной анастомоз, а радикальную операцию делают после улучшения состояния больного.
Рак ободочной кишки с метастазами
Карциномы этой локализации чаще всего формирует метастазы в печень, легкие, головной мозг, кости, распространяется по брюшине.
- Современная медицина дает шанс пациентам даже с 4-й стадией если не полностью излечиться, то хотя бы контролировать его прогрессирование, как при любом хроническом заболевании.
- Единичные метастазы в печень и легкие можно резецировать или одновременно с первичной опухолью, или после нескольких курсов неоадъювантной химиотерапии.
- При неоперабельной опухоли со множественными метастазами проводится полихимиотерапия. Продолжительность ее – непрерывно до конца жизни, или же до прогрессирования или развития непереносимости. ХТ тормозит рост опухоли и метастазов, тем самым продлевая жизнь пациента.
- При 4-й стадии аденокарциномы ХТ в некоторых случаях дополняют таргетными препаратами. Это моноклональные антитела, связывающиеся со специфическими рецепторами опухолевых клеток и блокирующие их стимуляцию к делению.
- Из таргетных препаратов наиболее часто применяется Бевацизумаб, а также при отсутствии мутаций в гене KRAS — Цетуксимаб и Панитумумаб.
Восстановление
После выполнения операции и проведения курса химиотерапии пациенту требуется длительный период реабилитации. Он включает заживление послеоперационных ран, нормализацию процесса пищеварения и устранение последствий химиотерапии. Основным побочным эффектом применения цитостатиков является уменьшение форменных элементов крови, что провоцирует негативные реакции. Уменьшаются лейкоциты и организм становится восприимчивым к инфекциям, возможны внутренние кровотечение и анемия
Поэтому в период восстановления важно избегать контакта с инфекционными больными, травм и значительных физических нагрузок
Виды онкологии
Кишечное раковое образование подразделяется на злокачественный и доброкачественный типы. Доброкачественная форма нароста прогрессирует, охватывая эпителиальный слой и неэпителиальную ткань. Классификация по ТНМ рака толстой кишки категорирует существующие виды злокачественного процесса на следующие группы:
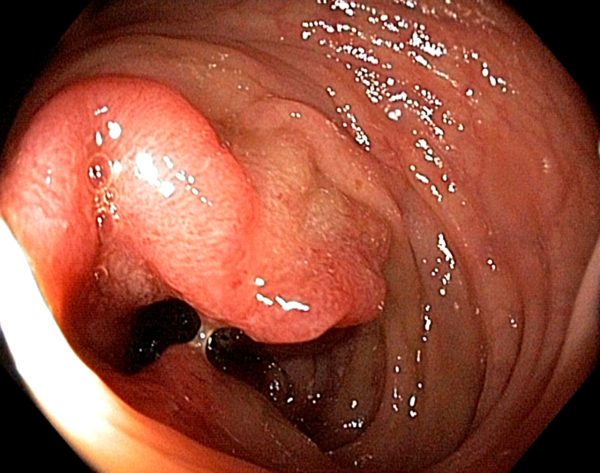 Аденокарцинома сигмовидной кишки
Аденокарцинома сигмовидной кишки
- мукоцеллюлярный;
- слизистый;
- аденокарцинома;
- карцинома;
- аденома;
- скиррозный;
- мукоидный;
- коллоидный;
- солидный;
- недифференцированный – трабекулярная карцинома, симплекс и медуллярная разновидность;
- иные типы новообразований.
В организме человека при отдельных факторах способна образоваться саркома. Данную разновидность можно разделить на подвиды:
- лимфома;
- гладкомышечная;
- гемангиома;
- невринома;
- бластома.
В 80% диагностируемых случаев образования онкологической патологии независимо от формы у взрослых пациентов определяется аденокарцинома. Недуг протекает различными способами в зависимости от дифференцированности:
- Высокодифференцированная – вид считается более позитивным среди раковых очагов.
- Умеренно дифференцированная – данная форма оценивает прогноз эффективности лечения и вероятности выздоровления, учитывая этапность прогрессирования и наличие либо отсутствие метастазных клеток.
- Низкодифференцированная – характеризуется агрессивностью опухоли в развитии. Онкологический процесс протекает со сложными клиническими симптомами и ускоренным размножением поражённых клеток.
- Недифференцированная – раковую клетку невозможно распознать. Поэтому зачастую лечение не демонстрирует даже минимального эффекта. Терапия в подобных ситуациях на поздних стадиях болезни бесполезна. При этом прогноз выживаемости для больных крайне неблагоприятен.

Каждая отдельная форма может различаться специфичной симптоматикой. Однако для наибольшей эффективности проходимого лечения требуется вовремя проведённый врачебный осмотр и выполнение назначенных лечащим врачом обследовательских мероприятий
Важно провести диагностические процедуры при наличии даже незначительного подозрения на онкологический процесс
Стадии онкологии ободочной части кишечника
Рак ободочной кишки, как и другие онкологические патологии, имеет несколько разновидностей и стадий развития.
Из существующих онкологических заболеваний ободочной части толстого кишечника часто встречаются следующие виды:
- железистый рак – опухоль образуется за счет изменения клеток железистого эпителия;
- солидный (трабекулярный) и коллоидный рак (слизистый, муцинозный) – первый вид образуется в соединительной ткани, второй – в подслизистом слое;
- перстневидноклеточный рак представляет собой опухоль, образованную из клеток, имеющих перстневидную форму;
- плоскоклеточный нарост формируется за счет различных клеток эпителия.
Что касается стадий развития РОК, то, как и при других онкопатологиях, заболевание имеет пять стадий развития, которые начинают номероваться с нуля:
- Так при нулевой (начальной) стадии рака ободочной части кишечника поражается только слизистая оболочка органа, при этом опухоль образуется без инфильтрации, ее не сопровождает появление отдаленных метастазов и прорастание в лимфоузлы. Выживаемость пациентов данной группы составляет 95 %, при этом такой прогноз позволяет получить простая процедура типа колоноскопии;
- Опухоль ограничивается расположением в слизистой и подслизистой оболочке толстого кишечника. На данной стадии прорастание в лимфоузлы и наличие отдаленных метастазов отсутствует;
- Новообразование поражает 1/3 диаметра стенки ободочной части кишечника, но пока ограничивается пределами органа. Возможны единичные прорастания в региональные лимфатические узлы;
- На данной стадии патология закрывает практически весь просвет ободочной кишки, опухоль прорастает в лимфоузлы и ткани соседних органов. Отдаленные метастазы не наблюдаются. Такое состояние дает неплохие шансы пациентам на выживаемость;
- На последней стадии онкологическое образование достигает значительных размеров, опухоль распространяется на соседние органы, прорастает в лимфоузлы, появляются отдаленные метастазы. Выживаемость прооперированных пациентов слишком низкая, составляет не более 30 %.
Среди основных форм рака ободочной части толстого кишечника находятся: обтурационная (характеризуется кишечной непроходимостью), токсико-анемическая (бледность кожи, общая слабость), диспепсическая (спазмы вверху живота, отсутствие аппетита), энтероколитическая (расстройство кишечника) и лжевоспалительная (боли в животе, повышение температуры).
Генетические причины рака толстой кишки
Генетическую предрасположенность относят к факторам риска, она реализуется только с течением времени и в совокупности с другими факторами, к примеру, с сопровождающимися запорами хроническими заболеваниями кишечника.
Генетические синдромы с высокой вероятностью озлокачествления полипов в молодом возрасте встречаются очень нечасто, едва ли у каждого двадцатого больного. Эти наследственные синдромы передаются из рода в род и таких пациентов выявляют ещё в детском возрасте и лечат. Основная масса новообразований толстой кишки возникает спонтанно и не передается по наследству, хотя нельзя исключить ту или иную меру предрасположенности к генетическому сбою «по этой линии».
Существует генетическая расовая предрасположенность, так у монголоидов заболевание встречается много чаще.
Осложнения
Осложнения при раке ободочной кишки:
- Острая кишечная непроходимость (ОКН) развивается примерно у 5-15% от всех заболеваний. Чаще бывает у больных с левосторонней локализацией опухоли. Наиболее часто непроходимость имеет обтурационный характер и развивается при инфильтративных формах. Иногда встречается заворот или инвагинационная непроходимость.
- Если опухоль развилась в стенках кишки, прилегающих к клетчатке забрюшинного пространства, то распространение инфекции на клетчатку приводит к развитию абсцессов и флегмон. Клинические проявления таких осложнений характерны для общих септических процессов. Местные и кишечные симптомы нередко проявляют себя поздно, когда воспалительный процесс успевает распространиться далеко. Поэтому такие осложнения очень тяжелые для больного и сложные для диагностики.
- Перфорация раковой опухоли в брюшную полость встречается в 2-29% случаев среди осложнений. Клиническая картина данного осложнения полностью соответствует симптоматике перфоративной язвы желудка или прорыва второго полого органа. У больных развивается каловый перитонит. Лечение хирургическое и проводится в зависимости от обстоятельств. Если не успел развиться перитонит, то возможно оперативное удаление перфорированной первичной опухоли, дренирование брюшной полости и обязательная специальная медикаментозная терапия.
- Образование внутренних или внешних свищей наступает тогда, когда опухоль через стенку кишки прорастает в соседние структуры или органы, происходит ее деструкция и прорыв. Образуются тонко-толстокишечные, толсто-толстокишечные, а чаще желудочно-кишечные свищи. Прорастание опухоли через стенку кишки и всю переднюю брюшную стенку приводит к образованию внешней фистулы, что практически открывает пристеночную стому, но в не выгодном для больного варианте.
Наблюдается прорастание опухоли ОК в соседние органы и структуры: сосуды, нервы, желудок, гениталии, стенки брюшной полости. У больных с таким осложнением появляются симптомы заболевания соседнего органа, куда прорастает опухоль. Такие осложнения нередко делают опухоль неоперабельной. - Внутреннее кровотечение в просвет кишки встречается относительно редко, и связано с деструкцией опухоли и эрозией кровеносных сосудов кишки или соседних органов. Если кровоизлияние происходит с опухоли, которая распадается, то кровотечение будет постоянным и небольшим. Когда наступает эрозия крупных сосудов, тогда развивается профузное кровотечение в просвет кишки со всеми симптомами острой постгеморрагической анемии.
Классификация аденокарциномы толстого кишечника
Заболевание имеет классификацию, виды аденокарциномы различаются между раковыми и нормальными клетками. Опухолевые волокна по гистологическому обследованию, которые были взяты во время биопсии, разделяются на следующие виды:
- высокодифференцированная опухоль;
- умеренно дифференцированная аденокарцинома толстой кишки;
- низкодифференцированная аденокарцинома толстой кишки;
- муцинозная;
- темноклеточная аденокарцинома толстой кишки;
- табулярная.
- Все эти виды различаются по степени прогрессирования и скорости развития.
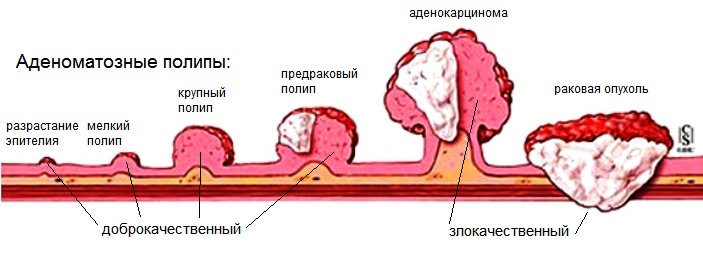
Аденоматозный полип
Высокодифференцированная аденокарцинома толстой кишки
Высокодифференцированная аденокарцинома является менее опасной по сравнению с остальными видами, поскольку число раковых клеток минимальное. Раковые клетки отличаются от здоровых величиной ядер, которые слега увеличены. Но поскольку они схожи, то все-таки продолжают выполнять свою функцию. Аденокарцинома низкой степени злокачественности характеризуется благополучным исходом. Во время обследования не обнаруживается увеличение их количества, а также отсутствует метастазирование в вблизи расположенные органы.
Умеренно дифференцированная аденокарцинома толстой кишки
Умеренно дифференцированная аденокарцинома протекает в более тяжелой форме и занимает 4 место среди опухолевых образований. Раковые клетки разрастаться по всему кишечнику, что приводит к его непроходимости. Нередким является тот факт, когда большие размеры опухоли провоцируют разрыв стенки кишечника, это приводит к открытию внутреннего кровотечения. Также раковый процесс может повлиять на появление свищей между органами, которые приводят к перитониту – такое обстоятельство усугубляет протекание болезни и тем самым дальнейшее выздоровление.
Умеренно дифференцированная аденокарцинома толстой кишки требует незамедлительного лечения, поскольку данная форма имеет большой риск перехода в низкодифференцированную форму, которая в свою очередь является наиболее агрессивной.
Низкодифференцированная аденокарцинома толстой кишки
Низкодифференцированная аденокарцинома диагностируется у каждого пятого больного и характеризуется высшей степенью злокачественности. Раковые клетки данной формы имеют быстрый рост и распространение в вблизи расположенные органы и ткани, при этом диагностировать заболевание можно уже на ранних стадиях. Опухоль такого вида не имеет четких границ, и метастазирование происходит в 3 раза быстрее и чаще в отличие от другого вида аденокарциномы. Прогрессируя, опухоль может занимать большие площади кишечника, а также распространяться на другие органы. Данный вид в 90% лечению не поддается и прогноз у таких больных, увы, неблагоприятен. Для облегчения симптоматики врачи назначают лишь симптоматическое лекарство, которое помогает частично устранить боль.
Тубулярная аденокарцинома толстой кишки
Тубулярная опухоль может долгое время не диагностироваться. Происходит это по причине не ярких или совсем слабых симптомов, которые усиливаются с дальнейшим прогрессированием болезни. На более поздних стадиях такой вид опухоли может спровоцировать кровотечение. В основном заболевание обнаруживается случайно во время обследования рентгеном. Тубулярная аденокарцинома толстой кишки имеет раковые клетки в форме цилиндра или куба. Рак такого вида трудноизлечим, и имеет неблагоприятный исход.
Муцинозная аденокарцинома толстой кишки
Муцинозная опухоль является редким видом опухоли эндометрия. Опухоль содержит кистозные клетки, которые вырабатывают муцин (слизь). Эта слизь является основной составляющей опухоли и может сформироваться в любом органе. Характеризуется метастазированием в рядом расположенные лимфоузлы. Опасен данный вид частыми рецидивами.
Диагностика, лечение и прогноз при раке ободочной кишки. Как подготовиться к проведению операции?
Диагностика рака ободочной кишки (как и всего кишечника) проводится с помощью:
- Физикального осмотра, при этом оценивается состояние больного: цвет кожных покровов, наличие в полости брюшины жидкости (определяется при постукивании). Определить примерный размер опухоли через стенку живота удается только при больших узлах.
- Лабораторных исследований крови, включая определение специфических антигенов, кала на наличие крови.
- Инструментальных методов исследования: ректороманоскопии для оценки состояния нижнего отдела кишечника, колоноскопии для обследования и получения ткани для биопсии, рентгена с взвесью бария для выявления локализации опухоли, УЗИ и КТ для уточнения распространенности онкопроцесса и четкого изображения анатомических структур.
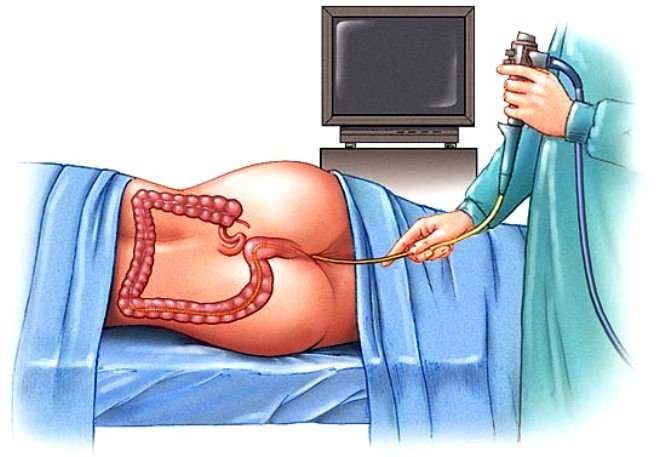
Ректороманоскопия
Лечение рака ободочной кишки
Лечение рака (кишечника) ободочной кишки проводят радикальным хирургическим вмешательством и последующей лучевой и химиотерапией. Врачом учитывается тип и локализация опухоли, стадия процесса, метастазы и сопутствующие заболевания, общее состояние пациента и возраст.
Лечение рака ободочной кишки без наличия осложнений (непроходимости или перфорации) и метастазов проводится радикальными операциями с удалением пораженных участков кишки с брыжейкой и регионарными ЛУ.
При наличии опухоли в ободочной кишке справа выполняется правосторонняя гемиколонэктомия: удаляется слепая кишка, восходящая, треть поперечной ободочной и 10 см подвздошной кишки в терминальном отделе. Удаляют одновременно регионарные ЛУ, и поводится формирование анастомоза (соединение тонкой и толстой кишки).
При поражении ободочной кишки слева проводится левосторонняя гемиколонэктомия. Проводят анастомоз и удаляют:
- треть поперечной ободочной кишки;
- нисходящая кишка;
- часть сигмовидной кишки;
- брыжейка;
- регионарные ЛУ.
Небольшую опухоль в центре поперечного отдела удаляют, как и сальник с ЛУ. Опухоль внизу сигмовидной кишки и в ее центре удаляют с ЛУ и брыжейкой, соединяют толстую кишку с тонкой.
При распространении опухоли на другие органы и ткани комбинированной операцией удаляют пораженные участки. К паллиативным операциям приступают, если форма рака стала неоперабельной или запущена.
В процессе операции накладывают обходные анастомозы на участки кишки, между которыми оказался каловый свищ, чтобы исключить острую кишечную непроходимость. Для полного выключения приводящую и отводящую петлю кишечника прошивают между анастомозом и свищом, а затем свищ вместе с выключенной частью кишки удаляют. Такая операция актуальна при наличии множественных свищей и высоких свищей при скоротечном ухудшении состояния больного.
Как подготавливают к операции
До операции больного переводят на бесшлаковую диету и назначают за 2 дня очистительные клизмы и масло касторовое. Исключаются из рациона блюда из картофеля, любых овощей, хлеб. В профилактических целях больному назначают прием антибиотиков и сульфамидов.
Непосредственно перед операцией очищают кишечник с помощью слабительного средства Фортранс или проводят ортоградное промывание кишечника с помощью изотонического раствора, водимого через зонд.
Лучевая и химиотерапия
Лучевую терапию в зоне роста опухоли начинают через 2-3 недели после операции. При этом часто наблюдаются побочные симптомы за счет повреждения слизистой оболочки в кишечнике, что проявляются отсутствием аппетита, тошнотой и рвотой.
Последующий этап – проведение химиотерапии современными препаратами для исключения побочных эффектов. Не всем удается легко перенести химию, поэтому кроме тошноты и рвоты возможно появление аллергических высыпаний на коже, лейкопении (снижения концентрации в крови лейкоцитов).
Послеоперационные мероприятия
В течение первых суток больной не принимает пищу, получает лечебные процедуры по устранению шока, интоксикации и обезвоживания. На вторые сутки больной может пить и употреблять полужидкую и мягкую еду. Рацион постепенно расширяется:
- бульонами;
- протертыми кашами;
- овощными пюре;
- омлетами;
- травяными чаями;
- соками и компотами.
Важно. Для исключения запоров и формирования калового комка больной дважды в день должен принимать вазелиновое масло в качестве послабляющего средства
Такая мера предупреждает травмирование свежих швов после операции.
Виды
Рак ободочной кишки различается по месту локализации опухоли, степени поражения тканей и органов и тяжестью протекания. Клиническая картина заболевания имеет шесть форм:
- энтероколитическая;
- диспепсическая;
- обтурационная;
- токсико-анемическая;
- атипическая или опухолевая;
- псевдовоспалительная.
Злокачественное образование может располагаться в любом месте кишечного отдела. Более 50% больных страдают онкологией прямой и сигмовидной кишок, все остальные опухоли появляются в зоне правого изгиба или печеночного угла ободочной кишки, в клетках восходящего и поперечного и нисходящего отдела, а также в области селезеночного изгиба.
Рак восходящей ободочной кишки Рак восходящей ободочной кишки, в 18% случаев своими симптомами напоминает другие заболевания. Признаки, характерные для данной патологии:
- болевой синдром, локализующийся в разных зонах — в области паха, правого подреберья, верхняя часть живота и весь живот, подвздошная область с правой стороны.
- нарушения в работе кишечника — понос, запор или их чередования.
- усиление кишечной перистальтики, проявляющиеся в виде сильного урчания, распирания, вздутия живота.
- цвет кала окрашивается в темный цвет из-за примеси крови, наличия гноя и слизи в нем.
- присутствие плотного, инфильтрата, имеющего неровную поверхность.
В случае если метастазирование происходит в лимфоузлы и атипичные клетки длительное время остаются в них, то удаление лимфатических узлов вместе с брыжейкой поможет остановить разрастание опухоли по всему организму больного.
Онкология нисходящего отдела
Опухоль ободочной кишки нисходящего ее отдела составляет 5% от других данных аномалий. В связи с тем, что просвет нисходящей кишки имеет небольшой диаметр, а каловые массы имеют полутвердую консистенцию, одним из основных признаков онкологии является постоянное чередование частого стула и запора.
Для рака нисходящего отдела так же характерно:
- полная или частичная непроходимость кишечника, сопровождаемая приступообразными болями в области брюшины;
- наличие крови в фекалиях.
Злокачественное образование печеночного угла и изгиба
Рак печеночного изгиба ободочной кишки сужает кишечный просвет, что вызывает непроходимость. По своей симптоматики патология схожа с раковой опухолью восходящей ободочной кишки. Кровотечение, вызванное поражением органа, приводит к анемии.
Новообразование в том месте, где расположен печёночный угол, имеет вид распадающейся опухоли, которая вросла в двенадцатиперстную кишку. При таком расположении рака происходит стимуляция аппендикса, холецистита, аднексита и язвы желудка и ДПК. Такое образование злокачественное приводит к появлению толстокишечного свища, кишечной непроходимости.
Новообразование поперечно ободочной кишки
Рак поперечно ободочной кишки характеризуется сильными болями. Связано это со спастическим сокращением кишечника, в момент проталкивания фекалий через узкий просвет кишечника в районе опухоли. Усугубляет процесс очищения организма воспаление вызванное распадом образования. На начальной стадии, до момента проникновения опухоли за пределы стенок кишки, болевой синдром появляется редко, а опухоль пальпируется.
Опухоль такого вида составляют 9% от общего количества рака толстого кишечника.
Признаки рака поперечно ободочной кишки проявляются следующим образом:
- быстро развивающаяся кишечная непроходимость;
- частая отрыжка;
- тяжесть вверху живота;
- резкое понижение массы тела из-за постоянной тошноты и приступов рвоты;
- вздутие и урчание живота носит хронический характер;
- метеоризм;
- запоры и поносы;
- выделение слизи, крови, гноя в момент дефекации;
- состояние больного резко ухудшилось, кожный покров бледный, развилась слабостью и утомляемость от незначительной нагрузки.
Рак селезеночного изгиба ободочной кишки
Данная патология встречается у 5 — 10 % больных раком кишечника. Болевые ощущения, если это селезёночный вид патологии, сочетаются с беспричинным поднятием температуры тела, напряжением мышц передней и левой стенки брюшины и лейкоцитозом.
Каловые массы скапливаются выше расположения новообразования, что вызывает процесс гниения, брожения, задержки стула, газов, вздутию живота, тошноте и рвоте. Состав кишечной флоры изменяется.
Лечение рака ободочной (толстой) кишки
Основным методом лечения рака ободочной кишки является хирургический. В ФГБУ «НМИЦ радиологии» Минздрава России выполняется полный спектр оперативных вмешательств при всех локализациях опухолей в ободочной кишке.
Правосторонняя гемиколэктомия. Операцию выполняют при локализации опухоли в слепой кишке, червеобразном отростке, восходящем отделе ободочной кишки. При этом, удаляются все правые отделы ободочной кишки единым блоком с окружающей клетчаткой и лимфатическими узлами, правой половиной большого сальника.
Резекция поперечной ободочной кишки. Операцию выполняют при локализации опухоли в средних отделах поперечной ободочной кишки. Всю поперечную ободочную кишку удаляют вместе с ее брыжейкой, в которой расположены кровеносные сосуды и лимфатические коллекторы, полностью удаляют большой сальник.
Левосторонняя гемиколэктомия. Операцию выполняют при локализации опухоли в нисходящей ободочной кишке, начальных отделах сигмовидной кишки. Удаляется левая половина ободочной кишки вместе с сигмовидной кишкой, единым блоком с лимфатическими узлами и левой половиной большого сальника.
Резекция сигмовидной кишки. Выполняют операцию при наличии опухоли в средней трети сигмовидной кишки.
Удаляется вся сигмовидная кишка в едином блоке с окружающей клетчаткой, лимфатическими узлами.
Данные операции могут быть выполнены как «открытым» способом – выполняется разрез передней брюшной стенки, так и при помощи лапароскопической методики. Такой метод применим при локализованных (ограниченных) опухолях I-II ст. Через отдельные «проколы» в брюшной стенки вводят эндоскопические инструменты и видеокамеру. Операция проводится под большим оптическим увеличением, что позволяет прецизионно удалить опухоль вместе с лимфатическими узлами, полностью соблюдая онкологические принципы радикализма хирургического вмешательства. Минимальная хирургическая травма обеспечивает быстрое полное восстановление после операции.
Наибольшие трудности представляет лечение местнораспространенных опухолей ободочной кишки, когда имеется прорастание в соседние органы. Наиболее часто речь идет о поражении мочевыделительной системы (почки, мочеточники, мочевой пузырь), реже матка, яичники, печень, желудок, тонкая кишка. Хирургическое лечение таких пациентов подразумевает выполнение так называемых расширенных и комбинированных резекций. При лечении этой тяжелой группы необходимо участие хирургов-онкологов различных специальностей – абдоминальных онкологов, онкоурологов, онкогинекологов.
Еще более сложной проблемой является лечение больных с наличием так называемой перитонеальной диссеминации (канцероматоз брюшины). Таким больным хирурги-онкологи в большинстве медицинских учреждениях (в том числе и специализированных) либо сразу отказывают в лечении, или столкнувшись с этой проблемой во время операции, завершают ее пробным разрезом и осмотром брюшной полости. В ФГБУ «НМИЦ радиологии» Минздрава России в этих случаях прибегают к выполнению расширенных циторедуктивных вмешательств, подразумевающих удаление первичной опухоли и максимально возможное удаление отсевов по брюшине. Оперативные вмешательства дополняют по показаниям фотодинамической терапией или интраоперационной внутрибрюшной гипертермической химиотерапией, что дает надежду на улучшение отдаленных результатов лечения.
К сожалению, только хирургическое лечение не может обеспечить полное выздоровление при запущенных стадиях заболевания. Причинами этого является поздняя обращаемость пациентов за квалифицированной медицинской помощью, несвоевременное, и проведенное не полном объеме, обследование. В таких случаях приходится прибегать к комбинации хирургического и лекарственного лечения. Показаниями для проведения комбинированного лечения является III стадия опухолевого процесса, наличие метастазов в удаленных лимфатических узлах, низко- и недифференцированные опухоли. Выбор схемы лечения определяется в зависимости от степени распространенности опухолевого процесса, результатов морфологического исследования, наличия факторов прогноза (опухолевые непроходимость, перфорация, абсцедирование), возраста больного, общего состояния и сопутствующей патологии. Современные схемы химиотерапии позволяют значительно улучшить результаты хирургического лечения, а в ряде случаев достигнуть полного выздоровления.
Реконструктивные операции.
Предрасполагающие факторы
Образованию злокачественной опухоли в прямой кишке могут способствовать несколько групп факторов. К ним относятся определенные погрешности в питании, наличие хронических заболеваний конечных отделов кишечника, отягощенная наследственность. Наиболее полный перечень факторов выглядит так.
| Группа предрасполагающих факторов | Примеры |
| Неправильный образ жизни. |
Факторы питания:
|
| Наследственные. |
|
| Хронические заболевания. |
|
Миф о причине рака. Среди населения широкое распространение получило мнение о том, что причиной рака прямой кишки может стать геморрой. Это заблуждение. Поскольку геморроидальные узлы не входят в состав слизистой кишечника, они не могут повлиять на кишечный эпителий. Но стоит помнить, что длительное отсутствие лечения геморроя может привести к развитию хронического проктита, который относится к факторам риска развития рака прямой кишки.
Рак прямой кишки не всегда зависит от наличия одного из вышеперечисленных факторов (в качестве исключения идут полипы прямой кишки и аденоматозный семейный полипоз). Для своевременного выявления заболевания следует внимательно следить за образованием симптомов, сопровождающих злокачественный процесс.