Болезнь Крона тонкой кишки (K50.0)
Содержание:
Осложнения при болезни Крона
У людей с болезнью Крона есть риск осложнений, которые описаны ниже.
Стеноз кишки (сужение)
При длительном воспалении в кишке образуются рубцы, что со временем может привести к стенозу (сужению, стриктуре) кишечника. Другой причиной сужения просвета кишки может быть воспалительный отек слизистой оболочки.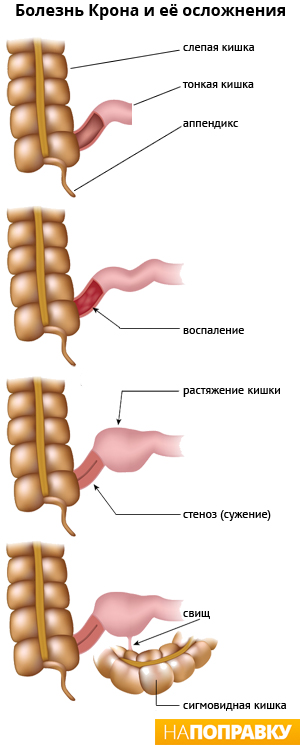
Узкий участок кишки затрудняет прохождение твердого кишечного содержимого, что проявляется водянистым стулом или полным его отсутствием. Это состояние называется обструкцией кишки или кишечной непроходимостью.
Прочие симптомы кишечной непроходимости:
- постоянные или схаткообразные боли в животе;
- рвота;
- вздутие живота;
- чувство переполнения живота.
При отсутствии лечения, возможен разрыв кишечника и попадание его содержимого в брюшную полость. При подозрении на непроходимость кишечника как можно скорее обратитесь к врачу общей практики (терапевту, семейному врачу). Врач поможет оценить ваше состояние и, при необходимости, направит вас на срочную консультацию к специалисту (гастроэнтерологу или колопроктологу) или в больницу.
Если есть возможность, вы можете сразу обратиться к гастроэнтерологу или колопроктологу. Наш меднавигатор поможет выбрать нужного специалиста.
Если вы плохо себя чувствуете и не можете самостоятельно посетить врача, вызовите скорую помощь, позвонив по телефону 03, с мобильного — 911 или 112.
Если стеноз кишки вызван отеком слизистой, возможно лечение с помощью лекарственных препаратов. Рубцовые стриктуры кишечника обычно лечат хирургическим путем, иссекая пораженную область. В некоторых случаях можно применять процедуру, которая называется баллонной дилатацией. Она проводится в ходе колоноскопии.
Если баллонная дилатация кишки не помогла или противопоказана, просвет кишечника расширяют с помощью стриктуропластики. В этом случае, рассекают только рубцовую ткань или целиком стенку кишечника в месте сужения, восстанавливают ее первоначальную форму, после чего — сшивают.
Свищ (фистула)
Длительный процесс воспаления и рубцевания в пищеварительной системе может приводить к формированию язв, которые со временем превращаются в каналы, ведущие от одной области пищеварительной системы к другой. Иногда эти каналы — свищи (фистулы) соединяют пищеварительную трубку с кожей, мочевым пузырем, влагалищем, анусом и др.
При небольших свищах симптомов может не быть, в то время как крупные свищи могут воспаляться и вызывать:
- постоянную пульсирующую боль;
- повышение температуры до 38ºC или выше;
- появление крови или гноя в стуле;
- непроизвольное вытекание кала или слизи из ануса.
Если фистула появляется на коже (обычно в районе ануса), из нее отходит отделяемое с неприятным запахом.
Как правило, лечение свищей начинают с медикаментозной терапии (прием антибиотиков, препаратов 5-АСК, иммунодепрессантов). Если в результате приема лекарств свищ не заживает, назначают хирургическое лечение — иссечение свища или другие методы операционной коррекции.
Другими кишечными осложнениями болезни Крона являются:
- перфорация (разрыв) кишечника с развитием перитонита;
- кровотечение;
- тяжелые запоры (при выраженном стенозе кишки).
Внекишечные осложнения болезни Крона
У людей с болезнью Крона также повышен риск возникновения осложнений со стороны других органов:
- остеопороз — истончение и повышенная ломкость костей, вызванная тем, что кишечник не усваивает достаточного количества питательных веществ; вероятность остеопороза повышает прием кортикостероидов;
- железодефицитная анемия — может развиться в результате обильного кровотечения из кишечника или быть следствием длительной кровоточивости из участков воспаления и язв в пищеварительной системе; характерные симптомы: усталость, одышка и бледность;
- анемия, вызванная дефицитом витамина B12 или фолиевой кислоты — свяхана с нарушением всасывания питательных веществ в пищеварительной системе; характерные симптомы: усталость и упадок сил;
- пиодермия гангренозная — редкое кожное заболевание; проявляется появлением на коже болезненных язв с гнойным отделяемым.
У детей с болезнью Крона также могут возникать отставание в росте и развитии из-за того, что организм не получает достаточного количества питательных веществ.
Типы по локализации
Типичные локализации болезни Крона
- Илеоколит — наиболее распространённая форма, поражение подвздошной и толстой кишки.
- Илеит — изолированное поражение подвздошной кишки.
- Желудочно-дуоденальная форма — с поражением желудка и двенадцатиперстной кишки.
- Еюноилеит — в процесс вовлечены тощая и подвздошная кишка.
- Болезнь Крона толстой кишки — изолированное поражение толстого кишечника.
Классификация по Bocus (1976)
- еюнит
- илеит
- еюноилеит
- энтероколит
- гранулематозный колит
- поражение анальной области
- панрегиональное поражение кишечника с вовлечением верхнего отдела желудочно-кишечного тракта (желудка, двенадцатиперстной кишки)
Классификация по В. Д. Фёдорову, М. X. Левитану (1982)
- энтерит
- энтероколит
- колит
Венская классификация болезни Крона (1998) с Монреальской её модификацией (2005) рекомендована Европейским обществом по изучению болезни Крона и язвенного колита (ECCO) и основана на выделении различных вариантов болезни Крона в зависимости от локализации воспалительного процесса, фенотипа заболевания и возраста больных.
1) Возраст больного — это возраст, когда диагноз болезни Крона был впервые окончательно установлен рентгенологически, эндоскопически, гистологически или оперативным путём:
A1 — 16 лет или младше
А2 — 17 — 40 лет
А3 — старше 40 лет
- 2) Локализация воспалительного процесса — оценивается весь вовлеченный сегмент (сегменты) ЖКТ в любое время перед первой резекцией. Минимальная степень вовлечения: любое афтозное повреждение или изъязвление. Недостаточна гиперемия и отек слизистой оболочки. Для классификации по локализации требуются обследования и тонкой и толстой кишки:
- L1 — терминальный илеит — болезнь ограничена пределами подвздошной кишки (нижняя треть тонкой кишки) с или без проникновения в слепую кишку
- L2 — колит — любая локализация в толстой кишке между слепой кишкой и прямой кишкой без вовлечения тонкой кишки или верхнего отдела ЖКТ
- L3 — илеоколит — поражение терминального отдела с или без вовлечения слепой кишки и любая локализация между восходящим отделом толстой кишки и прямой кишкой
- L4 — верхний отдел ЖКТ — проксимальнее терминального отдела (исключая полость рта), независимо от дополнительного вовлечения терминального отдела подвздошной кишки или толстой кишки
Сочетание локализаций: L1+L4, L2+L4,L3+L4
- 3) Фенотип (форма) заболевания.
- Воспалительная форма (В1)- воспалительный характер течения заболевания, которое никогда не было осложненным. Может сочетаться с перианальной болезнью Крона (+ перианальный свищ или абсцесс)
- Стенозирующая или стриктурирующая форма (В2) — сужение стенки кишки при рентгенологическом исследовании, эндоскопии или хирургическом+гистологическом методах, с престенотическим расширением или симптомами обструкции. Может сочетаться с перианальной болезнью Крона (+ перианальный свищ или абсцесс)
- Пенетрирующая или свищевая форма (В3) — возникновение интраабдоминальных свищей, воспалительной массы и/или абсцесса в любое время в течение болезни, исключая послеоперационные интраабдоминальные осложнения. Может сочетаться с перианальной болезнью Крона (+ перианальный свищ или абсцесс). При наличии у пациента и стриктуры, и свищей в диагнозе указывается свищевая форма.
- 4) Классификации по активности (тяжести) заболевания: оценивается путём расчета индекса активности болезни Крона, индекса Беста (CDAI). В течение 7 дней определяются частота жидкого и кашеобразного стула, боли в животе, общее самочувствие, наличие внекишечных проявлений, свищей, анальной трещины, лихорадки выше 37,8 С, масса тела, прием антидиарейных препаратов, наличие инфильтрата в брюшной полости и уровень гематокрита
- Легкая — индекс Беста (или CDAI) от 150 до 220 баллов
- Умеренная — CDAI от 220 до 450 баллов
- Высокая — CDAI выше 450 баллов
- Ремиссия — менее 150 баллов
- Обострение — возобновление клинической симптоматики заболевания, CDAI более 150 баллов
- Рецидив — возобновление клинической симптоматики лабораторно-инструментальные признаки обострения после хирургического вмешательства
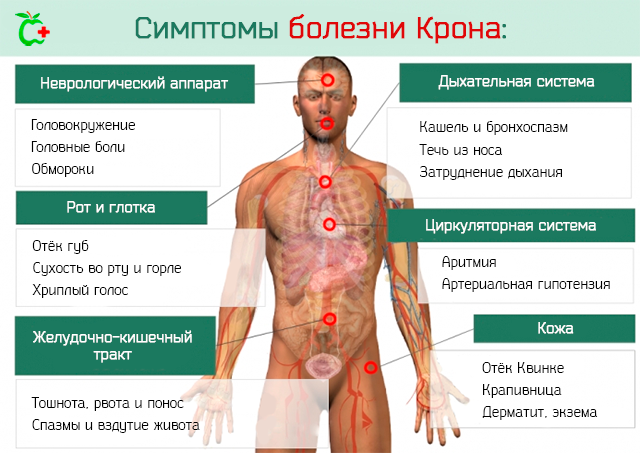
Симптомы болезни Крона

Из-за того, что болезнь Крона имеет иммунный компонент, поражаются и другие органы, такие как глаза (нарушения зрения), суставы (боль в суставах), кожная сыпь или печень (воспаление тканей и желчных протоков). Есть несколько состояний с симптомами, похожими на болезнь Крона, наиболее распространенными в медицинской клинике являются дивертикулит и кишечные абсцессы.
Основные симптомы болезни Крона включают:
- хроническую и рецидивирующую боль в животе, описываемую пациентом как интенсивные и периодические судороги. Боль в животе может варьироваться от случая к случаю, от диффузной и менее интенсивной боли до интенсивной и прогрессирующей боли. Живот пациентов с болезнью Крона может быть чувствительным к пальпации;
- диарея с большим количеством выделений, чаще всего от 10 до 20 мягких, слизистых, менее слизисто-гнойных (в сложных случаях). Иногда пациенты сообщают о частых ночных походах в туалет;
- снижение аппетита, анорексия;
- лихорадка, особенно в периоды обострения (из-за воспаления). Высокая температура может означать осложнения, такие как кишечная инфекция или образование абсцесса (гнойные скопления);
- потеря веса, в частности, из-за диареи и отсутствия аппетита;
- анемия (уменьшение количества эритроцитов в крови), что происходит вследствие кровопотери вследствие кишечного кровотечения (из-за изъязвления) и воспаления, характерного для заболевания.
Пациенты с болезнью Крона могут также иметь следующие симптомы:
- зуд в полости рта, связанный с характерными поражениями болезни Крона (в редких случаях поражения также могут возникать в слизистой оболочке рта);
- дефицит питательных веществ, таких как дефицит витамина B12, фолиевой кислоты и железа, а также дефицит жирорастворимых витаминов. Эти недостатки возникают из-за плохой кишечной абсорбции пищи, из-за воспаления и кишечных поражений;
- кишечная непроходимость, осложнение заболевания считается неотложной медицинской ситуацией.
Симптомами болезни Крона у взрослых локализованные в заднем проходе:
- свищи (поражения кишечной стенки, с образованием аномальных путей между кишечником и соседними органами). Эти свищи вызваны воспалением и изъязвлением слоев кишечной стенки. Свищи могут образовываться между 2 различными частями кишечника или между кишкой и соседними органами (кишечник-влагалище, кишечник-мочевой пузырь). В некоторых случаях свищ может быть первым клиническим признаком болезни Крона;
- кишечные абсцессы (гнойные скопления);
- анальные трещины (небольшие разрывы анальной слизистой оболочки);
- анальные образования, похожие на геморрой, вызванные воспалением анальной слизистой оболочки.
Болезнь Крона у взрослых может вызывать симптомы вне пищеварительного тракта:
- артралгия (боль в суставах), мигрирующий артрит (отек, воспаление суставов), иногда независимый от исходного заболевания, ревматоидный артрит;
- иридоциклит, увеит, конъюнктивит (воспалительные заболевания глаз), которые могут вызвать серьезные нарушения зрения;
- кожная сыпь, узлы эритемы, язвы на коже и в полости рта;
- заболевания печени, такие как холангит и перихолангит (воспаление желчных протоков)
- тромбоз (образование сгустка), васкулит (воспаление кровеносных сосудов).
Следует отметить, что все эти симптомы имеют этиологию (причину) иммунной природы.
Симптомы болезни Крона
На симптоматику влияет локализация и скорость развития болезни Крона. Общие симптомы у взрослых и детей делятся на кишечные и внекишечные. К первой группе относится:
- Расстройство стула. Оно проявляется диареей, которая бывает редкой и обильной или частой и скудной. Может быть с примесью крови и слизи.
- Боли в животе. Они могут быть тупыми, продолжительными. Иногда пациенты жалуются на резкие, но кратковременные.
- Воспаление области анального отверстия.
К внекишечным относится:
- повышение температуры тела,
- резкое уменьшение веса,
- слабость, утомляемость,
- анемия.
Дополнительно поражение затрагивает суставы, кожу, печень, глаза, десна. Любые раны начинают плохо заживать. Периодически появляются боли в костях. Белки глаз окрашиваются в желтый цвет, происходит снижение остроты зрения.
У больных может наблюдаться ослабление симптоматики. Процесс ремиссии иногда длится несколько лет. Предугадать, когда будет следующее обострение невозможно.
Лечение болезни Крона
Помощь страдающим этим недугом включает в себя назначение медикаментозных препаратов, психологическую поддержку, построение особой диеты и при необходимости – хирургическое лечение. Терапия заболевания зависит от степени выраженности симптомов.
Прежде всего во время обострения больному должен быть обеспечен полный психологический и физический покой. Ему назначаются лекарственные препараты противовоспалительного действия, производные салициловой кислоты (сульфасалазин, месалазин).
Если болезнь проявляется более остро, используются следующие препараты:
- Гормональные средства (преднизолон, метилпреднизолон), снижающие активность воспалительного процесса в организме.
- Иммунодепрессанты (азатиоприн), подавляющие агрессивное действие иммунной системы против собственных тканей.
- Антибактериальные средства (ципрофлоксацин, метронидазол, рифаксимин).
Тяжелые формы заболеваний, протекающие с осложнениями, требуют хирургического вмешательства. Однако даже такой способ лечения не устраняет недуг окончательно: на протяжении следующих 5 лет рецидивы отмечаются у 28-45 % больных, в течение 10 лет – у 36-61 %. Поэтому после операций назначается противорецидивная терапия с применением препаратов антибактериального и противовоспалительного действия.
Большинство пациентов, страдающих болезнью Крона, хотя бы раз в жизни переносят хирургическое вмешательство на ЖКТ.
Причины
Точные причины болезни Крона – вопрос, до сих пор не решенный медицинской наукой. Исследования в этом направлении проводятся и сейчас, ведь информация об истинных причинах патологии может быть использована для разработки надежных методов лечения.
В настоящее время наиболее распространена аутоиммунная теория. Согласно ей, болезнь вызывается атакой со стороны иммунной системы на клетки собственного организма. Этот процесс может быть вызван бактериальной инфекцией. Возможно, некоторые антигены бактерий напоминают иммунным клеткам белки клеток собственного организма, в результате чего происходит путаница, и иммунные клетки открывают «дружественный огонь», поражая клетки собственного организма.
Белки-антигены также могут содержаться в принимаемой больным пище. Установлено, что у больных повышено содержание в плазме Т-лимфоцитов, антигенов к кишечной палочке, белкам коровьего молока. В пользу аутоиммунной теории говорит системный характер заболевания, а также тот факт, что его можно лечить при помощи препаратов-иммуносупрессоров. Кроме того, болезнь Крона часто сочетается с другими аутоиммунными заболеваниями. Однако точные механизмы развития аутоиммунного процесса в случае болезни Крона пока что неясны.
Также высказывается предположение, что аутоиммунные процессы могут быть вторичными, то есть, вызываться самой болезнью, а не наоборот. А причина кроется в наличии в крови или просвете кишечника неизвестного антигена.
Существует также инфекционная теория, гласящая, что заболевание является следствием атаки вирусов или бактерий. Однако возбудитель, относительно которого было бы доказано, что он вызывает заболевание, пока что не был найден.
На возникновение болезни Крона также влияют другие факторы – наследственность, перенесенные ранее вирусные и бактериальные инфекции, образ жизни больного.
Установлено, что заболевание часто одновременно поражает однояйцевых близнецов. Также оно в 10 раз чаще возникает у людей, имеющих больных родственников. Выявлены определенные гены, повреждение которых с высокой вероятностью приводит к развитию заболевания.
Также установлено, что курение является одним из факторов риска. У курящих людей вероятность заболеть в 4 раза выше, чем у некурящих. Заболевание у курящих также протекает тяжелее. Также есть предположение, что вероятность заболевания повышают дисбиоз кишечника, длительный прием нестероидных противовоспалительных средств, оральных контрацептивов, злоупотребление алкоголем.
Исходя из того, что патология более характерна для высокоразвитых стран, можно предположить, что влияют и другие факторы, например, нездоровая диета, недостаток физической активности, неблагоприятная экологическая обстановка. Однако исследований по этому поводу не проводилось.
Каковы внекишечные проявления болезни Крона?
Такие проявления болезни называются внекишечными
| Орган: | Виды поражений: |
| Глаз |
|
| Ротовая полость | Афтозный стоматит – поражение слизистой оболочки ротовой полости, характеризующееся наличием афт – мелких поверхностных язвочек. |
| Суставы |
|
| Кожа |
|
| Печень и желчевыводящие пути |
|
| Мочевыделительная система |
|
ЛЕЧЕНИЕ БОЛЕЗНИ КРОНА.
Общие принципы.
Основные принципы лечения больных БК состоят в определенности рекомендации по образу жизни, питанию, медикаментозному лечению при обострении заболевания.Диета при Болезни Крона.
- Избыточное употребление сахара может явиться одной из причин, способствующих обострению и возникновению БК.
- С целью устранения диареи во время проведения адекватной терапии необходимо назначить безлактозную диету.
- После операций нужно перейти на парентеральное питание.
- При синдроме короткой кишки (менее 100 см кишка ), еюно- или илеостоме показаны энтеральные добавки и цитраглюкосолан для восстановления потери жидкости, микроэлементов, минеральных веществ.
- При стеаторее предписывается диета, бедная жиром.
- При обострении болезни, неподдающейся лечению стероидами, назначается основная диета с энтеральными добавками (раствор аминокислот могут вводиться через назогастральный зонд, так как их прием внутрь используется трудно из-за плохой переносимости).
- Специфические дефициты (железо, фолиевая кислота, жирорастворимые витамины,цинк и др.) восполняются путем назначения соответствующих препаратов.
Медикаментозное лечение.
Для тяжелого обострения характерно наличие следующих симптомов:
- Внешний вид больного,
- Рвота,
- Фебрильная лихорадка,
- Тахикардия более 90 ударов в минуту,
- Выраженность лабораторных признаков (альбумин менее 35 г/л, увеличение С- реактивного белка, СОЭ, лейкоцитов).
При наличии таких проявлений БК больной нуждается в срочной госпитализации, для проведения неотложных лечебных мероприятий:
- В/в введение жидкости и электролитов, особенно калия, так как больные нередко обезвожены.
- В/в введение гидрокортизона ( начальная доза 100 мг 3 раза в день).
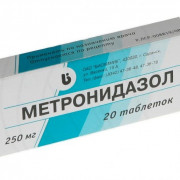
- Внутрь метронидазол (трихополи др.) по 500 мг 3 раза в день для устранения инфицированности кишечника условно-патогенной микрофлорой, присущей этому заболеванию.
- Гемотрансфузиис целью устранения анемии, которая нередко бывает довольно значительной (уровень гемоглобина следует поднять до 10 г%).
- В/в введение гидрокортизонапродолжается в течение 5 дней, и, как только прекращается рвота и появляется возможность приема лекарств внутрь, сразу же заменяют в/в введение гидрокортизона на прием внутрь 40 мг преднизолона в день.
- Результаты лечения оцениваются по срокам (частота стула , боли в животе, анорексия, диспепсия, пальпаторная болезненность живота, лихорадка, тахикардия ), лабораторных показателей ( гемоглобина, эритроцитов, СОЭ, С-реактивного белка, альбумина, электролитов).
- Если на фоне гидрокортизона и других лекарств не наступает улучшения, то возможно показано хирургическое лечение.
- Если у больного анорексия и выраженная диспепсия (тошнота и др,), то от насильственного приема пищи нужно воздержаться, но обеспечить прием жидкости.
Легкая формахарактеризуется наличием кишечного дискомфорта, болезненностью при пальпации живота, умеренным увеличением СОЭ и/или появлением С- реактивного белка.
- Лечение проводится амбулаторно (больные при необходимости могут госпитализироваться в основном для дообследования и начала лечения).
- Преднизолон внутрь по 30 мг в день в течение недели, далее на 2 неделе доза снижается до 20 мг в день.
Если на этом фоне сохраняются боли в животе, то больному рекомендуется на длительный срок перейти на протертую диету.
При наступлении стойкой ремиссии суточная доза преднизолона снижается на 5 мг в день через каждые 2-4 недели.
Прием преднизолона прекращается тогда, когда наступает стойкая клиническая ремиссия и нормализуются лабораторные показатели.
Больные БК в амбулаторных условиях подлежат регулярному врачебному наблюдению и обследованию ( каждые 2-4 нед., иногда реже ).
Поддерживющая терапия длительное время при БК не проводится, но у некоторых больных при отмене препарата наступает обострение, поэтому прием препарата сохраняют на длительный срок.
Нестероидная терапия(альтернативное лечение стероидной терапии).
- Сульфасалазинпо 2,0 г в день. Препарат можно сочетать с кортикостероидами, если процесс локализуется в толстой кишке.
Поддерживающая терапия сульфасалазином нужна только, если под его влиянием наступила ремиссия. - Месалазин (мезакол, салофальк и др.) по 1200 мг в день назначают вместо сульфасалазина, если процесс при БК локализуется в тонкой кишке.
- Азатиоприн (имуран и др.) из расчета 2-2,5 мг на кг МТ в сутки назначается в комбинации со стероидными гормонами.
- Метронидазол (нидазол, трихопол, и др. син) по 400 мг 3 раза в день при перианальном поражении или инфекции (дисбактериоз и др.). Метронидазол можно сочетать с другими антибактериальными препаратами, например, ципрофлоксацином ( по 500 мг 2 р в день).
Лечение болезни Крона
Комплексное лечение неосложнённой болезни Крона проводится фармацевтическими препаратами. Оперативное вмешательство производится только при наличии определенных показаний. На данный момент заболевание считается неизлечимым, и не имеется специального универсального метода лечения, подходящего для каждого больного. Существует две различных методики терапии: «снизу вверх», от применения легких препаратов к назначению более сильнодействующих средств, или «сверху вниз», предполагающей применение сильнодействующих лекарств на начальном этапе лечения.
Применяются следующие лекарства:
- топические гормоны — будесонид. Рекомендуется при низкой/умеренной активности болезни Крона с изолированным поражением илеоцекальной области.
- салицилаты (препараты 5-ASA) — сульфасалазин, месалазин. Существуют как пероральные, так и топические (для местного применения (ректальная пена и суспензия, суппозитории)) формы. В отличии от язвенного колита обладают низкой эффективностью могут быть рекомендованы к использованию в качестве монотерапии при легких формах с минимальной активностью заболевания
- иммунодепрессанты — азатиоприн, метотрексат, 6-меркаптопурин. Используются в качестве поддерживающей терапии. Не подходят для индукции ремиссии в качестве монотерапии.
- глюкокортикоиды — преднизолон, метилпреднизолон. Используются для индукции, но для поддерживающего лечения болезни Крона. Длительное применение глюкокортистероидов влечет развитие гормонозависимости, синдрома экзогенного гиперкортицизма, в отличие от генно-инжнерных биологических препаратов (ГИБП) в меньшей степени влияет на эндоскопическую активность заболевания (не вызывает заживления слизистой оболочки).
- лечение антибиотиками: ципрофлоксацин, метронидазол и новый антибиотик местного действия — рифаксимин;
- генно-инженерные биологические препараты (ГИБП). На настоящий момент в клинической практике широко используются мноноклональные химерные или человеческие антитела к фактору некроза опухоли альфа (ФНО-альфа) — инфликсимаб и адалимумаб. Применяются также и другие ГИБП: голимумаб, этанерцепт, цертолизумаб пегол. Перспективным к использованию считаются блокаторы интегриновых рецепторов: Vedolizumab.
Перспективные и альтернативные методы лечения:
- лечение пробиотиками (VSL#3, фекальная трансплантация живых донорских бактерий);
- сорбенты и ферменты;
- конъюгированная линолевая кислота;
- лечение аутологичными (собственными) стволовыми клетками (США, Англия, Испания и т. д.);
- гипербарические камеры (лечение кислородом);
- в тяжелых случаях трансплантация кишечника от донора;
- плазмофарез и плазмасорбцию.
- лечение стволовыми клетками (препарат полихром, США);
- нанотехнологии (препараты в минимальных количествах, то есть точечное действие);
- вакцины от ВЗК;
- секвентирование ДНК;
- активно испытывают препарат TSO (яйца свиных глистов, DR FALK, Германия, США, Австрия, Швейцария);
- генно модифицированные бактерии для лечения ВЗК.
При наличии свищей, абсцессов, высеве патологической флоры из содержимого кишечника могут применяться антибиотики широкого спектра действия и обязательно метронидазол, клотримазол.
Следует отметить, что лечение болезни Крона в настоящее время наиболее правильно проводить, опираясь на Европейский консенсус. Он основан на доказательной медицине.
Примерное меню на неделю
Примерное меню на неделю будет выглядеть следующим образом.
Понедельник:
- Завтрак: паровая котлета, рисовая каша, сдобренная сливочным маслом, зеленый чай.
- Второй завтрак: галетное печенье, кефир.
- Обед: овощной суп, отварное филе, творожная запеканка, компот.
- Полдник: кефир, тосты с паштетом.
- Ужин: отварная морская рыба, протертая гречневая каша, отвар шиповника.
- Поздний ужин: кефир, печеное яблоко.
Вторник:
- Завтрак: овсяная каша, паровая куриная котлета, некрепкий чай.
- Второй завтрак: кефир, фруктовое желе, сухарики.
- Обед: суп с фрикадельками, несколько ломтиков хлеба, куриный паштет.
- Полдник: запеченное яблоко, кефир.
- Ужин: омлет на пару, галетное печенье, сок.
- Поздний ужин: зеленый чай, протертый домашних творог.
Среда:
- Завтрак: овощной суп-пюре, отварное филе курицы, некрепкий чай.
- Второй завтрак: кефир, банановый пудинг.
- Обед: запеченные кабачки, паровая котлета, перетертая рисовая каша с маслом, отвар шиповника.
- Полдник: сухарики, кисель.
- Ужин: говяжье суфле, перетертая рисовая каша, картофельный суп, некрепкий чай.
- Поздний ужин: кефир, запеченное яблоко.
Четверг:
- Завтрак: яйца всмятку, овсяная каша, кефир.
- Второй завтрак: галетное печенье, некрепкий чай.
- Обед: запеченная рыба, отварные перетертые овощи, творожная запеканка, отвар шиповника.
- Полдник: кисель, сухарики.
- Ужин: рисовая каша, омлет на пару, куриная котлета.
- Поздний ужин: кефир.
Пятница:
- Завтрак: вермишель, паровая куриная котлета, сок.
- Второй завтрак: кефир, творожная запеканка.
- Обед: овощной суп, запеченные овощи, отварная рыба.
- Полдник: яйцо всмятку, несколько кусочков подсушенного хлеба, некрепкий чай.
- Ужин: рисовая каша, сдобренная сливочным маслом, куриное суфле, отварные овощи.
- Поздний ужин: кефир, галетное печенье.
Суббота:
- Завтрак: паровой омлет, подсушенный хлеб, перетертый домашних творог, некрепкий чай.
- Второй завтрак: кефир, галетное печенье.
- Обед: рыбный суп, запеченные овощи, паровая котлета, отвар шиповника.
- Полдник: кисель, сухарики.
- Ужин: паровые тефтели, рисовая каша, некрепкий чай.
- Поздний ужин: кефир, запеченное яблоко.
Воскресенье:
- Завтрак: паровая рыба, перетертая гречневая каша, некрепкий чай.
- Второй завтрак: фруктовое желе, галетное печенье.
- Обед: овощной суп с фрикадельками, отварное куриное филе, овсянка, отвар шиповника.
- Полдник: некрепкий чай, домашний паштет, несколько кусочков подсушенного хлеба.
- Ужин: мясное суфле, перетертые овощи на пару, яйцо всмятку, кисель.
- Поздний ужин: кефир, сухарики.
При желании можно самостоятельно составить примерное меню на неделю, включая в рацион исключительно рекомендованные продукты. Порции должны быть небольшими, чтобы избежать переедания. В тяжелых случаях течения болезни Крона нужно строго следовать указаниям врача касательно питания, т. к. имеются ограничения в выборе блюд.