Диагноз код мкб спаечная болезнь
Содержание:
Лечение
Терапевтическая тактика определяется стадией, характером течения, клинической выраженностью и наличием осложнений. На начальном этапе лечения хронической спаечной болезни рекомендована комплексная консервативная терапия, которая включает в себя: • Антибактериальные препараты. Назначаются при подтверждении ведущей роли инфекционных агентов в развитии спаечного процесса с учетом чувствительности микроорганизмов. • Нестероидные противовоспалительные средства. Эффективно устраняют выраженный болевой синдром. Снимают отек и ускоряют рассасывание спаек на начальных этапах болезни. • Гормональные препараты. Гормонотерапия показана при спаечном процессе, возникшем на фоне наружного генитального или экстрагенитального эндометриоза. • Фибринолитические ферменты. Расщепляют гликопептидные связи в соединительнотканных тяжах, что способствует полному или частичному рассасыванию спаек. • Витамины, иммунокорректоры. Применяются для улучшения общего самочувствия и коррекции возможных иммунных нарушений. • Физиотерапия, бальнеотерапия. Используются в качестве вспомогательных методов лечения. При неэффективности медикаментозного лечения хронической формы заболевания, остротекущем и интеркуррентном вариантах патологии показано хирургическое вмешательство. Для рассечения спаек обычно применяют эндоскопические операции. Зачастую лапароскопия является лечебно-диагностической процедурой, соединительнотканные сращения рассекают прямо в ходе обследования. В зависимости от применяемых инструментов такие вмешательства могут быть лазерохирургическими, электрохирургическими и аквадиссекционными. В последнем случае спайки разрушают повышенным давлением воды. При распространенном спаечном процессе выполняют альтернативные варианты лапароскопии: двойную с атипичными точками введения троакара, открытую (минилапаротомическую) с прямым введением троакара, с созданием пневмоперитонеума повышенного давления. Операции с рассечением спаек скальпелем в наши дни проводятся редко.
Диета при спаечной болезни
Исследования не выявили, что питание, диета или какие-то отдельные питательные вещества играют роль в профилактике спаек. Если диагностирована частичная кишечная непроходимость, то имеет смысл увеличить употребление жидкости и есть меньше клетчатки. Подобные рекомендации по питанию лучше получить у лечащего врача.
Сама спаечная болезнь обычно не вызывает жалоб, протекает бессимптомно и опасности не представляет. Опасны осложнения. В настоящее время методов, позволяющих полностью удалить все спайки, не существует. Также нет идеального способа лечения, но ученые ведут исследования новых вариантов терапии.
Методы диагностики
Заподозрить существование спаечного процесса опытный хирург может еще на стадии первичного осмотра пациента.
Основанием для подозрений может стать наличие:
- целого комплекса характерных жалоб;
- ранее перенесенных воспалительных болезней органов брюшной полости;
- осуществленных хирургических вмешательств;
- инфекционных патологий.
Для постановки точного диагноза необходимо проведение ряда инструментальных исследований:
- УЗИ органов брюшной полости. Главная ценность этой диагностической процедуры состоит в возможности выявления спаечного процесса на его доклинической стадии, что существенно облегчает лечение недуга и улучшает его прогноз. В случае выявления спаечного процесса на более поздней стадии его развития УЗИ позволяет определить точную локализацию соединительнотканных тяжей и их распространенность.
- Лапароскопии – процедуры диагностического осмотра состояния брюшной полости при помощи оптической системы лапароскопа – прибора, введенного в организм пациента через небольшие проколы в передней стенке живота. Эндовидеокамера, вмонтированная в лапароскоп, передает изображение на специальный монитор, оснащенный функцией многократного увеличения, поэтому выполнение лапароскопии осуществляется под контролем зрения. Главным достоинством этой диагностической процедуры является ее низкая травматичность и возможность осуществления диагностики без чревосечения. При необходимости диагностическая лапароскопия может с легкостью трансформироваться в лечебную процедуру: обнаружив спайки, хирург может выполнить операцию по их устранению.
- МСКТ (мультиспиральной компьютерной томографии) органов брюшной полости, позволяющей получать двух- и трехмерные изображения внутренних органов, с помощью которых можно выявить возникновение любых новообразований.
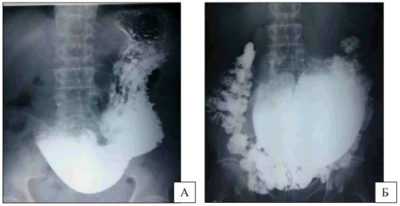
- Обзорной рентгенографии брюшной полости – диагностической методики, имеющей большое значение в постановке точного диагноза при спаечной болезни. Рентгенографические снимки, полученные в ходе выполнения процедуры, могут выявить наличие повышенного газообразования в кишечнике, его вздутия, а также присутствие воспалительного экссудата в брюшной полости. Чтобы определить степень кишечной непроходимости, рентгенографию нередко выполняют с применением рентгеноконтрастного вещества – взвеси сульфата бария.
Электрогастроэнтерографии – электрофизиологического исследования желудочной перистальтики путем регистрации биопотенциалов желудка. Для осуществления этой процедуры электроды либо имплантируют в стенку желудка, либо прикрепляют к кожным покровам передней стенки живота.
Спаечная болезнь характеризуется образованием спаек в виде тяжей из соединительной ткани в брюшной полости, что происходит вследствие защитной реакции организма для ограничения зоны распространения патологического процесса.
В хирургии спаечная болезнь по МКБ 10 имеет код К66.0, который определяет этиологический фактор, патоморфологические признаки и распространенность. Данная рубрика в Международной классификации болезней 10 пересмотра содержит информацию о едином унифицированном протоколе диагностики, лечения и профилактических мероприятий по поводу острого или хронического спаечного процесса в кишечнике. Для ведения пациента с наличием соединительнотканных тяжей в брюшной полости, доктора используют локальные протоколы, имеющие некоторые отличия для каждого, отдельно взятого лечебного учреждения.
Спаечная болезнь брюшной полости или малого таза в большинстве случаев обусловлена одинаковыми этиотропными факторами. Так, основными причинами специалисты выделяют следующие:
- механические повреждения брюшной полости;
- продолжительные воспалительные состояния;
- хронические заболевания органов мочеполовой системы на фоне ревматических изменений состава крови;
- хирургические вмешательства или воздействие инородных тел на внутренние органы;
- острый аппендицит.
Острая форма патологии требует экстренной госпитализации в стационар.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
У людей, перенесших операции на внутренних органах, часто появляются болезненные симптомы. Они возникают в брюшной полости, органах малого таза. Причинами болезни кишечника могут быть травмы, нарушение целостности органов. В гинекологии симптомы связаны с воспалительными процессами, гормональными заболеваниями. Вызывает все это спаечная болезнь брюшной полости. Ее появление может привести к серьезным последствиям – непроходимости кишечника, а у женщин – еще и к бесплодию.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия:
• группа крови и резус – фактор
• общий анализ мочи
• общий анализ крови (гемоглобин, гематокрит, тромбоциты)
• биохимический анализ крови (общий белок, альбумин, креатинин, АЛаТ, АСаТ, мочевина, билирубин (общий, прямой)
• коагулограмма
• кровь на ВИЧ, гепатиты, RW
• флюорография грудной клетки
• ЭКГ
• мазок на степень чистоты
• мазок на онкоцитологию
• консультация терапевта
• УЗИ малого таза и брюшной полости
Дополнительные диагностические мероприятия:
• МРТ малого таза
• консультация хирурга
Диагностические критерии:
1) Жалобы и анамнез – симптомы спаек малого таза чаще всего проявляются в виде тазовых болей. В зависимости от пораженного органа, тазовая боль может отдаваться в область прямой кишки, крестца, влагалища. При спайках кишечника возникают боли в животе, чаще всего рядом с местом операционного разреза. Характер боли —ноющий или тянущий.
Спайки малого таза, симптомы могут усиливаться при физической нагрузке, передвижениях или изменении позы. Указывать на спайки кишечника, лечение которых нельзя откладывать, могут частые поносы или запоры, рвота, вздутие живота, спайки послеоперационные или после воспалений со временем «разрастаются» на соседние органы. После предыдущих лапаротомных операций, спайки сначала могут проявляться едва заметными тазовыми болями. Спайки, лечение которых не проводится, разрастаются и вызывают болезненные ощущения во всем малом тазу.
При развитии спайки в трубах не наступает беременность.
2) Физикальное обследование
— осмотр на зеркалах – смещение шейки матки в стороны;
— пальпация живота – отмечается боль при глубокой пальпации передней брюшной стенки, рубцы на передней стенке живота, не смещаемые при пальпации, подпаянные с подлежащими тканями;
— бимануальное гинекологическое исследование – резкая боль, смещение матки в стороны, вовлечение кишечника в спаечный процесс, образование конгломератов в полости малого таза.
3) Лабораторные исследования
Мазок на флору из влагалища – 4-я степень чистоты влагалища: реакция щелочная, палочек Дедерлейна нет вообще, большое количество кокков, могут быть другие виды микроорганизмов – энтеробактерии, бактероиды, лейкоциты в огромном количестве.
4) Инструментальные исследования
УЗИ ОМТ и брюшной полости, МРТ ОМТ – отмечаются анэхогенные белые тяжи.
5) Показания для консультации специалистов – хирурга – выраженный спаечный процесс брюшной полости и малого таза, грубые рубцы передней брюшной стенки спаянные с подлежащими тканями.
Запор – нарушение работы кишечника
По международной классификации такое функциональное нарушение кишечника по коду МКБ-10 находится под номером К59.0. При запоре замедляется транзит и усиливается дегидратация каловых масс, формируется копростаз. При запоре имеются следующие симптомы:
- Опорожнение кишечника менее 3 раз в неделю.
- Отсутствие чувства полного опорожнения кишечника.
- Акт дефекации затруднен.
- Стул твердый, сухой, фрагментирован.
- Спазмы в кишечнике.
Запор со спазмами, как правило, в кишечнике не имеет органических изменений.
Запор можно разделить по степени тяжести:
- Легкая. Стул 1 раз в 7 дней.
- Средняя. Стул 1 раз в 10 дней.
- Тяжелая. Стул менее 1 раза в 10 дней.
При лечении запоров используют следующие направления:
- Интегральная терапия.
- Реабилитационные меры.
- Профилактические мероприятия.
Заболевание вызвано недостаточной подвижностью в течение дня, неправильным питанием, нарушениями в работе нервной системы.
Это заболевание как функциональное нарушение толстого кишечника МКБ-10 классифицирует по продолжительности и степени поражения слизистой кишечника. Заболевание инфекционного характера относится к А00-А09, неинфекционного – к К52.9.
Это функциональное расстройство характеризуется водянистым, разжиженным, неоформленным стулом. Дефекация происходит чаще 3 раз в сутки. Чувство опорожнения кишечника отсутствует. Это заболевание также связано с нарушением моторики кишечника. Его можно разделить по степени тяжести:
- Легкая. Стул 5-6 раз в сутки.
- Средняя. Стул 6-8 раз в сутки.
- Тяжелая. Стул чаще 8 раз в сутки.
Может переходить в хроническую форму, но при этом отсутствовать в ночное время. Длится в течение 2-4 недель. Болезнь может иметь рецидив. Часто диарея связана с психоэмоциональным состоянием пациента. В тяжелых случаях организм теряет большое количество воды, электролитов, белка, ценных веществ. Это может привести к гибели. Также следует учитывать, что диарея может быть симптомом заболевания, не связанного с желудочно-кишечным трактом.
Дополнительные факты
Спаечная болезнь — патологическое состояние, обусловленное формированием соединительнотканных сращений (спаек) в брюшной полости. Организм человека уникально устроен, в определенный момент времени он включает защитные механизмы, которые могут предотвратить развитие тяжелых осложнений, но это отражается на общем состоянии. С целью ограждения здоровых органов от поврежденных структур вокруг патологического очага формируется соединительная ткань. Конечно, она не может восполнить функции утраченной, но позволяет заполнить пустоту и оградить окружающие ткани от патологии. Вначале эта ткань рыхлая, затем она уплотняется и иногда окостеневает. Так и образуются спайки. Спайки в брюшной полости представляют собой соединительнотканные тяжи, которые соединяют брюшину и внутренние органы. Сращения перетягивают органы и ограничивают их подвижность, создают условия для нарушения их функций, поэтому нередко становятся причиной серьезных заболеваний, например, непроходимости кишечника или женского бесплодия.
Спаечная болезнь
Патогенез
При травматических повреждениях, остром и хроническом воспалении брюшины, покрывающей тазовые органы, выделяются медиаторы, стимулирующие процесс регенерации. Одним из звеньев этого процесса является активация фибробластов, синтезирующих фибрин. В результате фибриновые волокна «склеивают» расположенные рядом органы и ткани. Такая реакция носит защитный характер и направлена на локализацию очага воспаления. При массивных поражениях и хронических воспалительных процессах обратная резорбция соединительной ткани нарушается, что приводит к образованию плотных спаек между серозными оболочками тазовых органов. При этом листки брюшины также уплотняются, подвижность матки и придатков ограничивается. При смещении органов спайки натягиваются, что сопровождается раздражением нервных окончаний и возникновением характерного болевого синдрома.
Классы заболеваний МКБ-10
скрыть всё | раскрыть всё
Международная статистическая классификация болезней и проблем, связанных со здоровьем.10-ый пересмотр.С изменениями и дополнениями, опубликованными ВОЗ в 1996-2018 гг.
Сегодня у многих людей диагностируется функциональные расстройства ЖКТ, из-за которых им приходится постоянно испытывать дискомфорт. Спровоцировать ФРЖКТ может неправильное и нережимное питание, наличие пагубных пристрастий, проникновение в организм паразитов и патогенной микрофлоры. Аналогичные причины приводят к функциональному нарушению кишечника, которое не должно быть оставлено без должного внимания.
Виды заболевания
Панкреатит или воспаление поджелудочной железы разделяется на два основных вида:
Каждый из видов недуга имеет свою классификацию относительно изменений в паренхиме ПЖ и клинического течения заболевания.
При любом из видов панкреатита возникают серьёзные атрофические и дистрофические изменения в структуре поджелудочной железы. Очень часто ОП может возникать на фоне ХП, и наоборот, ХП является следствием деструкции, что возникала во время ОП.
Острый панкреатит (ОП)
ОП – это обширная нозологическая форма, которая включает разнообразное количество клинических и патологических признаков деструкции ацинарной системы ПЖ.
В основе заболевания лежит массивное разрушение паренхимы поджелудочной железы собственными ферментами. Существует ряд теорий, в которых детально описан патогенез автоагрессии и лизиса структуры ПЖ.
Наибольшей популярностью пользуются теории нарушения баланса между ингибиторами ферментов и самими ферментами, в частности трипсином. В другой теории описано нарушение оттока сока поджелудочной железы в результате обтюрации или закупорки выводящих проток.
Во время разрушения паренхимы железы собственными ферментами в поджелудочной железе происходят следующие изменения:
- Выход свободных радикалов и ионов с межклеточной жидкости разрушенных клеток;
- Спазм микроциркуляторного русла с последующим увеличением зоны некроза;
- Выделение в кровь веществ, «привлекающих» лейкоциты в очаг воспаления;
- Отёк поджелудочной железы и увеличение её в объёме;
- В результате отёка капсула начинает сдавливать ПЖ, ещё больше уменьшая приток крови;
- Лизис некротических масс ферментами лейкоцитарных клеток;
- Присоединение патогенной микрофлоры;
- Формирование абсцессов и кист;
- Регенерация ПЖ или замещение её части соединительной тканью.
Патогенез не всегда одинаковый, иногда процессы разрушения в ПЖ происходят иными путями, но при любом из видов острого течения заболевания в ПЖ возникает воспаление и отёк.
При обострении хронического панкреатита в основе патогенеза лежит фактор, который спровоцировал ухудшение болезни.
Выделяют следующие морфологические формы ОП:
- Отёчная;
- Серозная;
- Геморрагическая;
- Гнойно-некротическая;
- Некротически-жировая;
- Асептическая;
- Некротически-геморрагическая.
Иногда во время течения ОП некоторые формы могут постепенно заменять друг друга. Также острый панкреатит разделяется в зависимости от локализации воспалительного процесса.
Хронический панкреатит (ХП)
Несмотря на то, что ХП имеет множество этиологических факторов, практически всегда морфологическая структура одинаковая, исключением является аутоиммунная форма ХП.
Хроническая форма характеризуется постепенным развитием заболевания с прогрессирующим перерождением нормальной структуры на соединительную ткань.
Клиническая картина может протекать с обострениями хронического панкреатита, что сильно усугубляет недуг. Иногда течение болезни может быть без обострений.
Особенностью ХП является то, что в воспалительный процесс вовлекаются такие структуры:
- Ацинарные клетки;
- Островковые клетки (эндокринная часть);
- Интерстиций железы;
- Артерии, вены и нервные пучки;
- Протоки ПЖ.
Ключевую роль в патогенезе играет расширение протоков. Выделяют следующие виды расширения протоков:
- Полное расширение большинства проток;
- Расширение в области головки;
- Двухполюсное расширение;
- Псевдокистозные образования.
Спустя несколько лет после манифестации заболевания ПЖ может увеличиваться или уменьшаться в размере.
При лучевой диагностике в структуре ПЖ при хроническом панкреатите обнаруживают большое количество кист, абсцессов и кальцинатов. Очень часто в процесс подключается желчевыводящая система печени.
Диагностика брюшинных спаек
Для подтверждения диагноза требуются такие диагностические мероприятия, как лапароскопия, УЗИ, МСКТ брюшины, рентгенологическое исследование и электрогастроэнтерография.
Лапароскопическая диагностика представляет собой микрохирургическую операцию. В ходе нее делают проколы, при помощи видеовизуализации выявляют очаг болезни и рассекают спайки.
Поставить верный диагноз невозможно без проведения обзорной рентгенографии. Методика выявляет воспалительный экссудат в брюшной полости, позволяет определить уровень газообразования и вздутие кишечника.
Для выявления непроходимости кишечника в медицине используется контрастное вещество.
Проведение электрогастроэнтерографического обследования необходимо для измерения электрических сигналов, проводимых во время сокращений пищеварительного тракта.
В свою очередь УЗИ и КТ-диагностика позволяют точно определить, где сформировались спайки и какой является их протяженность.
Спаечная болезнь кишечника лечится на основе использования консервативных и хирургических методов.
Консервативная терапия призвана предотвратить появление спаек, снизить риск развития негативных последствий, устранить всю симптоматику заболевания.
Оперативному лечению подвергаются пациенты с острыми состояниями, рецидивирующими признаками патологии и регулярными обострениями болезни.
Функциональное расстройство желудка
В историях болезни пациентов функциональное расстройство желудка по МКБ 10 шифруется как отдельная нозологическая единица. Существует единый официальный документ для медицинских учреждений, в который внесены и классифицированы все имеющиеся заболевания.
Называется этот документ – Международная статистическая классификация болезней 10го пересмотра, разработанная в 2007м году Всемирной организацией здравоохранения.
Данный документ является основой для проведения статистики заболеваемости и смертности среди населения. Каждая история болезни кодируется в соответствии с окончательно установленным диагнозом.
ФРЖ код по МКБ 10 относится к XI классу – «Болезни органов пищеварения»(K00-K93). Это достаточно обширный раздел, в котором каждое заболевание рассматривается отдельно. Код в МКБ 10 функционального расстройства кишечника: К31 – «Другие болезни желудка и двенадцатиперстной кишки ».
Что такое ФРЖ
Функциональное расстройство желудка – это возникновение болевого синдрома, нарушения пищеварения, моторики, секреции желудочного сока при отсутствии каких-либо анатомических изменений. Это своеобразный диагноз-исключение. Когда всеми методами исследования не обнаружено никаких органических нарушений, а жалобы у пациента присутствуют – определяют данный диагноз. К функциональным расстройствам относятся:
- Диспепсия функционального характера. которая может проявляться по разному #8212; тяжестью в животе, быстрым насыщением, дискомфортом, чувством переполнения, вздутием. Также может наблюдаться тошнота, рвота, отвращение к определенному виду пищи, отрыжка. При этом никаких изменений в желудочно-кишечном тракте не обнаруживается.
- Заглатывание воздуха (аэрофагия), который затем либо отрыгивается, либо всасывается в кишечном тракте.
- Функциональный пилороспазм – желудок спазмирован, пища не проходит в двенадцатиперстную кишку и развивается рвота съеденной пищей.
При данных жалобах обязательно проводят рентгенологическое исследование, УЗИ и ФЭГДС – однако никаких изменений и нарушений не наблюдается.
Функциональное нарушение ЖКТ лечат симптоматически, так как точная причина возникновения заболевания не известна. Назначаются диета, ферментативные препараты, спазмолитики, адсорбенты, гастропротекторы, Препараты снижающие кислотность желудка и нормализирующие моторику. Нередко применяют и седативные средства.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Лечение
Лечение спаечной болезни заключается в проведении консервативных и хирургических процедур. Консервативные терапевтические мероприятия направлены на предотвращение образования спаек и их негативных последствий, а также купирование симптомов. Оперативное вмешательство проводится при острых неотложных состояниях, постоянных рецидивах патологии и частых обострениях. В начале консервативного лечения спаечной болезни в первую очередь купируют болевые ощущения. Этого можно добиться путем проведения очистительной клизмы (если боль связана с запорами и задержкой газов), наложением тепла на живот, приемом спазмолитиков. Решить проблему запоров можно назначением специальной диеты, обогащенной продуктами, которые усиливают перистальтику (любые погрешности в питании могут вызвать резкое обострение патологии). Если это не помогает, назначают легкие слабительные препараты и физиопроцедуры: диатермию, парафиновые аппликации, ионофорез, грязелечение. Пациентам рекомендуют исключить физические нагрузки, чтобы предотвратить спазмы мускулатуры, которые вызывают усиление боли. Для устранения рвоты назначают противорвотные препараты, а также используют внутривенные растворы для снятия симптомов обезвоживания. Хирургические вмешательства при спаечной болезни довольно сложны, к тому же они подразумевают серьезную предоперационную подготовку. Очень часто операции делают по поводу неотложных состояний: подготовка таких пациентов скоротечна, но всегда полноценна. Больным переливают плазму, раствор хлорида натрия, Рингера-Локка, гидрокарбоната натрия для устранения симптомов обезвоживания и нормализации кислотно-основного состояния крови. С целью детоксикации вводят солевые растворы, реополиглюкин с преднизолоном или гидрокортизоном. Старые рубцы на коже от предшествующей операции не иссекают, так как это может привести к осложнениям, поскольку петли кишечника припаяны к рубцу. Спайки удаляют, разделяют, раздвигают. Выбор метода зависит от конкретной ситуации. Если обнаружены участки некроза кишечника, то поврежденную область резецируют, а проходимость восстанавливают или накладывают стому. При спайках, деформирующих кишечник, формируют обходной анастомоз. Подобные манипуляции показаны при наличии плотного конгломерата петель, но иногда этот участок резецируют. Во время операции соблюдают основные меры по профилактике рецидива заболевания: делают широкие разрезы, предотвращают пересыхание листков брюшины, проводят полноценную остановку кровотечений и своевременно удаляют кровь, исключают попадание в рану инородных предметов. В рану не вносят сухие антисептики и антибиотики, для сшивания используют полимерные нити. После операции показано внутрибрюшинное введение протеолитических ферментов, назначение противовоспалительных и антигистаминных препаратов, проведение стимуляции перистальтики. Следует отметить, что хирургические манипуляции в 15-20% случаев приводят к повторному образованию спаек, поэтому к вопросу терапии стоит подходить обдуманно.
Источник