Документы и приказы: рекомендации острая неопухолевая киш непроходимость 2015
Содержание:
- Как проявляется заболевание?
- Этиология недуга
- Симптоматика и диагностика: как диагностируют ОКН
- Непроходимость кишечника у детей
- Этиология ОКН: причины и факторы риска
- Что такое спайки и особенности их возникновения
- Специфика диагностики и лечебной терапии
- Почему возникают спайки кишок
- Признаки неосложнённой спаечной болезни
- Причины и факторы развития
- Причины появления и лечение спаечной непроходимости кишечника
- Что такое спайки кишечника
Как проявляется заболевание?
В зависимости от вида и стадии болезни, а также сопутствующих факторов и общего самочувствия пациента, могут проявляться разные симптомы. Абсолютно все виды кишечной непроходимости сопровождаются болезненными ощущениями. Женщины, которым довелось родить детей, сравнивают это состояние со схватками. Во время спазма гладкой мускулатуры боль нарастает, а при расслаблении – уменьшается. Пациент может говорить о неприятных ощущениях и указывать, где они возникают (локально). Но гораздо чаще боль распространяется по всей брюшине. Кроме того, болезнь проявляется следующими признаками:
- Рвота. Особенности этого симптома зависят от того, в каком отделе пищеварительного тракта образовалась спайка. Чем выше запаян кишечник, тем чаще возникают рвотные позывы. При этом массы обильные, а очередное опорожнение желудка не доставляет пациенту облегчения. Когда спайка располагается ниже, рвота возникает 1-3 раза в день. Позывы к дефекации при этом сохраняются.
- Запор. Само собой, что при непроходимости кишечника у пациента возникает задержка каловых масс. Тут также не последнюю роль играет место появления спайки. Если она расположена в нижних сегментах, то каловые массы и газы отсутствуют вовсе. При этом обследование прямой кишки показывает, что она пустая и растянутая. Когда стяжки есть сверху, стул может присутствовать, так как опорожняется нижняя часть кишечника. Зачастую это сбивает с толку и приводит к неверной постановке диагноза.
- Изменение перистальтики. Спайки, расположенные в отдельных частях кишечника, не дают продвигаться его содержимому. Одновременно усиливается перистальтика пищеварительного тракта. Если пациент не имеет толстой жировой прослойки на животе, то это можно обнаружить визуально. При пальпации живот болезненный, уплотненный и вздутый в месте закупорки кишки.
- Дополнительные. При острой спаечной кишечной непроходимости может повышаться или понижаться нормальная температура тела. У пациента меняется артериальное давление, учащается пульс. Иногда проступает испарина, появляется слабость.
Своевременная правильная постановка диагноза и оказанная помощь – залог благоприятного исхода.
Диагностика в домашних условиях и у врача
Несмотря на все рекомендации, многие пациенты пытаются самостоятельно установить причину боли в животе. Руководствуются они разными доводами: кому-то не хватает времени, кто-то боится
Как в домашних условиях установить, что возникла спаечная непроходимость? Обратите внимание на следующие показатели
- живот болит схваткообразно, пациенту хочется принять позу эмбриона, поджать ноги;
- в течение последних суток отсутствуют стул и газы;
- попытки сходить в туалет – безуспешные;
- снижается количество мочи и частота позывов к мочеиспусканию;
- отсутствует аппетит, есть рвота или тошнота, неприятная отрыжка.
Врачи для постановки диагноза применяют разные методы: пальпация, УЗИ, рентген, использование контрастной среды, лапароскопия. Обязательно учитывается анамнез и производится опрос, так как одной из частых причин образования спаек является предшествующее хирургическое вмешательство.
Этиология недуга
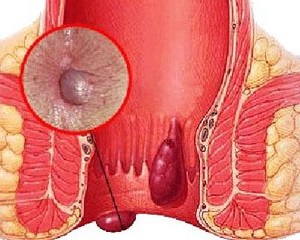
Спаечная непроходимость кишечника сопровождается нарушением пассажа пищевого комка, а также пищеварительных соков по кишечнику. Препятствуют данному процессу спайки. Патология является распространенной проблемой, возникающей в гастроэнтерологии, хирургии. Она составляет около 40% всех случаев непроходимости кишечника. Этот вид недуга одинаково поражает мужчин и женщин всех возрастов.
Существует ряд факторов, способствующих развитию спаечной кишечной непроходимости. Это может быть кровотечение в брюшной полости, наличие повреждений, инородное тело или гнойные процессы в брюшине. Также причиной непроходимости может стать ишемическая болезнь желудочно-кишечного тракта, хирургическое вмешательство, вызывающие пересушивание брюшной полости. В некоторых случаях отмечается генетическая предрасположенность.
Формирование спаек наблюдается на фоне расстройства некоторых процессов, имеющих отношение к рассасыванию воспалительных компонентов, а также их замещению тканью. В случае травмы брюшина начинает синтез экссудата, обладающего клейкой структурой. На основе его клеток происходит образование волокон. Затем выпадает фибрин, который должен рассасываться после заживления. Если этого не происходит, образуются спайки.
Непроходимость спаечного типа имеет три разновидности: сочетанная, обтурационная, странгуляционная. Различаются хроническая, острая и сверхострая формы данной патологии. Для сверхострого типа недуга присуща молниеносная скорость развития и интенсивное проявление симптоматики.
https://youtube.com/watch?v=T-MAEXYg8AM
Обтурационный тип кишечной непроходимости провоцируется сильным сдавливанием петель кишечника спайками. Данный процесс не нарушает иннервации, кровоснабжения. Болевой синдром проявляется внезапно. Он имеет непосредственное отношение к перистальтике, преобладает приступообразный характер. Рвота может содержать зелень или желчь, в зависимости от уровня препятствий. Симптомы: равномерное вздутие живота, запор и отсутствие отхождения газов.
Странгуляционная непроходимость возникает из-за того, что сдавливается брыжейка. Может осложниться некрозом желудочно-кишечного тракта. Симптомы патологии набирают силу моментально, остро. Наблюдаются схваткообразные интенсивные болевые ощущения в животе. У болевого синдрома отсутствует четкая локализация. Симптоматика дополняется бледностью кожного покрова, отсутствием аппетита. Если развивается некроз, то признаки на время стихают. При обнаружении подобной клинической картины вызывайте скорую помощь.
Что касается рвоты, то в ней отсутствуют какие-либо примеси. Обладает рефлекторным характером. Причина рвоты – травма брыжейки. Стремительно проявляются, усиливаются симптомы токсикоза: слабость, обезвоживание, головокружение, скачки кровяного давления, учащенный пульс и прочее. Боль усиливает напряжение мышц живота, поэтому он становится твердым. Отмечается усиленная перистальтика органа.
Если причиной непроходимости является операция на брюшной полости, то патология может проявиться даже спустя несколько недель. При этом наблюдается следующая клиническая картина:
- шумы в кишечнике;
- периодический болевой синдром в области живота;
- частые приступы рвоты с желчью;
- асимметричное вздутие живота;
- .
Если патология начала развиваться спустя длительный период времени после операции, фиксируется поздняя непроходимость кишечника. Для данного вида недуга присущи схваткообразные частые боли, рвота, отсутствие газов и стула. Быстро нарастает интоксикация организма.
Симптоматика и диагностика: как диагностируют ОКН
Клинические признаки, характерные для обструкции тонкой или толстой кишки, могут включать в себя вздутие живота, абсолютный запор, обезвоживание, рвоту и тошноту. Из-за неспособности кишечника двигать пищевые массы, возникает острая боль в животе.
 Фото: Motortion Films / Shutterstock.com
Фото: Motortion Films / Shutterstock.com
Дифференцирована кишечная непроходимость может быть после полного
обследования, только по клиническим признакам диагностировать заболевание
сложно. Схожие симптомы встречаются при гастроэнтерите, ишемии кишечника,
язвенной болезни, туберкулезе, раке толстой кишки или яичников. Есть и понятие
“псевдообструкции” — синдрома Огилви (впервые был описан еще в 1948 г.), при
котором возникает ложная закупорка толстой кишки, из-за расстройства
симпатической иннервации
Важно различать механическую обструкцию и другие
возможные причины развития тех же симптомов
Виды клинической диагностики обструкции кишечника:
- Первичное
обследование (проверка грыжевых отверстий, наличия соответствующих
симптомов, измерение обхвата живота, прослушивание звуков работы ЖКТ). - Составление
жидкостных графиков — позволяет контролировать потребление и выпуск воды,
предупредить обезвоживание организма. - Рентгенологическое
исследование брюшной полости (эффективность 50-65%). Помогает быстро
определить, произошла ли перфорация кишечника — свободный воздух может
быть виден над печенью в вертикальных снимках или левых боковых. - Анализ
крови на глюкозу и креатин, а также другие лабораторные тесты. - КТ-сканирование
(позволяет установить необходимость хирургического вмешательства для
устранения обструкции, проводится при подозрении на ОКН даже если рентген
показал нормальные результаты). КТ чувствительна к обнаружению обструкции
высокой степени (до 90%), имеет дополнительное преимущество определения
причины и уровня обструкции у большинства пациентов, может выявить причины
непроходимости, такие как заворот или удушение кишечника. Результаты
включают расширенные петли кишечника. Наличие дискретной точки перехода
помогает направлять оперативное планирование. - Контрастные
исследования — прослеживание тонкой кишки. Использование водорастворимого
контрастного материала является не только диагностическим, но и
терапевтическим у пациентов с частичной непроходимостью тонкой кишки.
Контрастная рентгеноскопия также может быть полезна при определении
необходимости хирургического вмешательства. - Магнитно-резонансная
томография (эффективно в 89%), может использоваться для дополнительной
визуализации кишечной непроходимости. МРТ может более точно определить
место и причину обструкции, чем КТ. - УЗИ. Имеет высокую
чувствительность к непроходимости кишечника (более 80%). Ультрасонография
остается ценным исследованием для нестабильных пациентов с неоднозначным
диагнозом и для тех, кому противопоказано облучение (беременные женщины).
Лабораторное обследование пациентов с подозрением на обструкцию может
включать полный анализ крови и метаболический анализ. У пациентов с тяжелой
рвотой может отмечаться гипокалиемический, гипохлоремический или метаболический
алкалозы. Повышенные уровни азота мочевины в крови соответствуют дегидратации,
уровни гемоглобина и гематокрита могут быть увеличены. Острая непроходимость
приводит к тому, что количество лейкоцитов может быть увеличено, если кишечные
бактерии перемещаются в кровоток, что вызывает сепсис. Развитие метаболического
ацидоза, особенно у пациентов с повышением уровня лактата в сыворотке крови,
может сигнализировать об ишемии кишечника.
Непроходимость кишечника у детей
У новорожденных малышей и детишек в возрасте до года (чаще 4-7 месяцев) может возникать патология, носящая название «инвагинации кишечника». Это состояние характеризуется тем, что одна петля может как бы проникать в другую. В результате этого кишечник оказывается закупоренным. Признаки данного состояния следующие:
- беспокойное поведение, плохой сон;
- отказ от еды, рвота;
- резкие приступы плача, которые сменяются обычным поведением;
- ребенок сучит ножками, его живот вздут;
- стул отсутствует, газов тоже нет.
Наиболее часто данная патология встречается у детей, имеющих избыточный вес. Если вовремя обратиться к доктору и получить квалифицированную помощь, то прогноз будет благоприятным. Лечение инвагинации кишечных петель заключается в их расправлении. Процедура предполагает накачивание выделительной системы воздухом, но этот способ эффективен только в течение 12-18 часов после произошедшего. В остальных ситуациях проводится хирургическое вмешательство.
Этиология ОКН: причины и факторы риска
Любой вид ОКН часто развивается на фоне механических травм органов
желудочно-кишечного тракта, а также ряда заболеваний — предстарческая деменция,
болезнь Альцгеймера или Паркинсона, рассеянный склероз и даже шизофрения.
Факторы риска:
- Множественные
послеоперационные спайки; - Острый
инфаркт миокарда; - Инсульт;
- Грыжа
(в частности паховая и бедренная); - Опухоль
слепой кишки, метастазирование; - Некоторые
психические расстройства; - Паралитический
илеус (кишечник перестает функционировать и перистальтика вообще
отсутствует); - Грудная
инфекция; - Безоары
(так называются сгустки лекарственных средств, массы из волос или других
форм физической блокировки прохода в толстой кишке); - Болезнь
Крона (тяжелое иммуноопосредованная патология, поражает желудочно-кишечный
тракт); - Острая
почечная травма; - Тяжелый
гипотиреоз (недостаточное продуцирование гормонов щитовидной железой или
снижение их действия на ткани организма); - Нарушение
процентного содержания электролитов в составе крови (минералов, переносящих
электрический заряд — натрий, калий, хлорид и бикарбонат, они помогают
регулировать функции нервов и мышц, поддерживают кислотно-щелочной и
водный баланс); - Врожденные
аномалии; - Диабетический кетоацидоз
(развивается на фоне сахарного диабета 1-й степени, вариант
метаболического ацидоза, связанный с нарушением в организме углеводного
обмена).
Самой распространенной проблемой является послеоперационная острая
непроходимость (спаечная), потому рекомендуется проводить щадящую обработку
кишечника во время операции. Статистика медицинской практики по причинам
образования закупорки кишечника приведена в таблице 2.
Таблица 2. Самые
распространенные причины кишечной непроходимости
| Причина | Примерная частота |
| Спаечная болезнь | 60% |
| Новообразования | 20% |
| Грыжа | 10% |
| Воспалительное заболевание кишечника | 5% |
| Инвагинация | 3% |
| Другое | 2% |
Что такое спайки и особенности их возникновения
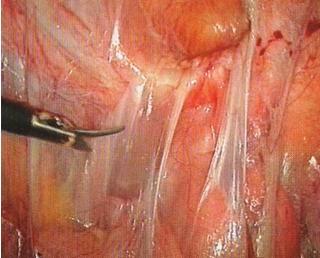
Спайками называют тяжи, образовывающиеся из частей соединительных тканей, вследствие чего происходит сращивание и смещение внутренних органов пациента. Основной причиной появления спаек в организме является повреждающий фактор. Из-за случайной механической травмы, инфекционного заболевания, наличия большого количества скопившихся сгустков крови или инородных тел, а также благодаря воздействию разнообразных химических веществ соединительная ткань начинает расти, приводя к образованию небольших отростков. У большинства пациентов (5-20%) спайки возникают вследствие ранее перенесенных операций. В этом случае болезнь может проявиться либо сразу после хирургического вмешательства, либо спустя несколько лет после него. Также существует отдельная категория пациентов, у которых заложена предрасположенность к возникновению спаек в виде избытка некоторых ферментов. Такие ферменты дают о себе знать в случаях получения даже самых небольших и несерьезных травм.
Специфика диагностики и лечебной терапии
Кишечная непроходимость подозревается на основании имеющейся клинической картины. Главным методом диагностического исследования считается рентген брюшной полости с помощью бария. Данное исследование помогает выявить растяжение кишечных петель. Для определения точного диагноза используют УЗИ, МРТ, КТ, лапароскопию.
Назначение терапевтических манипуляций производится лечащим врачом на основании следующих данных: тип и стадия патологии, период ее развития, сопутствующие патологии. Если стадия недуга ранняя, терапия начинается консервативными методами. Врачи нормализуют работу желудочно-кишечного тракта. Во многих случаях подобная терапия служит мерой предоперационной подготовки больного. Должна быть подобрана оптимальная продолжительность подобного лечения, чтобы вовремя выполнить операцию.
При обнаружении первичной симптоматики больным прописывают внутривенное питание, назначают мероприятия, помогающие улучшить кишечную перистальтику. Такие меры предупреждают интоксикацию, а также улучшают общее состояние больного.
Если признаки патологии проявляются на третий день после хирургического вмешательства, необходимо нейтрализовать паретическую часть непроходимости. Для этого в перидуральное пространство вводится Тримекаин. Параллельно данным действиям промывают желудок, ставят клизму, а также внутривенно вводят Прозерин, раствор Натрия Хлорида. Если отсутствует положительная динамика в течение шести часов, проводят лапаротомию.

В случае подозрения на странгуляционную форму спаечной непроходимости, разрешено придерживаться кратковременного консервативного лечения. После этого проводится операция и постоперационный уход за пациентом. Что касается поздней стадии заболевания, то в срочном порядке показано хирургическое вмешательство. При отсутствии должного лечения возникает риск .
Прежде чем приступить к оперативному вмешательству, важно правильно подготовить пациента. В первую очередь ставится сифонная клизма, тщательно промывается желудок, вводится Прозерин
Если через несколько часов боль утихает, а симптоматика угасает, назначается антиспаечная терапия и стационарное лечение. Если улучшение состояния не наблюдается, показана лапаротомия, чтобы разъединить спайки, установить анастомоз или произвести резекцию. Когда пациент доставлен в медицинское учреждение в тяжелом состоянии, ему прописывают интенсивную терапию, чтобы ликвидировать интоксикацию организма и провести операцию.
Спаечная непроходимость – опасное заболевание, требующее срочного лечения. При возникновении симптоматики необходимо срочно обратиться за врачебной помощью.
Почему возникают спайки кишок
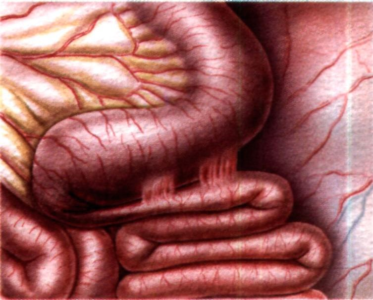
Процесс спайкообразования является ответом организма на травму поверхностного слоя брюшины. Это защитная реакция, цель которой — прекратить распространение воспаления в полости живота.
Выделяют 2 листка брюшины: висцеральный, покрывающий внутренние органы, и париетальный, выстилающий изнутри брюшную стенку. Между ними находится небольшое количество жидкости, которое препятствует их склеиванию.
Спайки могут образовываться между разными листками брюшины (париетальным и висцеральным) или между одноимёнными. Таким образом, склеиванию подвергаются петли кишечника между собой, другими органами (желчным пузырём, маткой, яичником и т. д.), брюшной стенкой.
Спайки (спаечная болезнь) – это соединительнотканные сращения между соседними органами или поверхностями
Чаще всего спаечный процесс обнаруживают в слепой кишке, которая может менять свою форму и положение.
Причины спаечной болезни: кесарево сечение, травмы, воспаление, врождённые пороки и другие
- хирургические операции. Чаще всего спайки формируются после вмешательств на органах нижнего этажа брюшной полости и малого таза: аппендэктомия, операции на толстом кишечнике, гинекологические операции (в т.ч. кесарево сечение);
- некоторые заболевания: воспалительные (пельвиоперитонит, аднексит, параметрит и пр.), инфекционные (туберкулёз, хламидиоз), эндометриоз;
- травмы живота;
- некоторые врождённые пороки развития: «тяжи Лейна» и «Мембраны Джексона». Первые представляют собой пленочные образования, идущие к малому тазу от сигмовидной кишки или дистальной части подвздошной кишки. «Мембранами Джексона» чаще всего охвачен правый отдел толстого кишечника.
Хирургические вмешательства — самая распространённая причина недуга. 2,3–9% пациентов страдают от спайкообразования по причине воспалительных заболеваний. Травмы и генетическая предрасположенность приводят к 1,9–4,7% случаев спаечной болезни.
 Операция — самая частая причина спаечной болезни
Операция — самая частая причина спаечной болезни
К повреждающим брюшину факторам относятся:
- механическая травма (применение сухих марлевых салфеток во время операции, воздействие хирургических инструментов);
- химический ожог из-за попадания в брюшную полость некоторых растворов (спирта, йода);
- термическое воздействие (остановка кровотечения методом диатермокоагуляции, применение лазера, электроножа);
- высыхание брюшины при контакте с воздухом во время операции.
Травматизация приводит к нарушению целостности брюшины и активирует процесс воспаления. На повреждённых участках выпадает фибрин. Он затрудняет естественное скольжение органов относительно друг друга, что приводит к их слипанию. Фибрин разрушается с помощью особого вещества — активного плазминогена. Воспаление, которое неизбежно сопровождает любые травмы брюшины, приводит к выработке воспалительных цитокинов. Последние угнетают активный плазминоген, препятствуя разрушению фибрина.
Кроме того, благоприятным условием для спайкообразования является нарушение моторики кишечника. Затяжной воспалительный процесс, который всегда присутствует после операции, особенно обширной, приводит к атонии (нарушению опорожнения кишечника). Кишки большую часть времени неподвижны, слипшиеся участки не размыкаются, что способствует их сращению.
Признаки неосложнённой спаечной болезни
Спайки могут не вызывать неприятных ощущений у пациента. В этом случае речь идёт о бессимптомной форме патологии.
К проявлениям спаечной болезни относятся:
- диспепсические симптомы, обусловленные нарушением работы кишечника: запоры, иногда жидкий стул, метеоризм, урчание в животе;
- болевой синдром. Неприятные ощущения возникают и усиливаются при физических нагрузках, погрешностях в диете. Боль различается по интенсивности, чаще носит характер спазма. Локализация её полностью зависит от расположения спаек.
 Болевой синдром — ведущий в клинике спаечной болезни
Болевой синдром — ведущий в клинике спаечной болезни
При неосложнённой форме живот мягкий. Болезненность может отмечаться в определённой зоне или усиливается при глубоком надавливании. Нередко наблюдается картина метеоризма (вздутие живота за счёт скопления кишечных газов).Выделяют несколько объективных признаков, возникновение которых объясняется натяжением спаек. Вот некоторые из них:
- симптом Карно. При разгибании туловища усиливается боль в эпигастрии;
- симптом Кноха. Если подложить валик под поясницу, боль в области послеоперационной раны усилится;
- симптом Блинова. При сгибании туловища возрастает интенсивность боли в области рубца;
- симптом Хунафина. Если попросить больного надуть живот, он отметит усиление боли.
Кишечная непроходимость при осложнённой форме болезни
Осложнённая форма спаечной болезни сопровождается нарушением продвижения кишечного содержимого. Непроходимость может быть частичной и полной, хронической и острой. Термин «хроническая кишечная непроходимость» употребляется применительно к спаечной болезни и характеризуется постепенным затруднением пассажа кишечного содержимого. Соответственно, симптомы, стремительно нарастающие при острой форме патологии, в этом случае развиваются медленно, в течение продолжительного промежутка времени.
Причины и факторы развития
Спаечная болезнь кишечника имеет несколько причин развития. Брюшина выполняет не только функцию обеспечения подвижности органов брюшной полости, но и задачу отграничения воспалённого участка. Организм сворачивает и ликвидирует любой патологический процесс, препятствуя распространению инфекционного агента на здоровые ткани.
Воспалительный процесс приводит к отложению на поверхности брюшины специфического вещества — фибрина. Впоследствии этот участок во множестве заселяют клетки, производящие соединительную ткань —фибробласты. Так формируются спайки.
Фибробласты продуцируют волокна спаек
Необходимо отметить, что способность организма реагировать таким способом на наличие патологического очага заложена на уровне генов, передающих информацию из поколения в поколение. Однако интенсивность данного процесса у каждого человека индивидуальна. Формирование спаек под влиянием наследственных причин может происходить с рождения (врождённая спаечная болезнь кишечника) или в течение жизни (приобретённая форма).
Кишечные спайки — следствие воспалительного процесса
Факторы, приводящие к образованию кишечных спаек, являются, по своей сути, причинами формирования воспалительных участков в ограниченном пространстве брюшной полости:
-
оперативное вмешательство на органах брюшной полости, неизбежно приводящее к заживлению тканей через развитие воспалительного процесса;
-
кесарево сечение как вмешательство с объёмным травмированием брюшины;
-
травмы органов брюшной полости, также приводящие к формированию очагов воспаления различной локализации;
-
острые и хронические заболевания органов брюшной полости, в основе которых лежит процесс воспаления.
Причины появления и лечение спаечной непроходимости кишечника
Причины, по которым могут образовываться спайки в кишечнике:
- Воспалительные заболевания желудочно-кишечного тракта. Обычно при течении воспалительного процесса возникает острая спаечная непроходимость.
- Хирургическое вмешательство в брюшную полость и кишечник. Это является основной причиной образования спаек в кишечнике, которые становятся преградой на пути переваренной пищи. Спайки в кишечнике могут заявить о себе как через некоторое время после операции, так и по истечении нескольких лет.
- Чрезмерная физическая нагрузка, особенно если напряжение идет на живот. Кишечная непроходимость из-за спаек может возникнуть при продолжительном подъеме вещей с высокой тяжестью.
- Травмирование брюшной полости по причине резкого или постепенно нарастающего давления извне.
Симптомы, которые вызывает спаечная непроходимость, практически одинаковые с признаками других видов кишечной непроходимости.
- Спаечная кишечная непроходимость характеризуется сильным болевым синдромом. Приступообразные боли локализуются именно в местах образования спаек и непроходимости. При инвагинации боль очень сильная, и человек может потерять сознание в период приступа. В редких случаях болевые ощущения могут быть противоположными. Человек ощущает несильную ноющую боль постоянного характера.
- У маленьких детей спайки провоцируют вздутие живота, нарушение сна и питания, снижение количества кала или полное отсутствие стула.
- При нарастании болевого синдрома у больного начинаются проблемы с общим самочувствием, нарушается сон, появляется слабость, отсутствие аппетита, тошнота и рвота, колики.
- При долгом развитии заболевания начинаются проблемы с дыхательной и сердечно-сосудистой системой.

2Диагностика и лечебные методы
Диагностика при лечении спаечной непроходимости кишечника играет важную роль. При устном опросе врач устанавливает место локализации боли. Оно и является местом образования спайки и непроходимости.
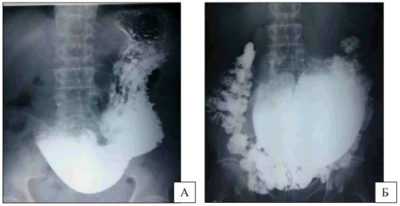
Для дополнительной диагностики больному делают УЗИ или рентгеноскопическое исследование с помощью введения солей бария.
Лечение спаечной непроходимости кишечника зависит от стадии и степени развития патологии. При легком развитии заболевания с образованием единичных небольших спаек больному показана специальная диета: из рациона полностью исключаются продукты, которые могут спровоцировать затвердевание каловых масс.
В большинстве случаев удаление спаек проводится с помощью хирургической операции.
При необходимости хирургического вмешательства удаление спаек может проходить тремя способами:
- открытая операция, при которой хирург делает разрез на брюшине и кишечнике большого размера;
- разрез небольшого размера, при котором врач делает удаление спайки с помощью специального видеозонда;
- удаления спаек с помощью небольшого прокола.
Последний способ является наиболее щадящим и подходит абсолютно всем. Его плюсы в том, что на теле не остается шрамов, исключается возможность возникновения осложнений и больной в короткие сроки возвращается к нормальной жизнедеятельности.
Опасность спаечной непроходимости кишечника в том, что болезнь может возвращаться через некоторое время. Поэтому после лечения и удаления спаек необходимо прибегнуть к обязательным мерам профилактики.
Необходимо ограничить возможность появления любых воспалительных заболеваний в полости кишечника. Поэтому перенесшему спаечную непроходимость запрещается питаться подозрительными продуктами, с истекшим сроком годности, скоропортящимися и т.д.
Рацион человека должен содержать продукты, которые легко перевариваются и перемещаются по кишечнику. Таким образом, под запрет подпадают продукты с высоким содержанием грубой неперевариваемой клетчатки: хлеб с отрубями, некоторые фрукты и овощи, особенно груши, капуста и т.д. В период восстановления после операции больному назначается ряд препаратов для стимулирования перистальтики кишечника. В некоторых случаях могут назначаться слабительные средства.
В период восстановления необходимо избегать любых физических нагрузок, а в дальнейшем значительно их ограничить. Спортом при спаечной болезни заниматься нельзя.
Что такое спайки кишечника
Внутренние органы человека окутывает тонкая пленка – брюшина. При нарушении целостности тканей в случае оперативного вмешательства, травмы или воспаления на ее поверхности образуется клейкое вещество, содержащее белок фибрин. Оно оказывает полезное действие – останавливает распространение воспалительного процесса, окутывая волокнами-полосками очаг поражения. При сильных повреждениях у этого процесса есть обратная сторона:
- происходит нарушение рассасывания соединительных тканей;
- начинается уплотнение фибриновых волокон с образованием спаек (тяжей).
Прогрессирование этих процессов имеет тяжелые последствия для организма. При распространении спаек в брюшной полости могут возникнуть такие патологии:
- ограничивается подвижность внутренних органов;
- происходит деформация, сдавливание кишечника;
- пережимаются кровеносные сосуды, вызывая некроз тканей;
- сужается просвет кишечника, провоцируя его непроходимость;
- пленочные структуры затрагивают другие абдоминальные (находящиеся в животе) органы – желчный, мочевой пузырь, печень.
Тяжи, состоящие из соединительной ткани, могут появляться между петлями кишечника, отдельными его частями, прикрепляться к брюшной стенке. Нередко они сращивают кишечник с маткой, яичниками, фаллопиевыми трубами, что приводит к нарушению репродуктивных функций, бесплодию. По международной классификации болезней МКБ-10 этим патологиям присвоены такие коды:
- К 56.5 Кишечные сращения (спайки) с непроходимостью.
- К 66.0 Брюшинные спайки.
Спаечные процессы могут возникать в результате генетической предрасположенности – человеку по наследству передается склонность к усиленной выработке фибрина. Нередко провоцирующими факторами разрастания соединительных тканей становятся хирургические вмешательства. Во время операции происходят процессы, увеличивающие вероятность образования тяжей:
- нарушается целостность тканей;
- происходит потеря влаги слизистыми оболочками;
- на внутренней поверхности брюшной полости остается кровь;
- возникают контакты тканей с инструментами, шовными материалами.
Частыми причинами возникновения спаечной болезни становятся травмы, раны живота, внутренних органов. Появление тяжей из соединительной ткани может появиться как результат инфекционных или воспалительных процессов, которые развиваются в брюшной полости и малом тазу:
- разлитого перитонита;
- перфорации язвы желудка, двенадцатиперстной кишки;
- острого аппендицита;
- воспаления придатков.
Поводом для появления спаечного процесса у женщин может стать кесарево сечение. Развитие хронических процессов разрастания соединительных тканей нередко происходит в результате таких причин:
- длительного воспаления брыжеечной части тонкого кишечника, сигмовидной, слепой кишки;
- лечения злокачественных новообразований в брюшной полости методом лучевой терапии;
- гинекологических инфекционных заболеваний;
- врожденных патологий органов у детей.
В результате спаечных процессов происходит раздражение нервных окончаний, что вызывает болевой синдром. Его локализация зависит от места расположения фиброзных соединительных тканей – в малом тазу или брюшной полости. Боль может усиливаться при физической нагрузке, резких поворотах тела, после еды, проявляться в боку, как при остром аппендиците. По своему характеру она нередко бывает:
- приступообразной;
- тянущей;
- острой;
- ноющей;
- спазматической;
- периодической;
- продолжительной.
Спаечная болезнь иногда проявляется диспепсическим синдромом – возникает вздутие, тошнота, чувство переполнения, тяжести в животе. К симптомам, которые сопровождают развитие спаечного процесса в брюшной полости, относятся:
- хроническая слабость;
- перепады давления;
- общее недомогание;
- нарушение перистальтики кишечника;
- проблемы дефекации – длительные запоры;
- ощущение распирания;
- рвота после еды;
- урчание в животе;
- снижение массы тела.