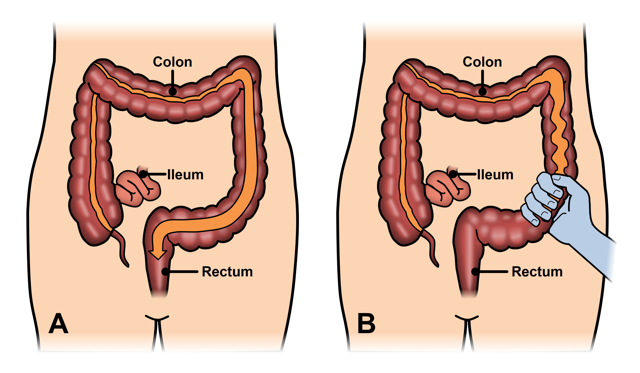
Непроходимость кишечника у пожилых людей, что делать?
Содержание:
- Причины непроходимости кишечника
- Возможные осложнения
- Понятие оперативного вмешательства
- Причины непроходимости и ее диагностика
- Диагностика
- Симптомы и стадии непроходимости кишечника у пожилых людей
- Характеристика заболевания
- Операция
- Диагностика
- Виды и стадии заболевания
- Лечение непроходимости кишечника у пожилых людей
Причины непроходимости кишечника
У пожилых людей прогрессируют негативные процессы, приводящие к старению организма. Теряют тонус сосуды, повышается давление, появляются позвоночные грыжи. В этом возрасте обостряются болезни желудочно-кишечного тракта. Все это способствует развитию непроходимости. Но основными триггерами считаются оперативные вмешательства – именно после них чаще всего образуются спайки. К другим факторам риска относятся:
- возрастные изменения психики;
- несбалансированное питание;
- долгий постельный режим;
- камни в желчном пузыре и почках;
- опухоли в малом тазу;
- пищевые токсикоинфекции;
- повышение внутрибрюшного давления;
- глистные инвазии;
- нарушения мозгового кровообращения, инфаркты.
Насторожить пожилого человека должны длительные запоры. Затвердевшие фекалии образуют каловые пробки, перекрывающие просвет кишечника.
https://youtube.com/watch?v=G8mQygNE2QY
К задержке проходимости приводят:
- спазмирование в постоперационном периоде;
- проход камня по желчевыводящим путям;
- гематомы живота после травмирования;
- послеоперационные рубцы, спайки, опухоли;
- глистная инвазия;
- формирование кишечной складки;
- паховая, пупочная грыжа;
- врождённые аномалии кишечного пути.
Непроходимость кишечника по механическим причинам может развиться при возникновении препятствия по пути прохождении каловых масс. Нередко обтурация вызывается желчными камнями, скоплением гельминтов, инородными телами, опухолями внутри просвета кишечника, каловыми камнями.
Нередко пожилой человек страдает тромбозом брыжеечных сосудов. В этой ситуации кишечная непроходимость способна появиться при эмболии артерий и вен. Кроме прочего, компрессия этих сосудов бывает при защемлении грыжи, завертывании и перехлесте между собой изгибов кишечника. Такими патологиями также может страдать пожилой пациент.
Причины непроходимости имеют разную природу. Для выяснения конкретной причины заболевания проводится экстренное исследование кишечника и его моторики.
К нарушениям перистальтики могут привести:
- Спазм участка кишки вследствие недавней операции;
- Прохождение камня по мочевыводящим путям;
- Травмы позвоночника и брюшной области;
- Тромбозы артерий и сосудов кишечника;
- Пищевое отравление;
- Парез вследствие диабета или перитонита;
- Рубцы, опухоли, желчные камни;
- Глисты;
- Непереваренные комки пищи;
- Инородные тела, попавшие в кишечник с пищей;
- Сдавливание кишки снаружи грыжей, спайкой;
- Заворот кишок;
- Образование кишечной складки;
- Врожденные пороки развития.
Для удобства первичного диагностирования их разделяют на группы:
Список большой, к нему относятся все заболевания провоцирующие изменение поверхности кишечной трубки, в связи с чем появляется внутренняя обструкция.
В нее входят такие заболевания, как:
- туберкулез кишечника;
- опухоль;
- заболевание Крона;
- аскаридоз.
Заболевания второй группы способны вызвать плохое прохождение крови в тканях кишечника.
К этой группе можно отнести, например:
- заворот кишечника;
- грыжа кишечника (внутренняя, внешняя);
- попадание одной части кишечника в другую (инвагинация).
В третью группу входят болезни вызывающие нарушение состояния нервов в тканях кишечника.
К ним относятся:
- инсульт;
- травма;
- гиперокалеия.
К четвертой группе относятся патологии вызванные воздействием снаружи на кишечник, в связи, с чем происходит его передавливание.
Например:
- киста;
- опухоль.
В список причин появления кишечной непроходимости можно внести 10 наиболее часто встречающихся заболеваний:
- опухоли кишечника;
- заболевания брюшной полости;
- гипокалиемия;
- инсульт;
- хирургические операции в районе живота;
- каловые и желчные камни;
- появление грыж (внешних, внутренних);
- не стандартное развитие кишечника;
- заболевания брыжейки;
- образование кист в кишечнике и рядом с ним.
Возможные осложнения
Следующее за этим заражение крови грозит смертельным исходом, из-за этого помощь пожилому больному следует оказывать как можно раньше.
Прогноз зависит от начала лечебных мероприятий и полноты мероприятий. Неблагополучный исход способен наступить при поздней диагностике у пожилых и ослабленных людей, при раковых опухолях, которые не оперируется. При спаечных процессах брюшной полости часто случается рецидив непроходимости.
Исход после операции напрямую зависит от состояния пациента при его поступлении. В случае если пациент поступил в тяжелом состоянии с явно выраженной интоксикацией организма, риск летального исхода возрастает до 40%, это связано с обильной интоксикацией всех органов.
Остальные 60% получают высокие риски развития послеоперационных осложнений, таких как:
- перитонит;
- гноение раны;
- абсцесс.
А также в редких случаях возможно развитие у всех прооперированных пациентов, таких осложнений, как:
- кровотечение;
- распространение спаечной болезни;
- появление свищей;
- надрывы швов.
https://www.youtube.com/watch?v=g-60J7QgYVM
Перспектива полного выздоровления зависит от правильной постановки диагноза и своевременного адекватного лечения. Неблагоприятный исход возможен при позднем обнаружении патологии, наличии злокачественных опухолей и серьезных сопутствующих заболеваний
Для предотвращения осложнений важно соблюдать все предписания врачей в послеоперационный период

Для профилактики нужно вовремя проходить скрининговые обследования в целях раннего обнаружения опухолей и спаечной болезни. Необходимо избегать травм живота, правильно питаться, не допускать задержек дефекации, устранять глистные инвазии.
При любых болях в брюшной области, стойких запорах, усиленном газообразовании, признаках интоксикации и пищевых отравлениях – следует немедленно обратиться к врачу. До осмотра доктором категорически запрещается принимать обезболивающие, слабительные и противорвотные препараты, делать клизмы, прикладывать к животу грелку. Не отказывайтесь от госпитализации – вовремя оказанная медицинская помощь может спасти жизнь.
В первую очередь, следует немедленно обращаться к врачу, так как при непроходимости роль играет каждый час. Чем быстрее будет оказана помощь, тем ниже вероятность осложнений.
Непроходимость вызывает некроз (омертвление) стенок кишечника. Из-за этого в стенках образуются отверстия, способствующие проникновению содержимого кишечника в брюшную полость и ее воспалению – перитониту.
Дальнейшее заражение крови угрожает летальным исходом, потому помощь должна быть оказана как можно раньше – при своевременной помощи непроходимость не является опасным заболеванием с далеко идущими последствиями.
Понятие оперативного вмешательства

Операция с непроходимостью кишечника часто является единственным способом устранить данную проблему. После того как была выполнена лапаротомия, осуществляется ревизия полости живота. Перед процедурой рекомендуется проводить блокаду толстой кишки и брыжейки новокаином. Сначала осматривается дуоденоеюнальный переход с постепенным приближением к илеоцекальному углу. Хирург ориентируется по кишечным петлям, располагающимся немного выше места с препятствием. В ходе ревизии органов определяют их уровень жизнеспособности и этиологический характер непроходимости.
Непроходимость кишечника у взрослых, детей и пожилых людей приводит к утрате трудоспособности органами. Определяют показатель жизнеспособности кишки после того, как ее вымочат в жидкости натрий хлоридного раствора изотонического типа и введут внутрь тканей брыжейки 20-40 мл теплого новокаинового раствора (0.25 %)
Обращают внимание на серозный цвет оболочки, который должен быть блестящим и розоватым, на сохранение перистальтических способностей определенного фрагмента кишки и на пульсацию сосудов брыжейки
«Что делать с непроходимостью кишечника у пожилых людей?» — часто встречаемый вопрос в интернете. В случае оперативного вмешательства врачи стараются восстановить пассаж по кишечнику, рассечь спайки, расплавить затворы, провести дезинвагинацию и удалить опухоли. Данная проблема в кишечном тракте, особенно у субъектов преклонного возраста, может вызвать различные осложнения, включая смерть. Потому при обнаружении подозрений на кишечную непроходимость, рекомендуется обратиться к специалистам немедленно.
Радикальность операции определяется выраженностью интоксикации у больного. В ходе оперативного вмешательства может применяться резекция кишки с эксплуатацией универсальных принципов (например, использование анастомоза «бок в бок»). Если существует риск развития несостоятельности у наложенного шва анастомозом, то могут также применять операционную процедуру типа Майдля. Нередко при устранении кишечной непроходимости прибегают к обструктивной резекции, в ходе которой сигмовидную кишку наглухо зашивают и помещают в полости живота.
Часто при обнаружении симптомов кишечной непроходимости лечение может включать в себя декомпрессию желудочно тракта и применение эластических зондов. Декомпрессия необходима для уменьшения интоксикации, стимуляции моторики тканей кишечника, предупреждения развития несостоятельности у анастомоза. Она обуславливает каркасную функцию. Чаще применяют назогастральную декомпрессию, чем ретроградную. Также после оперативного вмешательства проводят санитарные меры (например, промывку) и дренирование полости живота.
Причины непроходимости и ее диагностика
Поскольку непроходимость – это очень серьезное нарушение работы и двигательных функции кишечника, симптомы у нее меняются в зависимости от того, насколько человек затягивает с обращением к врачу.
Рекомендуется обращаться в больницу, имея первые симптомы, т. е. когда непроходимость дает о себе знать менее чем двенадцать часов – тогда можно быстро провести лечение и операцию без особых потерь для пациента.
Если же немного затянуть с обращением в больницу, то могут быть серьезные осложнения, а операция может пройти менее успешно, особенно для пожилых людей. В особо тяжелых случаях возможен даже летальный исход.
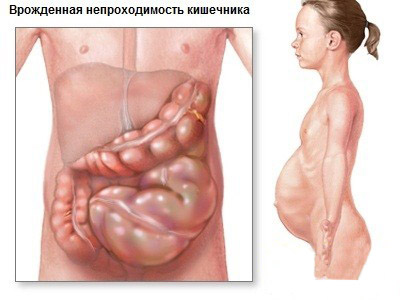
Когда прошло менее двенадцати часов с момента образования непроходимости, человек испытывает боли с перерывом в несколько минут.
Боль носит разный характер – то более слабая, а то совсем невыносимая. У пожилых людей особенно сильная боль может даже вызвать болевой шок.
Тошнота и рвота проявляются очень мало, иногда эти симптомы не выражены вообще.
Следующий этап – это когда с момента образования непроходимости кишечника прошло более двенадцати часов. Появляются симптомы, такие как: вздутие живота, рвота. Боли становятся постоянными.
Последний этап – когда с момента образования непроходимости прошло более суток. У человека не происходит выделения мочи.
На фоне всего этого активно начинают отходить газы. Теперь состояние пациента ухудшается намного быстрее, вскоре может стать критическим. Если вовремя не провести лечение, то неизбежно наступит летальный исход.
Если пациент вовремя обратился в больницу, то тогда врач может провести ряд процедур, чтобы поставить диагноз и назначить соответствующее лечение.
Виды обследования:
- колоноскопия;
- рентген (иногда следует делать с применением различных веществ, позволяющих лучше рассмотреть проблему);
- УЗИ;
- томография с помощью компьютера;
- общий и биохимический анализы крови.
Диагностика
При прощупывании живота пациентов с непроходимостью кишечника, заметна ригидность (повышенный тонус) брюшной стенки. При прослушивании кишечника отмечается усиление перистальтики кишечника, звук плеска.

Аппаратные исследования:
- Обзорная Rg-графия – определяет признак перистости кишечника, кишечные арки, куполообразные просветления.
- Обследование ЖКТ с контрастом – используются при затруднении диагностики.
- Колоноскопия – делается для осмотра дистальных отделов толстого кишечника.
- УЗИ органов брюшной полости – обнаруживает опухоли и инфильтраты.
При пальцевом обследовании ректального отдела обнаруживается отсутствие кала и растянутость прямой кишки, зияние ануса. Если непроходимость кишечника образовалась в тонком отделе, стул может быть из нижележащих отделов после клизмы.
При первичном осмотре больного врач обращает внимание на тимпанический (металлический, похожий на барабанный) звук при перкуссии (простукивании) живота. Слышна кишечная перистальтика в начальной фазе заболевания, далее – она слабеет
На ощупь определяется асимметричное вздутие в брюшной области. Проводятся инструментальные исследования:
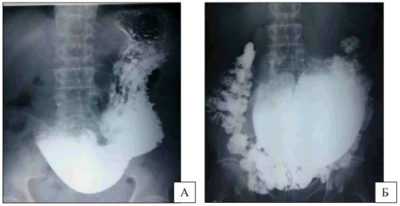
- Обзорная рентгенография. На снимках видны расширенные петли кишечника с наличием свободных газов и жидкости – характерный признак непроходимости. Проводится без подготовки, по экстренным показаниям.
- Колоноскопия. Обычно назначается при хроническом течении заболевания. С помощью гибкого зонда, передающего изображение на монитор, врач осматривает стенки толстого кишечника и выявляет причину патологии.
- Ультразвуковое исследование применяется как вспомогательный метод. Позволяет выявить опухоли и инфильтрационные структуры.
- Ирригоскопия. Это рентгеновское исследование с применением контраста. С его помощью можно с большой достоверность определить аномалии кишечника.
Илеус дифференцируют с острым аппендицитом, панкреатитом, болезнями желчных протоков, прободной язвой желудка, почечной коликой.
Данные, полученные при прощупывании брюшной области и собеседовании с пациентом, часто бывают недостаточными для установления точного диагноза. Дополнительно проводятся следующие исследования:
- Общий анализ крови;
- Биохимическое исследование крови;
- Рентген области кишечника;
- Колоноскопия при подозрении на патологию толстого кишечника;
- УЗИ органов брюшной полости;
- Компьютерная томография;
- Лапароскопия.
https://youtube.com/watch?v=JUPGlHVoIG8
При поступлении пациента в больницу с подозрением на непроходимость, первичное обследование и диагностирование осуществляет хирург. Он принимает решение, операционный это случай или нет.
1. Сбор информации о пациенте (анамнез).
2. Первичный осмотр.
В него входит зрительный осмотр и осмотр живота:
- Прощупывание живота пальцами (пальпация) — врач обследует живот и находит точное место источника боли.
- Постукивание по животу (перкуссия) — благодаря постукиванию по животу, врач по звукам определяет для себя нужную информацию.
- Прослушивание живота (аускультация) — определяются шумы в животе пациента.
3. Проверяется температура, давление, пульс пациента, обследуется полость рта.
4. После проведенных процедур хирург назначает обследование рентгеном с помощью одного или нескольких способов:
- Рентгенография проводится стоя, без дополнительной подготовки. В тяжёлых случаях процедура проходит лежа на левом боку.
- Проба Шварца — выпивается полстакана контрастной жидкости (100 мл), после чего проводиться рентген. Он детальнее показывает, где находится затор в кишечнике.
- Зондовая энтерография — контрастная жидкость поступает в двенадцатиперстную кишку благодаря поставленному катетеру.
5. Исследование на аппарате УЗИ. Позволяет в реальном времени посмотреть состояние брюшной полости.
6. Сбор крови на анализы. Обследуется на общие показатели и биохимические, для обследования требуется венозная кровь.
Симптомы и стадии непроходимости кишечника у пожилых людей
Данное заболевание, ввиду большого количества симптомов, зачастую остается без внимания пациентов. Появление симптомов непроходимости кишечника, как правило, можно спутать с расстройствами желудка, отравлениями, запорами. Между тем, у непроходимости кишечника имеется ряд особенностей, по которым его можно диагностировать без специализированного медицинского оборудования. К основным симптомам непроходимости кишечника на начальных этапах относят:
- Полное отсутствие аппетита у пожилого человека, отвращение ко всем видам пищи, рвотный рефлекс при приеме пищи;
- Чередование запоров и диареи;
- Область живота становится твердой, наблюдается вздутие, зачастую ассиметричной формы, больной страдает метеоризмом;
- Сильные боли и спазмы в брюшной области. Такие ощущения могут длиться от 10 минут до нескольких часов;
- Зачастую наблюдается затруднение вывода каловых масс, несмотря на острое желание испражнения.
При наличии любого из перечисленных симптомов, либо их комплекса, необходимо обратиться в медицинское учреждение для диагностики заболевания и определения стадии недуга. Диагностика, как правило, проводится путем рентгеновского обследования брюшной полости и сдачи анализов. Основным определяющим фактором наличия непроходимости кишечника, который можно выявить посредством анализа крови, является проба Шварца. Данный анализ определяет наличие заболевания практически со стопроцентной вероятностью. Среди других методов определения наличия заболевания выделяют УЗИ, анализ уровня эритроцитов в крови, колоноскопию и анализ свертываемости крови. Анализ последнего показателя можно провести и в домашних условиях, наблюдая за скоростью заживления мелких ран у пациента.
После установления наличия заболевания у пожилого пациента, необходимо определить его стадию. От правильности лечения стадии заболевания будет напрямую зависеть дальнейшее течение заболевания и его последствия. Непроходимость кишечника может иметь три стадии, каждая следующая из которых дополняет предыдущую и является крайне опасной для здоровья и жизни пожилого пациента:
Начальная фаза заболевания. Включает в себя все перечисленные выше симптомы, может дополняться постоянным дискомфортом в брюшной полости;
Фаза начала интоксикации организма. Сопровождается сильным повышением температуры тела человека, постоянной тошнотой и рвотой, отсутствием стула. Косвенными факторами фазы интоксикации могут стать повышенное и холодное потоотделение, общая слабость, отсутствие в организме сил для самостоятельного передвижения;
Фаза перитонита. Является самым опасным этапом заболевания. В зависимости от причин появления, требует немедленной госпитализации и лечения, а также, если есть необходимость, хирургического вмешательства
Важно помнить, что вероятность летального исхода при наступлении фазы перитонита может составлять до 90%, в зависимости от запущенности заболевания.
Лечение любой их стадий непроходимости кишечника невозможно в домашних условиях. При выявлении наличия таких изменений в организме, необходима срочная госпитализация и помещение больного на стационарное лечение.
Характеристика заболевания
По типологии локализации и проявлению формы кишечной непроходимости различаются:
- механическая;
- динамическая;
- сосудистая.
Непроходимость подразделяется на несколько типов.
Механическая форма кишечной непроходимости возникает в результате закупорки кишечника посторонними предметами. Это могут быть крупные частицы непереваренной пищи, инородный предмет, каким-либо образом попавший в кишечник, инвагинация (кишечный заворот), спайками вследствие спаечной болезни, сужение кишечного просвета (стеноз) вследствие опухоли (новообразования), полипоза, либо внешнего воздействия. Давление на кишечник могут оказывать увеличенные внутренние органы (например, аденома предстательной железы), грыжа позвоночного столба.
Динамическая (функциональная) дисфункция имеет две формы проявления — спастическую и паралитическую, обладающие каждая своим характером и причинами возникновения:
- Спастические проявления (повышение тонуса и перистальтики кишечника) сигнализируют о себе коликами кишечными и болезненными спазмами внутренних органов брюшной полости. Причины возникновения патологии — конкременты в желчном пузыре, пневмония, перелом или ушиб ребер;
- Дисфункции паралитического характера (сниженный тонус) — возникают вследствие сбоя в обмене веществ, внутренних воспалений в результате воздействия токсинов (внутренних или внешних).
Сосудистая форма проявления непроходимости ЖКТ может возникнуть при инфаркте вследствие нарушения кровообращения.
Застой крови или каловых масс возникает на уровне как толстого, так и тонкого кишечника. Она имеет острую (полная непроходимость) и неострую (частичная проходимость) формы проявления.
Различают острые (осложненные) и неострые (неосложненные) формы течения недуга:
- Для острой (осложненной) формы непроходимости характерно критическое нарушение кровообращения (вплоть до некротических патологий тканей — тромбозов кишечных стенок, внутренних кровотечений), возникших по причине долговременного давления инородного предмета либо каловой пробки.
- Неострая (неосложненная) непроходимость чаще протекает бессимптомно или частично без проявлений. Так, например, боли могут чувствоваться лишь в месте закупорки либо в области нахождения инородного образования. Практически бессимптомно, не вызывая рвотных позывов, ведет себя удаленная от желудка локализация непроходимости. При некрозе толстого кишечника, возникшего в результате закупорки, болей может не быть совершенно, или они незначительны.
Операция
После установки непроходимости врач, скорее всего, потребует операционного вмешательства. По статистике, всего 5% случаев обходятся без хирургической помощи. Все подкреплено терминальной (предсмертное состояние) стадией развития недуга или, наоборот, начальными симптомами, а также постановкой диагноза после обследования и вскрытия.
Обязательно перед проведением операции применяется анестезия. Причем врач выбирает метод, который лучше всего подойдет для благоприятного исхода мероприятия. Наркоз делится на несколько видов:
- Местный или общий;
- Спинномозговой.
У каждого есть свои плюсы и минусы. Специалист выбирает способ индивидуально для конкретного случая, исходя из состояния пациента.
Диагностика
Кишечная непроходимость не проявляется резким ухудшением состояния. Зачастую этому предшествует дисфункция кишечника в виде запоров, вздутия и урчания в животе. Симптоматика постепенно нарастает, присоединяется тошнота, рвота и болевой синдром.
Болевые ощущения имеют спастический характер. Чем выше обтурация (закупорка), тем быстрее начнется рвота. При поражении толстой кишки, возможна только тошнота и позднее появление рвоты. Она вначале состоит из желудочного содержимого, однако в дальнейшем приобретает желто-зеленый оттенок с каловым запахом.
Также, беспокоит вздутие и урчание. По мере нарастания интоксикационного синдрома, снижается давление и учащается пульс.
Из инструментальных методик используется рентгенография с барием, УЗИ брюшной полости, колоноскопия и лапароскопия. С помощью томографии оценивается распространенность ракового процесса и определяется объем хирургического вмешательства.
Виды и стадии заболевания
Непроходимость кишечника может быть двух видов:
- Механическая, возникающая по причине наличия какого-либо препятствия в кишечнике, например, опухолей, как доброкачественного, так и злокачественного типа или спаек. На самом деле спаечная болезнь, представляющая собой достаточно опасное состояние, требующее срочной помощи, возникает у большинства людей, которые перенесли какую-либо полостную операцию. Так же к механическому повреждению кишечника относится и его ущемление позвоночной грыжей или сдавление внутренними органами при увеличении их размеров, а также при образовании в них опухолей. У мужчин кишечник достаточно часто сдавливается в нижнем сегменте при наличии аденомы простаты. В большинстве случаев имеющаяся опухоль обнаруживается далеко ни сразу, а лишь тогда, когда происходит сдавление кишечника и перекрывание его просвета и возникает непроходимость, с которой пациент и обращается к доктору. Иногда причиной непроходимости этой категории становится и проникновение в систему пищеварения какого-либо инородного предмета.
- Динамическая. Этот вид непроходимости в большинстве случаев встречается именно у людей пожилого возраста, при этом состояние может быть спастическим или паралитическим. Непроходимость спастического характера обычно возникает по причине слишком высокого тонуса кишечника, в то время, как непроходимость паралитического типа возникает из-за снижение тонуса мускулатуры кишечника и нарушения его перистальтики.
Непроходимость кишечника может иметь хроническую или острую форму, при этом для жизни человека наиболее опасной является именно острая форма нарушения, поскольку в этом случае может возникнуть множество осложнений.
Кроме этого, различие непроходимости у пожилых людей проводится и по уровню, в частности, нарушение низкого уровня предполагает непроходимость толстого отдела кишечника, а нарушение высокого уровня – непроходимость его тонкой части.
Стадии заболевания:
- При первой стадии человек испытывает достаточно сильные боли, локализующиеся в месте непроходимости, но постепенно, распространяющиеся по всей области живота. При этом все пациенты отмечают практически непрекращающееся ощущение бурления в живота, продолжающееся около 15-и часов. Как правило, после этого болезнь переходит в следующую стадию.
- Интоксикация представляет вторую стадию заболевания, при этом пациенты отмечают не проходящие сильные боли в области живота, кровавый понос при том, что каловые массы отходят с большим трудом, как и газы, часто возникает рвота. Также наблюдается и вздутие живота, которое происходит ассиметрично, при этом больной быстро покрывается потом и начинает терять силы. Как правило, эта фаза длится около 2 – 3 дней, после чего заболевание переходит в следующую (финальную) стадию.
- Финальной стадией заболевания является перитонит.
Симптоматика непроходимости у пожилых людей достаточно разнообразна и во многом совпадает с различными заболеваниями системы пищеварения, поэтому состояние нередко путают с другими недугами.
К основным симптомам кишечной непроходимости у пожилых можно отнести:
- Наличие интенсивных и сильно выраженных болей, имеющих схваткообразный характер, возникающих в области пупка или «под ложечкой». Болевой приступ в большинстве случаев длится около 15-и минут, но бывают случаи, когда боль продолжается более длительное время.
- Состояние запора чередуется с выраженной диареей, что происходит без каких-либо явных причин.
- Живот больного сильно вздувается, выглядит ассиметрично, при пальпации наблюдается напряжение.
- Сильный метеоризм.
- Значительное затруднение выведения скопившихся газов и каловых масс.
- У пациента появляется отвращение практически ко всем продуктам и полностью пропадает аппетит.
- Появляется постоянная тошнота, а во многих случаях и рвота, которая может быть многократной и неукротимой.
При наличии вышеуказанных симптомов не следует сразу ставить диагноз непроходимости кишечника у пожилых людей, необходимо провести соответствующую диагностику, чтобы лечение не стало напрасным и не нанесло еще больше вреда.
Лечение непроходимости кишечника у пожилых людей
Лечебный процесс начинается после полного обследования. Если патология подтверждается, то подбирается более подходящая тактика.
Оперативное вмешательство
Чтобы устранить недуг такого типа, проводится операция при непроходимости кишечника. Процедура выполняется в тех случаях. Когда у больного наблюдаются осложнения в виде:
- опухолевидных образований;
- перекрытия просвета кишечного тракта желчными камнями;
- перекручивания петель в толстом или тонком кишечнике;
- инвагинаций;
- сильного обезвоживания организма;
- интоксикации организма продуктами обменных процессов;
- возникновения тошноты и рвоты;
- нарушение питания органов и тканевых структур;
- активизации процессов гниения и размножения патогенных микроорганизмов;
- омертвления участка органа.
Если данное заболевание ведет к частичному нарушению двигательной активности и нервной регуляции, то проводится лекарственная терапия.
Если диагностировалась полная непроходимость кишечника, операция проводится после тщательной подготовки пациента. Она заключается:
- в соблюдении специальной диеты;
- в приеме слабительных средств для полной очистки кишечного канала;
- в выполнении очистительных клизм;
- в применении лекарств для уменьшения спазмов;
- внутривенное введение растворов для нормализации уровня электролитов и количества жидкости;
- консультация у узких специалистов.
Во время хирургии врач планирует доступ к пораженной области. Когда проведена операция, кишечная непроходимость частично устраняется.
Послеоперационный этап
После операции по устранению обструкции пациенту нужно соблюдать строгую диету. Она подразумевает предотвращение запоров и улучшение моторной функции.
Также следует придерживаться особой лечебной тактики, которая подразумевает:
- контролирование и восстановление нормального функционирования дыхательной и сердечно-сосудистой системы;
- применение обезболивающих средств;
- промывание в желудке и кишечнике от остатков пищи и каловых масс;
- восстановление нормальной перистальтики;
- обрабатывание поверхности раны после операции;
- наложение колостомы.
Каждый день производится промывка желудка при помощи зонда. Возможно постоянное отсасывание содержимого кишечного канала. Хороший эффект показывает зонд, который введен во время операции через носовые ходы в кишечник. Такой процесс дает возможность удалить содержимое из органа и убрать газы. На пятые сутки его удаляют.
Для активизирования перистальтики кишечника в небольшом количестве вводится 40 миллилитров гипертонического раствора и ингибиторы холинэстеразы.
Когда работа пищеварительного тракта полностью восстановлена, разрешается употребление пищи. Сначала даются жидкие супы. Потом вводятся каши на воде. Овощные, фруктовые и мясные блюда перерабатываются через блендер.
Соблюдение диеты
Чтобы лечение прошло успешно, должна соблюдаться диета. Главной целью является предупреждение развития неприятных симптомов в виде болей, газообразования и нарушения стула.
В рацион должны входить овощные и фруктовые культуры, овсяная и пшеничная каша, хлеб, кисломолочная продукция, нежирное мясо.
Стоит следить за питьевым режимом. В сутки нужно принимать от одного до двух литров жидкости.
https://youtube.com/watch?v=JUPGlHVoIG8