Врожденная кишечная непроходимость
Содержание:
- Врожденная высокая кишечная непроходимость у новорожденных
- Этиология и патогенез
- Диагностика
- Описание патологии
- Патогенез
- Лечение
- Способы лечения
- Классификация непроходимости кишечника
- Классификация
- Непроходимость кишечника у новорожденных, причины – врожденные аномалии
- Симптоматические проявления
- Клиническая характеристика заболевания
- Лечение мекониевого илеуса
Врожденная высокая кишечная непроходимость у новорожденных
Диагностические критерии
Пренатальная диагностика:Пренатальная диагностика ВКН строится на выявлении полигидроамниона и симптома двойного пузыря, соответствующие расширенному желудку и ДПК.
Физикальное обследование: наиболее ранним и постоянным симптомом является рвота. При непроходимости ДПК выше большого сосочка рвота возникает вскоре после рождения, количество рвотных масс большое, в них нет примеси желчи. У детей с высокой кишечной непроходимостью, как правило, бывает отхождение мекония. Если непроходимость расположена выше большого сосочка ДПК, то количество и цвет меконияобычные, отхождение его наблюдается с задержкой до 3-4-х дней. Характерна прогрессивная потеря массы тела. Со вторых суток отчетливо выражены явления обезвоживания. Живот вздут, увеличен в верхних отделах, за счет растянутого желудка и двенадцатиперстной кишки. В первые дни можно видеть волны перистальтики. После обильной рвоты вздутие в надчревной области уменьшается. Отмечается некоторое западение нижних отделов живота.
В биохимическом анализе крови – характерна гипохлоремия, изменяется соотношение и уменьшается количество ионов К и Na.
В ОАК – на фоне эксикоза отмечается повышение гематокрита, содержания эритроцитов и лейкоцитов.
Инструментальные исследования :
Обзорная рентгенография брюшной полости в передне-задней и боковой проекциях при вертикальном положении ребенка – при атрезии ДПК видны два газовых пузыря с горизонтальными уровнями жидкости, что соответствует растянутому желудку и двенадцатиперстной кишке. В нижележащих отделах брюшной полости газ полностью отсутствует. При неясной рентгенологической картине необходимо проведение рентгенконтрастного исследования.
До проведения обзорной рентгенографии у детей с подозрением на ВКН не следует зондировать желудок и делать клизму, так как это может снизить информативность рентгенологической картины!
ФГДС в некоторых случаях позволяет определить причину и уровень непроходимости
Показания для консультации специалистов:
Генетика – наличие врожденного порока развития,
Кардиолога – исключение сопутствующей патологии со стороны сердечно-сосудистой системы,
Невролога – наличие асфиксии (по показаниям).
Информация
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Ерекешов А. А. — главный внештатный неонатальный хирург МЗ РК, врач высшей категории, к. м.н. доцент кафедры детской хирургии АО МУА ;
2) Біләл Р. Ә.- к. м.н. детский хирург АО ННЦМД ; врач высшей категорий;
3) Сазонов В. Г. – врач-реаниматолог ОДАРИТ АО ННЦМД.
Указание на отсутствие конфликта интересов. отсутствует.
Лозовой В. М.- детский хирург, врач высшей категорий, д. м.н. профессор, заведующий кафедрой детской хирургии МУ Астана
Майлыбаев Б. М.- детский хирург, врач высшей категорий, д. м.н. профессор
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 3 года, либо при поступлении новых данных, связанных с применением данного протокола.
Под непроходимостью кишечника у новорожденных следует понимать нарушение продвижения пищевых масс по определенному участку пищеварительного канала вследствие врожденных или приобретенных причин.
У новорожденных в первую очередь следует рассматривать варианты врожденной непроходимости, так как приобретенная развивается вследствие серьезной патологии брюшной полости (спаечная болезнь, инвагинация) и в большей степени актуальна для детей более старшего возраста.
Этиология и патогенез
Прежде чем узнать, как лечить непроходимость кишечника, следует разобраться с причинами ее возникновения и клинической картиной.
Спастическая форма заболевания появляется по причине рефлекторного спазма кишечника, спровоцированного болевыми, механическими раздражителями:
- глисты, наличие инородного тела в кишечнике;
- гематома, ушиб живота;
- панкреатит острый, колика почечная и нефролитиаз;
- пневмония базальная, колика желчная;
- пневмо и гемоторекс, инфаркт миокарда.
Динамическая спастическая форма проявляется из-за функциональных, органических поражений ЦНС, циркуляторных нарушений и прочих факторов.
Паралитическую форму провоцирует паралич кишечника, вызванный оперативным вмешательством, перитонитом, отравлением. Что касается механической формы, то в просвете существует механическое препятствие. Обтурация является следствием конкрементов желчных, , глистов, инородного тела и рака. Странгуляционная форма развивается на фоне ущемления грыжи, инвагинации, перекрута кишок. Причиной может послужить: наличие спаек и рубцов, продолжительное голодание и последующее переедание, повышенное давление в брюшной полости, сращивание петель.

Клиническая картина сопровождается повышенным газообразованием, отсутствием дефекации. Если закупорка частичная, расположенная в верхнем отделе кишечника, то стул достаточно скудный. Развивается вздутие живота, форма становится асимметричной, появляется обильная рвота и .
Если больному не оказать своевременную квалифицированную помощь, возникает риск опасных последствий, в частности почечной, сердечной и печеночной недостаточности. Если сосуды пережаты, может начаться некроз кишечника.
Особенно внимательными следует быть к здоровью маленьких детей
Необходимо обращать внимание на малейшие симптомы, чтобы своевременно обратиться за медицинской помощью. Признаки патологии: рвота с желчью, потеря веса, серый оттенок кожного покрова, вздутие живота и повышение температуры тела
Диагностика
Для установления правильного диагноза маленькому пациенту необходимо будет пройти целый комплекс лабораторно-инструментальных диагностических методик. Но перед их назначением, врачу нужно самостоятельно выполнить некоторые мероприятия:
- изучить историю болезни, проанализировать анамнез жизни ребёнка и ближайших родственников – это поможет определить некоторые причины формирования болезни, а также отличить врождённую непроходимость кишечника от приобретённой;
- провести тщательный осмотр ребёнка, с обязательной пальпацией живота, и опрос родителей на предмет первого времени появления, а также степени интенсивности проявления симптомов.
После этого наступает этап лабораторных исследований, который включает в себя:
- оценивание кала – при подобном расстройстве он приобретает красноватый оттенок и содержит примеси крови;
- общее и биохимическое изучение крови – способ обнаружения изменения её состава и сопутствующих расстройств;
- анализ каловых масс на скрытую кровь – при подозрении внутренних кровоизлияний;
- общий анализ урины.
Но основу диагностики составляют инструментальные обследования, подразумевающие выполнение:
- УЗИ – даст возможность обнаружить инвагинацию и другие внутренние причины появления недуга;
- рентгенографии с контрастированием – процедуры для выявления специфических признаков непроходимости кишечника.
Описание патологии
Непроходимость кишечника у детей представляет собой патологию, связанную со сбоем в процессе проталкивания химуса (расщепленной пищи с пищеварительным соком) по просвету. У малышей первого года жизни заболевание сопровождается сильными болями, спазмами, рвотой. В основной массе применяют хирургическую тактику устранения патологии, особенно у новорожденных. Старшим деткам назначают консервативное лечение и диету.
Детская кишечная непроходимость — это своего рода закупорка просвета. Сложность и степень тяжести недуга зависит от локализации проблемы — чем выше произошел засор, тем тяжелее будет проходить болезнь. Особенностью является проявление специфически быстрыми симптомами в яркой форме. Правильное и своевременное реагирование в виде лечения определяет исход. Если хроническая форма устраняются медикаментозно, то острая — только хирургически.
Классификация кишечной непроходимости у детей
Кишечная непроходимость у новорожденных и более старших пациентов классифицируется по генетике, анатомически-физиологческим, симптомными параметрам. Правильное определение типа засора позволяет назначить адекватное лечение, отрегулировать интенсивность применяемых мер. Международная классификация:
- По происхождению различают врожденную и приобретенную форму.
- По механизму образования — механическую, динамическую.
- По особенностям симптоматики — полную, частичную, острую, хроническую.
- По характеру сдавливания сосудов, снабжающих кишку кровью, — странгуляционную, обтурационную, смешанную (со спайками).
Врожденная
Эта форма непроходимости кишечника формируется еще в утробе матери на фоне аномалий развития плода, поэтому новорожденный уже с первых часов страдает от выраженных симптомов дисфункции. При особой тяжести протекания у младенца развивается рвота желчью, вздутие живота. При слабой форме болезни наблюдаются запор, рвота. Если эта патология обнаруживается с опозданием, повышается риск разрыва кишечника. Проявлениями врожденной патологии являются стеноз (сужение сосудов, просвета), атрезия (сращение стенок органов), воспаление. Такая форма характерна новорожденным.
Приобретенная
Патология провоцируется внешними или внутренними неблагоприятными факторами. Чаще развивается у грудничков возрастом от 4-х месяцев до года в виде инвагинации (проникновение одного участка кишки у другой) или механического нарушения. Спайки образуются довольно редко. Характерными особенностями болезни является неожиданно возникший, приступообразный болевой синдром, который переходит во рвоту, а в стуле обнаруживается кровь со слизью. Детский недуг требует немедленной госпитализации малыша.
Динамическая
Провоцируют развитие этой формы ослабление регионарного кровоснабжения брыжейки, нарушение водно-электролитного баланса, дисфункция отделов ЦНС, отвечающих за коррекцию работы ЖКТ. В результате развивается воспаление. Частота возникновения — 10% из всех фиксированных случаев. Классификация на подформы:
- паралитические, когда проблема атонии возникает на фоне проведенной операции и сопровождается парезом, скачком внутрикишечного давления, что чревато разрывом кишки и перитонитом;
- спастические патологии, характеризуемые чрезмерным напряжением мышц, приступообразной болью живота, отсутствием скачка температуры, вздутия, но возможно появление рвоты.
Механическая
Вызывать эту патологию могут образование спаек в организме на фоне неправильного заживления ран после вмешательства в брюшную полость. В зависимости от причинных факторов существуют такие подформы:
- спаечная, образованная на фоне заспайкованности;
- обтурационная, сформированная при сдавливании просвета кишечника опухолевой тканью, попадания инородного тела, паразитов, закупорками пищевым комком, но без компрессии брыжеечных сосудов.
Патогенез
Большинство пороков кишечной трубки возникают на ранних стадиях внутриутробного развития (4-10-я неделя) и связаны с нарушением формирования кишечной стенки, просвета кишки, роста кишечника и его вращения. С 18-20-й недели внутриутробного развития у плода появляются глотательные движения, и заглатываемые околоплодные воды скапливаются над местом непроходимости, вызывая расширение кишки. Аномалии развития заднего участка поджелудочной железы на 5-7-й неделе внутриутробного развития способны вызвать полную обструкцию двенадцатиперстной кишки. Генетически обусловленный кистозный фиброз поджелудочной железы при муковисцидозе приводит к формированию плотного и густого мекония — причины обтурации подвздошной кишки на уровне терминального отдела. В основе генеза болезни Гиршпрунга лежит задержка миграции клеток нервных ганглиев из невральных гребешков в слизистую кишки, вследствие чего возникает аперистальтическая зона, через которую становится невозможным продвижение кишечного содержимого. При завороте кишки нарушается кровоснабжение кишечной стенки, что может привести к некрозу и перфорации кишки.
, , , , , ,
Лечение
Все виды кишечной непроходимости у детей служат показанием к госпитализации для стационарного лечения. В медицинском учреждении ребенку проводят стабилизацию общего состояния посредством следующих манипуляций:
- дезинтоксикационная терапия – в/в вливание физиологического раствора (0,9% NaCl);
- постановка назагастрального зонда;
- катетеризация мочевого пузыря для свободного выделения мочи.
Консервативная терапия назначается при неосложненных вариантах протекания заболевания. Если медикаменты оказываются неэффективны, показано хирургическое вмешательство.
Консервативное
Консервативное лечение заболевания способствует эвакуации кишечного содержимого и устранению интоксикации малыша. Оно подразумевает:
- Промывание желудка с помощью зонда для эвакуации его содержимого; такое лечение позволяет устранить рвотный рефлекс.
- Клизмирование с применением солевых слабительных (гипертонического раствора хлорида натрия, магния сульфата);
- Проведение сифонных клизм для полного очищения кишечника от застоявшихся каловых масс.
Медикаментозная терапия, позволяющая устранить беспокоящие проявления и снять интоксикацию, подразумевает применение следующих лекарственных средств:
- внутривенное капельное вливание растворов для коррекции водно-солевого баланса (изотонический раствор NaCl, Рингера; «Дисоль», «Хлосоль», «Лактосоль»);
- спазмолитические препараты («Но-шпа», Дротаверин, Папаверин, Платифиллин);
- противорвотные средства (Метоклопрамид, «Церукал», «Реглан», «Мотилиум», Галоперидол);
- слабительные медикаменты («Гутталакс», «Сенаде», «Помогуша», «Нормазе», «Экспортал»);
- препарат «Прозерин» — вводится подкожно для стимуляции работы кишечника (для лечения паралитической формы).
Инвагинацию устраняют следующим образом: в полость кишечника вводят воздух для расправления пораженной части органа.
Наибольший эффект консервативное лечение дает при динамической форме патологии.
Хирургическое
Показаниями к операции служат следующие ситуации:
- неэффективность медикаментозных методов лечения;
- механическая форма заболевания;
- спайки в пищеварительном тракте;
- некроз пораженной части органа;
- перфорация кишки;
- возникновение перитонита – воспаления брюшины;
Оперативное лечение заключается в иссечении некротизированной части кишки, удалении причины обструкции и мероприятиях по профилактике рецидива болезни. После хирургического вмешательства ребенок остается в стационаре для проведения адекватного постоперационного периода и непрерывного наблюдения за его состоянием.
https://youtube.com/watch?v=s0DRYhiYNi4
Диета
Важным аспектом восстановительного лечения является соблюдение специализированного питания. Лечиться при помощи диеты советуют следующим образом:
- употребление жидких перетерых блюд;
- включение в рацион витаминизированных напитков: фруктовые кисели, морсы, компоты;
- если у ребенка имеется предрасположенность к запорам, то в рацион включаются продукты, богатые растительной клетчаткой;
- исключение жирного, острого, жареного; нежелательно употребление сдобных изделий, макарон, консерв;
- исключение продуктов, способствующих газообразованию в кишечнике;
- температура пищи должна быть щадящей по отношению к внутренней оболочке кишечника.
Специфической профилактики непроходимости кишечника у ребенка, к сожалению, не существует. Все рекомендации сводятся к своевременному и постепенному введению прикорма, соблюдению режима питания, рациональному лечению заболеваний желудочно-кишечного тракта.
Способы лечения
Наиболее эффективным методом лечения можно назвать оперативное вмешательство. Идентификация признаков кишечной непроходимости подразумевает срочный перевод ребенка в стационар для хирургической операции. В роддоме внедряют специальный назогастральный зонд, который применяется для декомпрессии желудка. Его преимущество заключается в том, что он дает возможность нормализовать бесперебойную эвакуацию содержимого в области желудка.
Существенные потери жидкости с рвотными и в «третье пространство», которые достаточно часто сопровождают кишечную непроходимость, быстро провоцируют тяжелейшую дегидратации. Не менее часто именно это приводит к формированию гиповолемического шока. Именно поэтому терапию инфузионного типа настоятельно рекомендуется начинать еще в роддоме, осуществив катетеризацию периферической области. Продолжительность подготовки перед операцией находится в прямой зависимости от типа и уровня, который связано с врожденной кишечной непроходимостью у детей.
Именно благодаря этому обеспечивается последующая возможность кормления у детей. Объем вмешательства находится в прямой зависимости от факторов развития кишечной непроходимости. Если вследствие операции остаются сохраненными все отделы, связанные с кишечником (в частности, выведение колостомы, резекция незначительного участка кишки), можно уже начинать проведение грудного вскармливания.
В каждом из представленных случаев в обязательном порядке назначают биологические препараты. К данным компонентам относятся лактобактерии ацидофильные, бифидобактерии бифидум, а также премадофилюс. Процент выживаемости после проведения операции составляет от 42 до 95%. Некоторое количество детей нуждается в последующем хирургическом лечении (так называемый второй этап). Если вследствие операции у детей, которая сопряжена с врожденной кишечной непроходимостью, сохраняется каждый отдел ЖКТ, прогноз можно считать благоприятным.
Могут возникать проблемы, которые связаны с нарушением в процессе питания, к таким процессам относится гипотрофия, аллергия. Указанные проблемы связаны также и с дисбактериозом. При существенных резекциях в области кишечника отмечается формирование синдрома «короткой кишки». В этом случае могут возникнуть серьезные проблемы, которые связаны с питанием и последующей гипотрофией.
Могут потребоваться многократные продолжительные госпитализации для осуществления специфического алгоритма питания, а в некоторых случая возникает необходимость в проведении повторных операций. При диагностировании муковисцидоза у детей прогноз является определенно неблагоприятным.
Важно!
КАК ЗНАЧИТЕЛЬНО СНИЗИТЬ РИСК ЗАБОЛЕТЬ РАКОМ?
Лимит времени:
Навигация (только номера заданий)
из 9 заданий окончено
Вопросы:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
Информация
ПРОЙДИТЕ БЕСПЛАТНЫЙ ТЕСТ! Благодаря развернутым ответам на все вопросы в конце теста, вы сможете в РАЗЫ СОКРАТИТЬ вероятность заболевания!
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Время вышло
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- С ответом
- С отметкой о просмотре
-
1.
Можно ли предотвратить рак?
- да
- нет
- можно лишь сократить степень риска
-
2.
Как влияет курение на развитие рака?
- способствует
- не способствует
- кури не кури, ничего не будет
- затрудняюсь ответить
-
3.
Влияет ли лишний вес на развитие рака?
- никак не влияет
- да, влияет
- лишний вес вообще никаким образом не относится к раку
-
4.
Способствуют ли занятия физкультурой снижению риска рака?
- да, спорт убивает клетки рака
- нет
- затрудняюсь ответить
-
5.
Как влияет алкоголь на клетки рака?
- способствует развитию
- никак, алкоголь лишь убивает печень
- он полезен и способствует уничтожению клеток рака
-
6.
Какая капуста помогает бороться с раком?
- брокколи
- заячья или кислица обыкновенная
- белокочанная
-
7.
На заболевание раком какого органа влияет красное мясо?
- прямая кишка
- желудок
- желчный пузырь
-
8.
Какие средства из предложенных защищают от рака кожи?
- обычный детский крем для увлажнения
- солнцезащитное средство
- мёд
-
9.
Как вы думаете, влияют ли стрессы на развитие рака?
- да
- нет, они лишь убивают нервную систему
- затрудняюсь ответить
Классификация непроходимости кишечника
Непроходимость у новорожденных делится на 2 подкатегории:
- Врожденная, при которой могут формироваться несоединенные один с другим фрагменты кишечника или создается фиброзный тяж, из-за которого естественные функции кишечника не воспроизводятся.
- Значительное сужение кишки, затруднения при перемещении каловых масс.
- Пищеварительная трубка изменяет положение с затруднениями в процессе развития плода. В итоге отдельные участки кишечника сдавливаются не находятся в естественном анатомическом положении.
- Хроническая – частичная непроходимость, возникающая в процессе обострения с переходом в ремиссию.
- Проблемы с кровоснабжением фрагмента кишечника. Отрубационная разновидность болезни появляется в результате перекрытия просвета желчью или калом, собравшимися гельминтами, посторонними предметами, попавшими в организм.
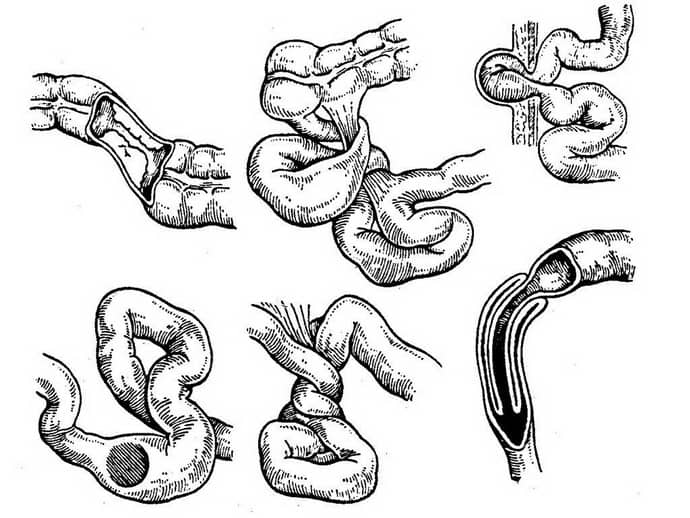
Классификация
Современной детской гастроэнтерологии известно несколько разновидностей непроходимости кишечника у детей. По характеру происхождения болезнь делится на:
- врождённую непроходимость – возникает в результате внутриутробных патологий развития ЖКТ у ребёнка, отчего у малыша с первых дней жизни наблюдаются симптомы недуга. Чтобы предупредить повторное появление расстройства, пациентам рекомендуется вести активный образ жизни и соблюдать диетическое питание;
- приобретённую непроходимость – основной источник появления – инвагинация. Такая форма, в свою очередь, разделяется на несколько типов. Диагностируется в основном у грудничков начиная с четвёртого месяца до одного года жизни. Отличается тем, что носит резкий и неожиданный характер появления признаков. У детей старше 2 лет болезнь может наблюдаться, но встречается редко.
Приобретённая кишечная непроходимость у детей разделяется на нескольких видов:
- механическую – возникает по причине опухолей и каловых камней. При этом происходит проявление сильной, схваткообразной боли и нарушение процесса кровообращения. Это может повлечь за собой отмирание тканей и перитонит;
- динамическую – такой тип болезни развивается на фоне ранее полученных травм или перенесённых операций;
- спаечную – исходя из названия, патологию провоцирует наличие спаечного процесса и воспалений в области брюшной полости. Это наиболее распространённая форма подобной болезни у детей;
- обтурационную;
- странгуляционную – основными причинами появления считаются – неправильный режим питания, возрастание внутрибрюшного давления, продолжительное голодание, с последующей перегруженностью желудка.
По характеру распространения болезнетворного процесса, недуг разделяется на несколько форм:
- полную непроходимость – зачастую такая разновидность формируется вследствие врождённой кишечной непроходимости и операций, предназначенных для её устранения;
- частичную непроходимость – отличается тем, что просвет кишечника закрыт не полностью. Такой тип бывает достаточно сложно обнаружить, из-за чего терапия начинается на поздних сроках протекания.
По характеру протекания, кишечная непроходимость у новорождённых и детей до 2-летнего возраста, разделяется на:
- острую – является последствием различных расстройств ЖКТ, грыж и опухолей на кишечнике. Развивается до терминальной стадии на протяжении суток, отчего медицинская помощь должна быть оказана как можно скорее после появления симптомов;
- хроническую – отличается более лёгким течением. Детей мучают боли внизу живота и постоянные запоры. Постепенно наступает истощение организма.
В зависимости от инвагинации, приобретённая или врождённая кишечная непроходимость бывает:
- тонкокишечной;
- толстокишечной;
- тонко-толстокишечной – при которой происходит внедрение части тонкого кишечника в толстый.
Непроходимость кишечника у новорожденных, причины – врожденные аномалии
У новорожденных детей обычно встречается врожденная непроходимость кишечника, которая составляет около 25% от всей непроходимости кишечника у детей. При этом виде врожденной аномалии главное – своевременное выявление и вовремя проведенная хирургическая операция. Низкая острая кишечная непроходимость вызывается препятствием на уровне конечных отделов тонкой и толстой кишок.
При этом у ребенка может появиться рвота с запахом кала, отсутствие стула, вздутие живота из-за присутствия в кишечнике большого количества газов, повышенной двигательной активностью кишечника, видимой на глаз. Одной из форм острой непроходимости кишечника, является мекониальный илеус – непроходимость, вызванная повышенной вязкостью кала новорожденного.
https://youtube.com/watch?v=JUPGlHVoIG8
Хроническая и рецидивирующая кишечная непроходимость
Хроническая непроходимость кишечника у новорожденных возникает в том случае, если порок развития выражен не слишком сильно. Например, стеноз кишки не полностью закрывает ее просвет и так далее. При этом ребенок практически не прибавляет в весе, у него наступает выраженное истощение, время от времени возникает рвота .
Рецидивирующая непроходимость кишечника у новорожденных возникает вследствие частичных заворотов некоторых отделов толстого кишечника, ущемления внутренних грыж и так далее. Проявляется это в виде приступов схваткообразных болей, рвоты, задержки стула и газов. Приступы могут самостоятельно стихать.
Как правильно поставить диагноз
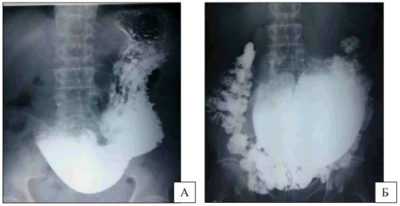
Это достаточно сложно. При подозрении на врожденную непроходимость у новорожденного ребенка делается рентгенография кишечника, на которой можно увидеть признаки непроходимости кишечника. При подозрении на низкую кишечную непроходимость проводится ирригоскопию – рентгенологическое исследование нижних отделов кишечника.
Лечение врожденной непроходимости кишечника оперативное. Методика операции зависит от особенностей порока развития кишечника. Так, при атрезии двенадцатиперстной кишки методом выбора является дуоденоеюностомия — хирургическая операция наложения анастомоза между двенадцатиперстной и тощей кишкой.
Непроходимость кишечника у новорожденных – это, как правило, тяжелая врожденная патология. Самое главное при этом – вовремя поставить правильный диагноз и прооперировать ребенка.
Симптоматические проявления
Как уже было сказано ранее, симптомы заболевания проявляются резко, и зачастую родители могут назвать не только день, но и время начала развития болезни.
Итак, основные симптомы, с которыми сталкиваются родители детей с кишечной непроходимостью:
- резкая и очень сильная боль в животе у ребенка схваткообразного характера;
- сильная тошнота;
- присутствие рвоты;
- полный отказ ребенка от еды;
- возможно отсутствие стула;
- проявление метеоризма;
- заметное вздутие живота.

Стоит напомнить о том, что возникающие болевые ощущения могут быть настолько сильными, что ребенок просто не в состоянии их вытерпеть, и он начинает кричать. Если ребенок очень маленький и не может выразить свое состояние словами, родители замечают его сильное беспокойство. Малыш постоянно крутится, пытаясь занять такое положение тела, при котором боль немного бы стихла.
По некоторым явным симптомам можно определить точный вид кишечной непроходимости. Если закупорка образовалась ближе к желудку, рвота проявится моментально и будет она очень интенсивной.
Если проблема возникла в толстом кишечнике, рвота, как правило, у малыша не проявляется, а основными сопроводительными признаками будут:
- сильное вздутие живота;
- мучающие ребенка позывы в туалет.
Всем этим симптомам, естественно, сопутствует громкий плач ребенка.
При инвагинации из прямой кишки может выступать кровь, а связано это с тем, что орган этот раздражается и повреждаются его ткани.
Если вовремя не вызвать врача при наблюдении подобных признаков и не оказать первую медицинскую помощь, возможно очень скорое развитие некроза кишечника. Хоть болевые ощущения при этом в некоторой степени и уменьшаются, но общее состояние детей при этом резко ухудшается. Вероятность смертельного исхода при этом очень и очень высокая.
Кишечная непроходимость у детей – заболевание, которое не заметить просто невозможно. Симптомы болезни всегда ярко выражены, и любой родитель их заприметит и в состоянии распознать.

Клиническая характеристика заболевания
Понятно, что при любом варианте кишечной непроходимости у новорожденного ребенка отмечается нарушение продвижения пищевого комка, процессы всасывания необходимых питательных веществ и формирование каловых масс с последующим их выходом наружу. Именно поэтому вся клиническая симптоматика будет отличаться только степенью этих нарушений, а отдельные клинические симптомы будут практически одинаковы.
В зависимости от места расположения препятствия различают следующие варианты кишечной непроходимости:
- высокая (препятствие расположено на уровне двенадцатиперстной кишки, поджелудочной железы ли обусловлено сдавлением аномально расположенного сосуда этой анатомической зоны);
- низкая (препятствие связано с нарушениями формирования толстой или тонкой кишки).
В случае высокой кишечной непроходимости у новорожденного отмечаются:
- упорная неукротимая рвота съеденной пищей с примесью желчи и иногда крови;
- все признаки заболевания развиваются уже в первые часы жизни, без периода благополучия;
- каловые массы отсутствуют или очень скудные;
- по мере прогрессирования болезни нарастают признаки нарушения водно-электролитного баланса и других метаболических процессов;
- живот новорожденного ребенка запавший;
- новорожденный постоянно кричит и плачет, из-за болевого синдрома ножки подтягиваются к животику.
В случае низкой кишечной непроходимости наблюдается следующая клиническая симптоматика:
- рвота не слишком частая, но содержимое застойного характера (так называемая каловая рвота);
- живот новорожденного значительно вздут, невооруженным глазом видна усиленная перистальтика пищеварительного тракта;
- не наблюдается отхождения мекония у новорожденного;
- при развитии воспалительного процесса в брюшной полости отмечаются признаки раздражения брюшины (специфические симптомы, которые проверяет детский хирург).
Лечение мекониевого илеуса
Консервативное лечение. В 1969 г Nobletl предложила использовать в качестве консервативного метода лечения неосложненного мекониевого илеуса гастрографиновую клизму. Под неосложненным мекониевым илеусом она, как и большинство хирургов, подразумевала тс случаи, когда при наличии характерных признаков этого заболевания у ребенка отсутствуют явные клинические и рентгенологические симптомы таких осложнений, как перфорация или перитонит. Остальные пациенты (с заворотом, гангреной, перфорацией, перитонитом или кишечной атрезией, т. е. с теми видами патологии, каждый из которых может развиться в результате изначальной закупорки меконием) требуют срочной операции. Гастрографин представляет собой гиперосмолярный водный раствор meglumine diatruoate, содержащий 0,1% разжижающего агента полисорбата 80 и 37% йода. Гиперосмолярный раствор (1900 мосм/л) «вытягивает» жидкость из плазмы в просвет кишечника, что приводит к осмотической диарее, прекращающейся после того, как гастрографин эвакуируется из кишечника.
Для предотвращения гиповолемии пациент должен получать адекватную гидратацию во время процедуры. Перед проведением клизмы начинают также вводить антибиотики и тщательно обследуют больного. Гастрографин вводят через прямую резиновую трубку, заведенную в прямую кишку. Ягодицы при этом плотно сжимают. Процедуру осуществляют под контролем ЭОПа. При введении раствора может ощущаться сопротивление, поскольку толстая кишка сужена, до сих пор не функционировала и заполнена комочками слизи. Когда контрастное вещество достигает терминального отдела подвздошной кишки, оно очерчивает большую мекониевую пробку. После того, как гастрографин эвакуирован из прямой кишки, клизму повторяют, чтобы очистить кишечник от оставшегося мекония. После перевода ребенка из рентгеновского кабинета в отделение новорожденных делают клизму с теплым физиологическим раствором, содержащим 1% ацетилцистеина, с целью полного очищения кишечника. При необходимости (если продолжается растяжение кишечных петель или сохраняется мекониевая обструкции) гастрографиновая клизма может быть повторена.
Чтобы предотвратить перфорацию прямой кишки, рекомендуется использовать прямой резиновый катетер без баллона.