Острая неопухолевая кишечная непроходимость
Содержание:
Особенности операции при наиболее часто встречающихся видах непроходимости
Наиболее часто встречающийся вид тонкокишечной непроходимости – это непроходимость при спаечной болезни. Для толстой кишки – это перекрытие просвета кишки опухолью.
Спаечная кишечная непроходимость
Спайки – это рубцовые тяжи в виде жгутов или пленок, возникающие после операций на брюшной полости. Спайки могут вызвать как обтурационную непроходимость (пережимая просвет кишки), так и странгуляционную (пережимая брыжейку кишки).
Суть операции состоит в рассечении рубцовых тяжей, резекции некротизированного участка кишки. Рассекаются по возможности все спайки, а не только те, которые вызвали полную непроходимость.
Особенность этого вида непроходимости в том, что спаечная непроходимость склонна к рецидивам. Рассекая спайки, мы создаем предпосылки для образования новых спаек. Получается замкнутый круг.
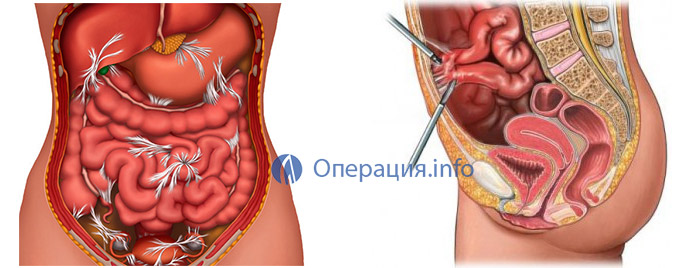
спаечная кишечная непроходимость
В последние годы предложены новые методики для профилактики рецидивов при спаечной непроходимости. Кратко суть их такова: максимально правильно уложить петли тонкого кишечника в брюшной полости, постараться их так зафиксировать (подшить брыжейку). Но и эти методики не дают гарантий отсутствия рецидивов.
Кроме этого, набирает популярность лапароскопическое устранение спаечной непроходимости. Эта операция имеет все преимущества малоинвазивной хирургии: малотравматичность, быстрая активация, короткий реабилитационный период. Однако хирурги неохотно идут на лапароскопические операции при непроходимости кишечника. Как правило, в ходе таких операций все равно часто приходится переходить в открытый доступ.
Непроходимость кишечника из-за опухоли
Опухолевая природа непроходимости – особая часть хирургии. Операции при таком виде непроходимости относятся к самым сложным. Зачастую пациенты с опухолями кишечника поступают впервые в стационар именно только при развившейся картине непроходимости кишечника, диагноз ставится на операционном столе. Такие пациенты, как правило, ослабленные, анемизированные уже задолго до операции.
При операции стоит две задачи: ликвидация непроходимости и удаление опухоли. Очень редко это можно выполнить одномоментно. Радикальную операцию невозможно выполнить:
- При технической невозможности удалить опухоль.
- Крайне тяжелом состоянии.
- При развившемся перитоните.
В этих случаях с целью ликвидации непроходимости ограничиваются выведением кишечной стомы наружу. После устранения симптомов интоксикации, подготовки пациента через несколько недель проводят радикальную операцию – резекция участка кишки с опухолью и ликвидация колостомы (удаление колостомы может быть отсрочено и перенесено на третий этап).
Если же состояние пациента позволяет, удаление опухоли проводят одномоментно с устранением кишечной непроходимости. Удаление проводят с соблюдением абластики – то есть максимально расширенно, единым блоком с региональными лимфоузлами. При опухолях в толстой кишке проводится, как правило, правосторонняя или левосторонняя гемиколэктомия.
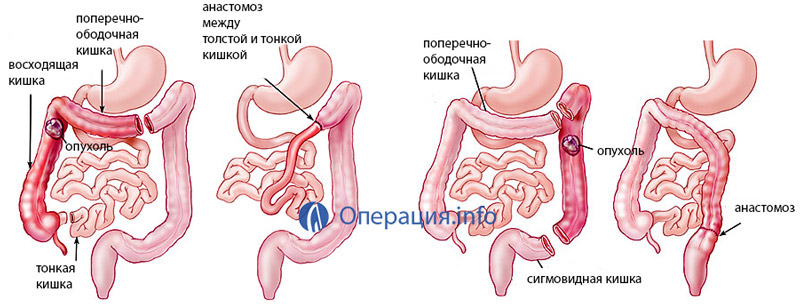
правосторонняя/ левосторонняя гемиколэктомия
При опухолях тонкого кишечника – субтотальная резекция тонкой кишки. При расположении опухоли в сигмовидной кишке возможна операция Гартмана. При раке прямой кишки проводится экстирпация или ампутация прямой кишки.
При невозможности удаления опухоли проводят паллиативные операции – создается противоестественный задний проход или обходной анастомоз для восстановления проходимости.
Профилактика
Для того, чтобы минимизировать появление кишечной непроходимости или исключить ее рецидив после операции, необходимо придерживаться следующих правил.
- Своевременно лечить заболевания желудочно-кишечного тракта, которые могут напрямую вызвать КН: паховая грыжа и пупочная грыжа, опухоли в кишечнике и других органах, близких к нему.
- При вынужденных операциях на брюшной полости отдавайте предпочтение лапароскопическим способам хирургического вмешательства, поскольку после лапароскопии образование спаечных процессов минимальное.
- Придерживайтесь дробного питания. Переедание может негативно сказаться на кишечнике после операции непроходимости, которая проводилась ранее. Исключите из рациона вредную пищу.
- Активный образ жизни очень важен для здоровья ЖКТ, поскольку держит на необходимом уровне моторику кишечника.
Методы диагностики
Диагностика непроходимости кишечника заключается в первичном опросе и тщательном осмотре пациента гастроэнтерологом. Медиком назначаются общие анализы мочи и крови, а после получения результатов – определенные методы обследования:
- УЗИ живота – наиболее распространенный способ выявления кишечной непроходимости, позволяющий уточнить клиническое состояние как при динамической, так и механической формах;
- биохимический анализ крови, исследующий такие показатели, как белок, липиды, углеводы, ферменты, минералы, электролиты, неорганические вещества, продукты белкового обмена;
- рентгеновская диагностика брюшной полости;
- развернутый анализ крови;
- пробы Шварца, помогающие определить тонкокишечную непроходимость;
- колоноскопия – изучение поверхности толстой кишки с внутренней стороны.
Путем влагалищного или ректального обследования возможно выявить закупорку прямой кишки, а также опухоли в малом тазу. При внешнем осмотре перистальтику кишечных петель медик может определить по обложенному белым налетом сухому языку и асимметрично вздутому животу.
При подозрении на заболевание кишечника либо подтвержденном диагнозе госпитализация просто необходима.
Принципы лечения
Лечение кишечной непроходимости осуществляет врач-хирург в стационарных условиях. Заниматься самолечением категорически не рекомендуется ввиду возможных осложнений. Запрещено ставить клизмы, принимать какие-либо медикаменты или пытаться выполнить промывание желудка.
Примерно в 40% случаев терапевтические мероприятия помогают избежать хирургического вмешательства.
Консервативные методы лечения
Прежде всего, чтобы восстановить проходимость кишечника, при помощи назогастрального зонда или эндоскопа выполняют эвакуацию содержимого пищеварительного тракта. Эти мероприятия позволяют не только устранить препятствие нормальному движению пищевых масс, но также способствуют снижению давления в кишке и ее стенке и нейтрализации образующихся токсинов.
Далее проводят медикаментозное лечение, которое может включать в себя:
- препараты, снижающие интоксикацию (Рефортан, Полиглюкин);
- препараты, содержащие белки и электролиты (применяются в качестве парентерального питания, для восстановления в организме белкового, водно-солевого баланса);
- спазмолитики (Но-шпа, Дротаверин, Атропин, Папаверин) – помогут облегчить боль;
- антибиотики широкого спектра действия (Зиннат, Цефикс и прочие) – угнетают патогенную микрофлору.
Хирургическое лечение
Если по истечении 3-5 часов после поступления пациента в стационар при условии адекватного консервативного лечения состояние его не улучшается, назначают оперативное вмешательство. Так же обстоят дела при обнаружении в брюшной полости свободной жидкости. При перитоните, странгуляции кишечных стенок консервативное лечение не назначают, проводят экстренное хирургическое вмешательство.
При тонкокишечной непроходимости выполняют резекцию пораженного участка тонкой кишки, при низкой локализации процесса проводят гемиколэктомию (удаление одной из половин толстой кишки) с последующим созданием колостомы. При перитоните осуществляют трансверзостомию (создают свищ в поперечной ободочной кишке).
Диагностика
Диагностику тонкокишечной непроходимости проводят, опираясь на жалобы больного, детали анамнеза (истории) патологии, результаты дополнительных методов исследования (физикальных, инструментальных и лабораторных).
Из анамнеза в первую очередь выясняется следующее:
- когда наступили признаки непроходимости;
- как изменилось состояние пациента до того, как он обратился за помощью.
При физикальном обследовании обнаруживается следующее:
- при общем осмотре – общее состояние больного средней тяжести, ухудшающееся, живот вздут. Кожные покровы и видимые слизистые оболочки бледные. Язык сниженной влажности, покрыт белым налетом;
- при местном осмотре – визуализируется вздутие живота;
- при пальпации (прощупывании) – пальпаторно подтверждается выраженное вздутие живота, также определяют болезненность по ходу кишечника;
- при перкуссии (простукивании) – при постукивании по стенке живота слышен звонкий звук;
- при аускультации (прослушивании фонендоскопом) – кишечные перистальтические шумы резко ослаблены либо и вовсе отсутствуют в тяжелых случаях.
В обязательном порядке проводят ректальное обследование – указательным пальцем правой руки в перчатке ощупывают стенки прямой кишки, при этом ее ампула расширена и пустая.
Инструментальные методы исследования при тонкокишечной непроходимости следующие:
- обзорная рентгенография органов живота – на рентгенологических снимках определяются раздутые петли кишечника, а в них видно горизонтальный уровень жидкости (чаши Клойбера);
- контрастное исследование – пациент принимает внутрь порцию контрастного вещества, после чего делают рентгенологические снимки, на них определяют контуры тонкого кишечника и скорость его освобождения от контраста;
- ректороманоскопия – с помощью ректороманоскопа (разновидности эндоскопа) проводят осмотр прямой и конечного отдела сигмовидной кишки. Проводится для дифференциальной диагностики с толстокишечной непроходимостью;
- колоноскопия – в толстый кишечник вводят колоноскоп (разновидность эндоскопической техники в виде гибкого зонда с вмонтированной оптикой и подсветкой), осматривают кишечник изнутри. Метод проводится также для дифференциальной диагностики описываемого заболевания с толстокишечной непроходимостью;
- ирригография – пациенту ретроградно вводят в толстый кишечник порцию контрастного вещества, делают серию рентгенологических снимков, на них оценивают форму кишечных петель, определяют скорость освобождения кишечника от контраста. Цель метода та же, что и при проведении колоноскопии;
- дуоденальное зондирование – в 12-перстную кишку погружают тонкий полихлорвиниловый зонд, делают забор ее содержимого, которое затем отправляют в лабораторию для изучения. Метод проводится для оценки тонкокишечного пищеварения на фоне тонкокишечной непроходимости;
- ультразвуковое исследование органов брюшной полости (УЗИ) – необходимо для дифференциальной диагностики данной патологии с другими заболеваниями живота;
- компьютерная томография (КТ) – компьютерные срезы позволяют получить послойное изображение кишечной стенки, таким образом изучают ее строение, оценивают морфологические особенности. Также проводится усовершенствованная разновидность КТ – мультиспиральная компьютерная томография (МСКТ). Компьютерные методы более информативны, чем рентгенологический и ультразвуковой методы исследования;
- магнитно-резонансная томография (МРТ) – она проводится с той же целью, что и компьютерные методы, но ее информативность при изучении мягких тканей выше.
Как и при толстокишечной непроходимости, лабораторные методы менее информативны, но их не игнорируют – они позволяют провести дифференциальную диагностику тонкокишечной непроходимости с другими патологиями, а также дополнить деталями общую картину заболевания. Проводятся:
- общий анализ крови – если повышено количество лейкоцитов (лейкоцитоз) и СОЭ, то это может свидетельствовать про развитие воспалительных осложнений;
- биохимический анализ крови – при многократной рвоте отмечается уменьшение уровня микроэлементов (натрия, калия, хлора), также снижен уровень общего белка и нарушено соотношение его альбуминовых и глобулиновых фракций;
- анализ содержимого 12–перстной кишки – его проводят для оценки состава содержимого, изменение которого может указывать на нарушение пищеварения на фоне непроходимости.
Методы лечения
Для
диагноза “динамическая кишечная непроходимость” лечение
должно быть немедленным и обязательно в стационаре
Первое, на что обращают
внимание, — ликвидация причин-провокаторов. По состоянию и возрасту пациента
назначается консервативная методика лечения, как правило, это положительно
влияет на состояние больного:
- постановка
сифонной клизмы; - допускается
обезболивание при установленном диагнозе и сильно выраженном болевом синдроме; - эвакуация содержимого ЖКТ через
зонд.
Медикаментозная
терапия включает:
- введение
подкожно раствора атропина; - внутривенное
введение 5-10% раствора глюкозы; - внутривенное введение изотонического
раствора натрия хлорида, гемодеза, реополиглюкина в качестве дезинтоксикации.
Консервативное
лечение показано только при ранней диагностике,
а также при купировании процесса у пожилых людей, которым противопоказана
операция.
Также
назначается колоноскопия: во время процедуры диагност часто устанавливает
истинную причину острого состояния и иногда устраняет ее, извлекая желчный
камень.
Хирургическая
операция назначается во всех остальных случаях, когда контролировать состояние
больного невозможно без этого. Срочное вмешательство показано:
- при
перитоните; - тромбозе;
- эмболии сосудов брыжейки.
Оперативное вмешательство начинается с лапаротомии —
разреза стенки брюшной полости для доступа к оперативному полю. Проводится осмотр
и определяется локализация процесса. Ориентируются хирурги по скоплению газов
выше проблемного места. Если раздувает весь тонкий кишечник, предполагают
закупорку в толстой кишке
Обращают внимание и на “типичные проблемные места”.
Одновременно с диагностикой определяют и причину болезни
Основная суть манипуляции заключается в
восстановлении проходимости, рассечении спаек, развороте кишечника в правильную
позицию, удалении опухолей по необходимости и дезинвагинации (удаление одной
части органа из просвета другого фрагмента).
Радикальное лечение с
удалением значительного фрагмента кишки выполняется при соответствующем состоянии
пациента.
Во
время оперативного вмешательства часто хирурги производят интубацию кишечника
эластичным зондом (так называемая декомпрессия ЖКТ). Это эластичная трубочка с
многочисленными отверстиями, основными целями процедуры является:
- снижение силы интоксикации;
- поддержание стенок органа
как каркас; - профилактика развития
несостоятельных анастомозов, то есть не функционирующих; - стимуляция моторики.
Зонд изымается через 3-6 дней с момента операции, если у
пациента выраженный спаечный процесс, удаляется на 7-10 день. Нежелательно
оставлять зонд на больший период. Основные показания к удалению трубки:
- уменьшение вздутия;
- отхождение стула, газов;
- наличие перистальтики;
- отделяемое содержимое становится
зеленоватым либо светло-желтым, а резкий каловый запах проходит.
Послеоперационное лечение заключается в восстановлении нормальной жизни
пациента. Больному назначается:
- послеоперационная щадящая диета, которую необходимо строго соблюдать;
- очистительная, дезинтоксикационная терапия;
- лекарства, стимулирующие ЖКТ;
- антибиотики широкого спектра действия;
- коррекция электролитов.
 Фото: Oleg Elkov / Shutterstock.com
Фото: Oleg Elkov / Shutterstock.com
Особенности диеты заключаются в
избегании молочных продуктов, тугоплавких жиров, растительной пищи с высоким
содержанием клетчатки, которая с трудом и не полностью переваривается. Стиль питания
имеет значение, так как формат пищи определяет степень работы ЖКТ.
В послеоперационном периоде
консервативная терапия не отменяется. Она направлена на восстановление активной
перистальтики и удаление химуса. Используют ганглиоблокаторы, ингибиторы холинэстеразы,
М-холинолитики, клизмы.
Восполняют водно-электролитный
баланс и дефицит аминокислот, стабилизируют микроциркуляцию.
Первые 2-3 суток аспирируют содержимое
ЖКТ через зонд. Для снятия болей назначают эпидуральную анестезию (вводят
анестетик в пространство в позвоночнике).
Динамическая непроходимость кишечника — это острое состояние, требующее
немедленной госпитализации пациента. Может возникнуть в любом возрасте. Возможен
спастический или паралитический вариант течения. Диагностика включает физикальное
и инструментальное обследование. Лечение назначается в зависимости от стадии
заболевания и возраста пациента. Своевременное лечение может спасти пациенту
жизнь.
Диагностика частичной непроходимости
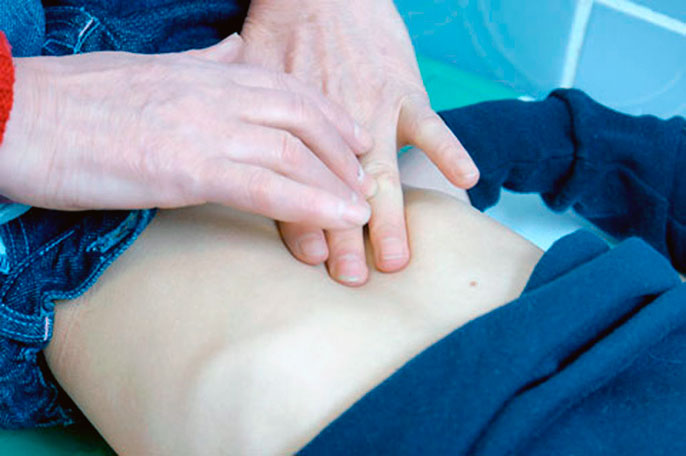
При визуальном осмотре, когда есть частичная непроходимость кишечника, проявляется симптом Шимана.
Для него характерно вздутие живота, при этом левая подвздошная область западает.
Пальпируется живот мягко. Отмечают болезненные ощущения в месте закупорки кишечника.
Заметно сотрясение стенки брюшины, которое вызывает «шум плеска». Когда проводят осмотр прямой кишки, видна ее пустота и раздутость.
Процесс инвагинации можно встретить у людей любого возраста, но чаще он диагностируется у детей младше 5 лет.
Во время такой непроходимости один отдел кишечника внедряется в другой.
При этом образуется цилиндр, состоящий из 3 трубок кишки, которые переходят одна в другую.
Внешний цилиндр имеет название воспринимающего, а внутренний и средний — образующего.
- Место, где внутренний цилиндр переходит в средний, называется головкой инвагината.
- Место, где наружный цилиндр переходит в средний, — шейка инвагината.
Разделяют два вида инвагинаций в зависимости от стороны, в которую происходит внедрение: нисходящая и восходящая.
Частичная кишечная непроходимость при наличии спаек в полости брюшины может протекать по хроническому типу.
У больного наблюдается болезненное ощущение в животе, задержка дефекации, газов, присутствует рвота.
Симптомы не проявляются остро, они могут возникать периодически на протяжении десятков лет.
Приступы купируются консервативными методами или проходят самостоятельно.
При наличии опухоли внутри кишки или снаружи закрытие прохода прогрессирует постепенно.
Чем больше опухоль, тем чаще возникают приступы болезненных ощущений, рвоты и метеоризма.
Моменты, когда проход закрывается, сменяются поносами. Каловые выделения имеют неприятный гнилой запах. Они обильны. Им свойственна жидкая консистенция.
Другая симптоматика
 Главная особенность рассматриваемой патологии заключается в том, что болезнь в любое время может перейти в полную кишечную непроходимость.
Главная особенность рассматриваемой патологии заключается в том, что болезнь в любое время может перейти в полную кишечную непроходимость.
Это происходит на фоне нарушения питания стенок кишечника.
Когда сосуды, которые обеспечивают кровообращение кишечника, пережимаются, происходит омертвение его стенок.
После этого появляются главные симптомы полной кишечной непроходимости (сильная боль, которая не утихает после спазма; тошнота и сильная рвота; задержка газов, дефекации).
Симптомы сильно зависят от места локализации закупорки и типа проходимости.
Может возникнуть осложнение в виде обезвоживания (на фоне чрезмерной рвоты и дефекации).
В тонком кишечнике непроходимость встречается чаще, чем в толстом.
Частичная непроходимость кишечника, когда через преграду проникает только жидкость, может вызвать диарею.
Одним из главных признаков непроходимости является вздутие живота, так как в нем накапливается много газов и прочих биологических жидкостей.
К дополнительным симптомам относятся:
- болезненные ощущения, которые чередуются затуханиями;
- тошнота и чрезмерная рвота;
- очень болезненное вздутие живота;
- запор, который прогрессирует и не дает проходить процессу дефекации и даже выведению газов;
- икота или отрыжка, которые не контролируются пациентом;
- диарея, когда проходит только жидкость;
- небольшое повышение температуры;
- общая слабость и частое головокружение;
- противный запах изо рта.
Лечение болезни у взрослых и детей
В начале лечения недуга, поражающего кишечник у детей, взрослых, пожилых людей применяются экстренные меры с целью снятия болевого шока, восполнения потерь жидкости, проводится рентген, УЗИ брюшной полости. При помощи зонда происходит освобождение верхних отделов пищеварительного тракта, а при помощи сифонных клизм – нижних отделов.
Вводятся лекарства (спазмолитики), которые расслабляют мышечные стенки кишечника, прекращая усиленную перистальтику. В некоторых случаях таких мер и препаратов хватает для восстановления функционирования. Если нет, значит прибегают к хирургическому вмешательству в клинике.
Хирургическое вмешательство
Объем проводимой операции в хирургии при непроходимости кишечника обоснуется индивидуально при учете особенностей организма,анатомических особенностей очага и истории болезни. Также следует определить причины патологии. При следующих случаях течения заболевания оперативное вмешательство является единственным способом лечения:
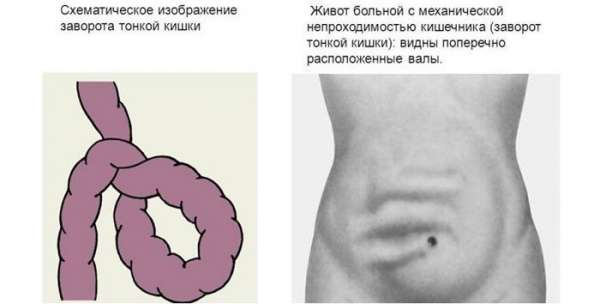
- при завороте тонкой кишки;
- при закупорке желчными камнями;
- при узлообразовании кишки, когда одна кишка наматывается на ось другой;
- при погружении одной кишки в другую.
В зависимости от течения кишечной болезни и состояния пациента назначается диета. После оперативного вмешательства при кишечной непроходимости нельзя есть и пить в течение двенадцати часов. Питание происходит парентерально: больному внутривенно вводятся питательные растворы в прямую кишку. Спустя пять дней вводятся через зонт во рту питательные смеси. Зонд удаляется, если пациент может кушать сам. Разрешаются кисломолочные продукты, питательные смеси (детское питание) частыми маленькими порциями.
Спустя несколько дней после операции на кишечнике осуществляется переход на нулевую диету, разработанную с целью максимального щажения пищеварительного тракта. Вводятся легкоусвояемые жидкие продукты, а потребление соли ограничено.
Постепенно переходят на рацион, близкий к диете №4, которая разработана с целью максимального химического и механического щажения кишечника, сокращения процессов брожения в нем. Ограничивается количество жиров, углеводов, копченостей, пряностей, солений, клетчатки, молока. Блюда отвариваются, готовятся на пару, перетираются.
Постепенно диетическое меню расширяется, происходит полный переход на диету №4, которая разработана для больных с кишечными болезнями на стадии выздоровления и реабилитации, включая и непроходимость. Диетический рацион при заболеваниях ЖКТ обеспечивает полноценное питание, щадящее для кишечника. Рацион более разнообразный, пища не протирается.
Блюда варят либо готовят на пару, что полезно для кишечника больного. Рацион диеты при хронической и острой непроходимости препятствует развитию гнилостных, бродильных процессов. Простые углеводы и жиры ограничены, исключаются раздражители механического, химического и термического типа.
Народные средства
При частичной форме непроходимости помогает лечение методами из арсенала народной медицины:
- 0,5 кг слив без косточек залить литром воды, кипятить час, остудить и пить трижды в день по полстакана.
- 1 кг облепихи растолочь, залить кипяченой охлажденной водой в количестве 0,7 л, перемешать. Сок отжать и принимать раз в день по половине стакана.
- Смешать 20 штук кураги, 10 ст.л. изюма, по 10 штук инжира и чернослива. Залить кипятком, промыть, перекрутить. Съедать по столовой ложке натощак.
- Подогреть половину стакана молока, добавить 20 г сливочного масла. Лечь на левый бок и ввести раствор как обычную клизму. Проделывать процедуру три дня подряд за пару часов до сна.
- Такие травы, как сенна и крушина, обладающие слабительным эффектом, могут облегчить, но не вылечить болезнь.
Разновидности
Классификация кишечной непроходимости у взрослых построена на морфологических и функциональных нарушениях, возникающих при различных видах этой патологии.
- Механическая — происходит из-за механической преграды на пути движения пищевого комка.
- Обтурация — закупорка внутренней полости кишечной трубки опухолью, желчным или каловым камнем, инородным телом, формированием спаечных рубцов. Кровоснабжение при этом не нарушено.
- Странгуляция — кишечный проход перекрывается давлением снаружи за счет заворота кишок, ущемленной грыжи, спаек. Кровоснабжение нарушается, сдавливается или ущемляется брыжейка, быстро происходит омертвление части кишечной стенки, переход в перитонит.
- Динамическая (функциональная) — возникает из-за нарушенной моторики.
- Паралитическая непроходимость кишечника случается при условии значительного снижения тонуса и перистальтики кишечной стенки. Если патологией охвачена часть кишки, это парез, весь отрезок кишечного тракта — паралич. Чаще возникает после операций с удалением части кишечника, при тромбозе брыжеечных вен, при перитоните, уремии.
- Спастическая — результат рефлекторного спазма сегмента кишечной стенки. Желчные камни, перекрут ножки кисты яичника, ущемление сальника, глистная инвазия раздражают симпатическую нервную систему, индуцируют спазм гладкой мускулатуры и нарушают продвижение пищевой массы.
В зависимости от местоположения патологического процесса различают:
- в тонком кишечнике — высокая кишечная непроходимость;
- в толстом кишечнике — низкая кишечная непроходимость.
Если кишечный проход перекрыт не полностью, диагностируют частичную форму, малая часть каловых масс выводится наружу. Полная непроходимость наблюдается при абсолютном перекрытии просвета кишечника.
- Острая форма — обтурация возникает внезапно (заворот кишок, инвагинация). Симптомы появляются резко, нарастают с каждым часом.
- Хроническая — при спаечной болезни, при росте опухоли.
Особенности симптоматики зависят от вида кишечной непроходимости и проявляются в первые сутки. Затем по мере развития патологического процесса: типичные признаки исчезают, и клиническая картина разных форм заболевания становится одинаковой.
- При странгуляционной — внезапное начало, без предвестников. Рвота начинается одновременно с болью в животе. Выраженность рвоты связана с уровнем затора. При высокой непроходимости рвота — непрерывная, обильная.
- При обтурационной — постепенно нарастающая схваткообразная боль, усиливается перистальтика.
- При инвагинации (втягивание одного фрагмента кишки в другой) — болезненные позывы к дефекации с выводом маленьких порций кала с кровью.
- При завороте кишок или при образовании узла на тонкой кишке, при сдавлении брыжейки, в которой концентрируются нервные окончания и кровеносные сосуды, возникают нестерпимые боли. Больной мечется, занимает вынужденную позу — на боку, прижав ноги к животу. Прогрессирует болевой шок: падение давления, тахикардия, влажная кожа, потеря сознания.
- При хронической форме у больного отмечаются стойкие запоры, метеоризм, несильные схваткообразные боли в животе. При своевременной диагностике помогает консервативное лечение.
Одним из характерных признаков кишечной непроходимости является отсутствие стула и невозможность выделения газов. Но при высокой непроходимости (в тонкой кишке), а также при частичной закупорке кишки наблюдают скудный стул и выход газов в первые сутки.
Общие симптомы непроходимости кишечника:
- резкие, схваткообразные боли в животе;
- задержка отхождения кала и газов;
- тошнота, рвота;
- вздутие живота;
- интоксикация — бледность, испарина, обезвоживание;
- токсический шок.
Если заболевание вовремя не определено, и лечение не начато, на 2—3 сутки боли стихают. Это плохой диагностический признак, свидетельствующий о том, что произошел некроз пораженного участка с отмиранием нервных окончаний.
Симптомы
При подозрении на непроходимость кишечника важно знать, что такое заболевание имеет симптомы, развивающиеся в 3 периода:
- Ранний период, первые 12 часов (или меньше). Появляется вздутие и чувство тяжести в животе, тошнота. Затем возникают боли, характер и интенсивность которых зависят от причины патологии. Если сдавливание кишки производится снаружи, например, при если диагностируется спаечная непроходимость кишечника, то болевые симптомы постоянны, но меняется их интенсивность: от умеренных до сильных, приводящих к шоковому состоянию. Когда просвет перекрывается изнутри, они приступообразные, продолжаются несколько минут, а затем исчезают. Рвота возникает в том случае, если нарушена проходимость пищи из желудка в кишечник.
- Промежуточный период, от 12 до 24 часов. Симптомы кишечной непроходимости становятся выраженными. В независимости от причины заболевания, боли постоянны, вздутие живота усиливается, рвота частая и обильная. Развивается обезвоживание, отек кишки.
- Поздний период, от 24 часов. Признаки непроходимости кишечника у взрослых и детей на этом этапе свидетельствуют о вовлечении всего организма в патологический процесс. Нарастает частота дыхания, из-за бактериальной интоксикации увеличивается температура, останавливается производство мочи, боли в животе усиливаются. Возможно развитие перитонита и сепсиса.
То, как проявляется кишечная непроходимость, частично зависит от места ее локализации. Так, рвота в раннем периоде заболевания характерна для патологии в тонком кишечнике, особенно в верхних его отделах, а запоры и нарушение отхождения газов – в толстом. Но в позднем периоде, когда развивается перитонит, эти симптомы развиваются при любом виде непроходимости.
Факторы, способствующие развитию патологии
Механизм развития непроходимости кишечника изучен не полностью. Предполагается, что основная роль в этом процессе принадлежит нарушению местного кровообращения, которое возникает из-за разности показателей давления на разных участках сосудов. В результате в кишке появляется зона с повышенным давлением, из-за чего ее стенка растягивается, в ней снижается скорость кровотока и происходит остановка движения содержимого. При прогрессировании заболевания увеличивается число нефункционирующих сосудов и развивается отек кишечника.
Со временем стенки кишечника некротизируются – их ткани прекращают жизненную активность. Кроме того, они становятся проницаемыми, что позволяет инфекциям проникать в брюшную полость. В наиболее тяжелых случаях подобное может привести к сепсису – заражению крови.
Причинами непроходимости кишечника являются:
- нарушения в строении внутренних органов брюшной полости и брюшины;
- спаечный процесс – образование дополнительных тканей между укрывающим органы и выстилающим стенки полости листками брюшины. Спаечная непроходимость кишечника часто возникает после операции;
- патологии формирования кишечника. Они проявляются в перекручивании кишечных петель, что вызвано расширением и удлинением сигмовидной кишки, а также образованием узлов;
- закупорка кишечника инородными телами. В их роли могут выступать проглоченные предметы, каловые или желчные камни, скопления гельминтов;
- закрытие просвета новообразованиями и опухолями, развитие которых вызывает рак органов брюшной полости;
- скопление мекония – первых фекалий новорожденного, состоящих из переваренных в течение внутриутробного развития интестинальных эпителиальных клеток, слизи, воды и желчи. Если эти массы характеризуются повышенной вязкостью, то они закупоривают просвет кишки у новорожденных;
- сужение просвета кишечника, вызванное заболеванием сосудов либо эндометриозом;
- инвагинация стенок кишечника – внедрение одного сегмента кишечника в просвет другого. Часто такое состояние наблюдают у детей грудного возраста в период введения прикорма. Инвагинацию кишечника у взрослых вызывают вирусные кишечные инфекции, неблагоприятные бытовые условия;
- резкое изменение пищевого режима, например, употребление большого объема пищи на фоне продолжительного голодания. При таких условиях высока вероятность развития заворота кишок;
- воспалительные заболевания внутренних органов;
- открытые и закрытые травмы живота.
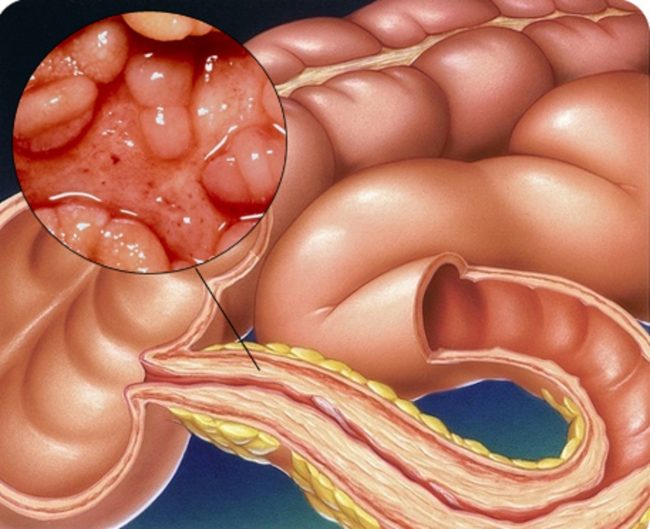
Просвет кишки может быть закрыт опухолью или каким-либо инородным телом, мешающим продвижению содержимого. Перенесенный недавно перитонит, осложненный спаечной болезнью, также может вызвать непроходимость кишечника
Все эти факторы создают препятствие для выполнения естественного процесса – выведения каловых масс из организма.