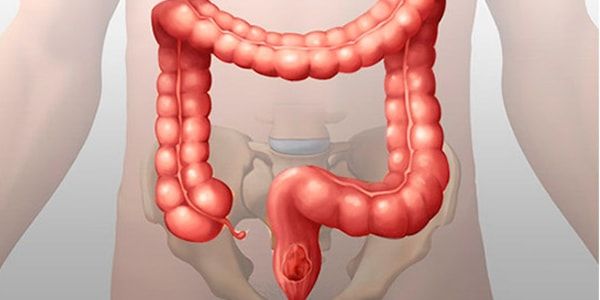
Язвенный колит
Содержание:
Лечение язвенного колита
Если заболевание протекает без осложнений, симптомы выражены неярко, в таком случае вполне достаточно амбулаторного наблюдения. Базовое лечение язвенного колита включает несколько групп лекарственных средств.
- Препараты 5-аминосалициловой кислоты (аминосалицилаты). Обладают противовоспалительным эффектом и способствуют регенерации слизистой кишечника. К ним относятся месалазин и сульфасалазин. Лекарственные средства, в состав которых входит месалазин, наиболее предпочтительны для лечения, поскольку у них меньше побочных явлений, и они способны действовать на разных участках толстой кишки.
- Гормональная терапия (Дексаметазон, Преднизолон). Эти средства применяют в комплексном лечении, когда аминосалицилаты не оказывают нужного эффекта или у пациента на них выраженная аллергическая реакция. Но они не участвуют в процессах заживления слизистого слоя, а только помогают справиться с воспалением.
- Биологические препараты (иммунодепрессанты). В случаях, когда форма колита резистентная (устойчивая) к воздействию гормональных лекарств, целесообразно назначение Циклоспорина, Метотрексата, Меркаптопурина, Азатиоприна, Хумиры, Ремикейда или Ведолизумаба (Энтивио). Они способствуют заживлению тканей и ослаблению симптомов заболевания.
При лечении язвенного колита, особенно его дистальной формы, необходимо сочетать пероральные препараты с ректальными средствами для местного лечения – свечами, растворами с системными гормонами или аминосалицилатами для клизмы, с пеной. Очень часто такой метод оказывается наиболее эффективным по сравнению с терапией исключительно таблетированными лекарствами, поскольку они действуют в основном в правом отделе толстого кишечника и редко достигают воспаления, которое находится в прямой кишке. При ректальном введении препараты быстро и в необходимой дозе достигают нужного участка воспаления и, в то же время, практически не попадают в системный кровоток, а значит, и побочные явления будут выражены слабо или вообще будут отсутствовать.
В тяжелых случаях, а также при быстром (молниеносном) развитии патологии необходима срочная госпитализация в стационар. При этом предпочтение отдается парентеральному введению кортикостероидов. Только спустя неделю пациента можно перевести на оральный прием препаратов, причем аминосалицилаты не назначают одновременно с гормонами, так как они слабее гормонов и снижают их терапевтический эффект. Такой курс лечения длится не менее 3-х месяцев. Помимо базисной терапии, необходимо проведение симптоматического лечения следующими группами препаратов:
- гемостатиками (Аминокапроновой кислотой, Дициноном, Транексамом) при периодических кровотечениях;
- спазмолитиками (Но-шпой, Папаверином) для устранения спазма и нормализации моторики кишечника;
- антибиотиками (Цефтриаксоном, Ципрофлоксацином) при присоединении вторичной инфекции и развитии осложнений;
- витамином D и препаратами кальция для профилактики остеопороза;
- пробиотиками для нормализации кишечной флоры и улучшения пищеварения.
Назначение препаратов против диареи считается спорным вопросом, поскольку существует мнение, что они могут привести к токсической дилатации кишечника. Лечение народными средствами возможно только с разрешения и под контролем врача во избежание развития осложнений. Хирургическое вмешательство при неспецифическом язвенном колите необходимо в следующих случаях:
- когда течение болезни не поддается консервативной терапии, особенно при гормонорезистентной форме;
- если имеется гормональная зависимость, возникшая при лечении;
- при наличии абсолютных противопоказаний или выраженных побочных реакций при приеме лекарств;
- если имеются осложнения или тяжелое течение заболевания, тотальное распространение патологического процесса, которое может привести к развитию рака толстой кишки.
Суть операции – иссечение пораженной части толстого кишечника и формирование илеостомы или сигмостомы с последующим интенсивным местным лечением в послеоперационном периоде – применение гормональной терапии и препаратов месалазина, а также антисептиков, антибиотиков и вяжущих средств.
Диета и правильное питание
При данном заболевании первостепенное значение имеет нормализация питания. Диета при язвенном колите направлена на механическое, термическое и химическое щажение слизистой толстой кишки.
Рекомендации по питанию довольно строгие, стоит всю жизнь следить за своим меню и не употреблять запрещенных продуктов.
- Диета основывается на употреблении измельченной, щадящей пищи, приготовленной на пару, или отваренной.
- Навсегда стоит забыть об острых соусах, жирных приправах, алкоголе, сигаретах.
- Фрукты и овощи употреблять только в термически обработанном виде, ведь в сыром виде в них содержится много клетчатки, которая негативно сказывается на работе пораженного кишечника.
- При обострении рацион включает жидкие и протертые каши (рисовая, манная) на воде (молоко и бульоны исключаются). Гречневая каша усиливает моторику, поэтому при обострении не рекомендуется. Удобно использовать каши для детского питания, но их наполовину нужно разбавлять водой.
- курица вареная
- индейка
- телятина отварная
- кролик
- груши сушеные
- черника сушеная
- гречневая крупа (ядрица)
- манная крупа
- овсяная крупа
- рис белый
- сухари из белого хлеба
- масло сливочное
- мучные изделия: макароны, выпечка, печенье, торты;
- наваристые, жирные и молочные супы;
- жирные сорта мяса или рыбы;
- консервы;
- молочные продукты: яйца в сыром, жареном виде, кефир, сметана, молоко;
- крупы: перловая, пшенная, ячневая;
- любые закуски и копчености;
- сладости, шоколад;
- фрукты и ягоды, сухофрукты;
- джемы, варенье;
- соусы, майонез, томат;
- любой алкоголь;
- пряности.
Меню при язвенном колите на день
Диета при язвенном колите кишечника может быть реализована через следующий вариант меню.
- Завтрак: крупяная каша с 1 ч. л. топленого сливочного масла, паровая котлета, отвар шиповника.
- Ланч: творожная масса, ягодный кисель.
- Обед: картофельный суп с фрикадельками, запеканка из риса и мясного фарша, компот.
- Полдник: зеленый чай, сухарики.
- Ужин: тушеные овощи, рыбная котлета, чай.
- Перед сном: кефир/запеченное яблоко.
Этот вариант меню подходит для периода после обострения. Дополнительно можно съесть 200-250 гр подсушенного хлеба, 1 стакан киселя или компота.
Диета при язвенном колите толстой кишки, в том числе прямой, приводит к ряду положительных изменений:
- способствует скорейшему восстановлению нормального стула, устраняя диарею или запор;
- увеличивает эффективность медикаментов, так как возмещает потери белка, ускоряет заживление слизистой оболочки, благодаря чему ряд лекарств начинает действовать активнее;
- возмещает потерю полезных веществ, восстанавливает метаболизм и запас энергии.
Диагностика колита
Чтобы определить, есть ли у вас колит, врач опросит вас о симптомах и недавно перенесенных заболеваниях.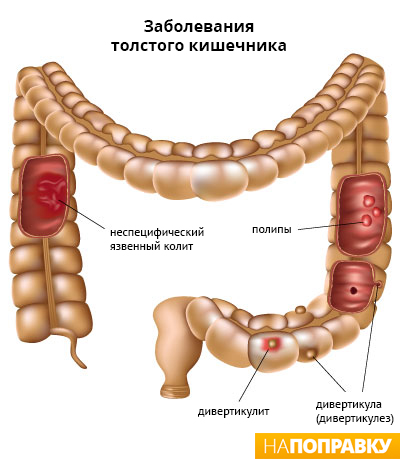 Затем врач проведет медицинский осмотр, проверяя наличие таких признаков, как побледнение кожи (вызванное анемией) и болезненные ощущения в брюшной полости (вызванные воспалением).
Затем врач проведет медицинский осмотр, проверяя наличие таких признаков, как побледнение кожи (вызванное анемией) и болезненные ощущения в брюшной полости (вызванные воспалением).
Образец кала позволит выявить признаки инфекции, такой как гастроэнтерит (инфекция желудка и кишечника), который иногда имеет сходные с язвенным колитом симптомы. Анализ крови покажет, есть ли у вас анемия и позволит обнаружить наличие воспаление в любой части вашего организма.
Если врач подозревает, что у вас может быть воспалительное заболевание кишечника, вам может быть рекомендовано пройти дополнительное обследование в больнице. Оно может включать в себя рентгенографию и тщательное обследование прямой и толстой кишки. Они описаны ниже.
Ректороманоскопия необходима для подтверждения диагноза. Она проводится с помощью инструмента под названием ректороманоскоп, гибкой трубки с камерой, которую вставляют в прямую кишку. Во время исследования можно взять маленькие образцы ткани из вашего кишечника, которые затем будут исследованы в лаборатории. Эта процедура известна как биопсия.
Ректороманоскопия безболезненна, но вам могут дать успокоительное, чтобы вы расслабились. Как правило, процедура занимает около 15 минут, после чего вы можете вернуться домой.
С помощью ректороманоскопа можно осмотреть лишь прямую кишку и нижнюю часть толстой кишки. Если есть основания полагать, что колит поразил большую часть вашей толстой кишки, потребуется провести другое исследование — колоноскопию.
Причины
Наиболее частая причина колита — инфекционные патогены (бактерии, вирусы, грибы), проникающие в толстый кишечник вместе с едой. Воспалительный процесс могут спровоцировать следующие бактерии:
- кампилобактерии;
- шигеллы;
- кишечная палочка;
- иерсиния;
- сальмонелла и др.
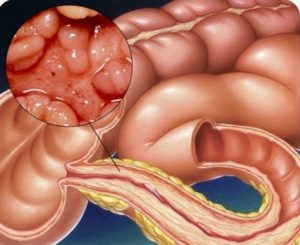
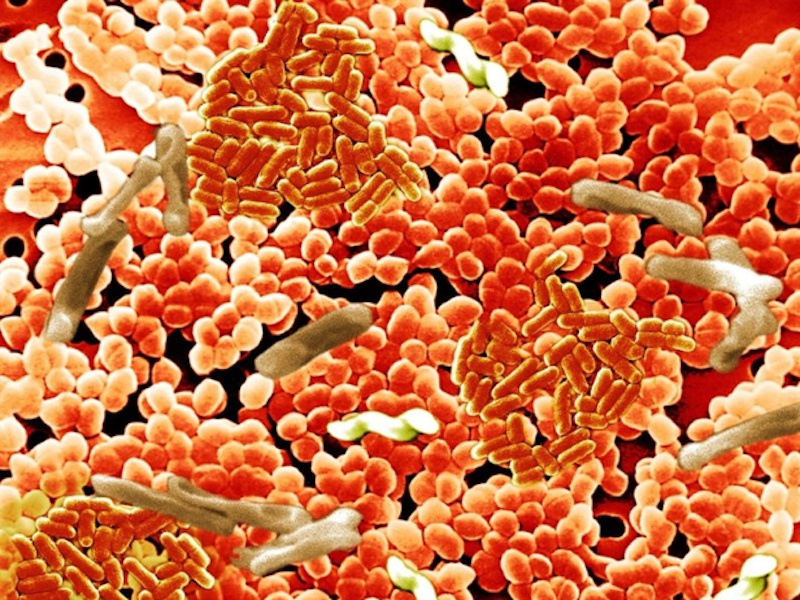 Бактерия Clostridium difficile – причина опасного псевдомембранозного колита
Бактерия Clostridium difficile – причина опасного псевдомембранозного колита
Иногда причиной колита становится бактерия Clostridium difficile. Обычно воспаление такого рода развивается после приема антибиотиков или госпитализации. Другое название данного заболевания — псевдомембранозный колит. Это связано с тем, что клостридии образуют на поверхности слизистой фибринозную плёнку.
Другие причины воспаления толстого кишечника:
- аутоиммунный процесс (болезнь Крона, язвенный колит);
- нарушение кровоснабжения кишечной стенки (ишемия);
- аномалии развития ЖКТ;
- аллергические реакции;
- инвазия коллагена и лимфоцитов (микроскопический колит).
У детей младше 1 года колит часто обусловлен аллергией на коровье или соевое молоко. Иногда заболевание возникает во время грудного вскармливания, если мать пьет коровье молоко и передает его белок ребенку.
Диагностика неспецифического язвенного колита
Подтверждение диагноза требует очень тщательного обследования пациента. В первую очередь, это позволяет отличить язвенный колит от других патологий кишечника, которые имеют схожую симптоматику.
Осмотр
При объективном осмотре врач может, как отметить наличие типичных признаков болезни, так и их отсутствие. Пальцевое ректальное исследование дает возможность доктору определить присутствие таких патологий как утолщение слизистой прямой кишки, анальные трещины, ректальные свищи, абсцесс, спазм сфинктера и т.д. Доктор должен назначить все необходимые исследования, чтобы в итоге провести дифференциальную диагностику с патологиями в виде синдрома раздраженной толстой кишки, дивертикулита, рака толстого кишечника, болезни Крона.
Лабораторные исследования при неспецифическом язвенном колите
- Анализ крови. В нем при неспецифическом язвенном колите будет обнаружена анемия, лейкоцитоз гипопротеинемия.
- Копрограмма. Это анализ кала, который позволяет обнаружить в нем кровь (скрытую или явную), форменные элементы крови.
- C-реактивный белок. Повышение его уровня в анализе говорит об активности болезни.
- Количество аутоантител pANCA. У 7 из 10 больных обнаруживают антинейтрофильные перинуклеарные цитоплазматические антитела.
- Бакпосев. Он назначается для исключения дизентерийной и псевдотуберкулезной природы болезни.
- ПЦР или молекулярно-генетическое исследование. Его задача исключить вирусный и паразитарный генез болезни.
- Гистологическое исследование. При колите оно помогает выявить типичные для него микроскопические признаки, а также исключить предраковые состояния и непосредственно рак.
- Анализ на фекальный кальпротектин. Это исследование кала, которое дает возможность получить информацию о воспалительных процессах в кишечнике.
Инструментальные исследования
- Фиброилеоколоноскопия – является на сегодня главным методом диагностики. Это эндоскопический осмотр всего толстого кишечника при помощи оптического инструментария. Данный метод позволяет исследовать протяженность колита, его выраженность, наличие стриктур, то есть сужений кишечника, полипов на стенке. Параллельно с ним также проводят забор материала для гистологического исследования.
- УЗИ. Задача ультразвуковой диагностики – определить наличие косвенных симптомов язвенного колита в виде утолщения стенок кишечника и его расширения в диаметре. При этом УЗИ уступает по информативности эндоскопическому исследованию.
- Ирригоскопия. Она является рентгенологическим методом осмотра. Ее проводят с введением контрастного вещества. С ее помощью врач может определить наличие в кишечнике воспалительных модификаций, исключить стриктуры, опухоль. Типичные признаки на рентгенограмме – это сужение просвета кишки, мелкие изъязвления, исчезновение гаустрации, неравномерный рисунок на слизистой, псевдополипы. Но этот способ не подходит пациентам с токсическим мегаколоном.
- ГидроМРТ. Это способ диагностики состояния кишечника проводиться для уточнения его состояния окружающих тканей.
- Ректороманоскопия. Это обследование прямой кишки при помощи эндоскопа. Оно проводится обязательно, с учетом того что при язвенном неспецифическом колите в 90% случаев наблюдается поражение прямой кишки. При ней будет обнаружено слизь, эрозии, кровь, язвы, гной на кишечной слизистой, а также ее отек и покраснение.
Патоморфологическая диагностика
При исследовании взятого материала обнаруживается поражение слизистой кишки в виде язв, проникающих вглубь, вплоть до подслизистого слоя, иногда даже до мышечного. Язвы имеют подрытые ровные края. В тех зонах кишечника, где сохранилась слизистая оболочка, может быть обнаружена избыточная регенерация железистого эпителия, в результате чего возникают псевдополипы. Также часто обнаруживается характерный признак в виде “крипт-абсцессов”.
Жизнь с язвенным колитом
Существует несколько приемов, которые помогут вам держать проявления заболевания под контролем и снизить риск развития осложнений.
Правильное питание может помочь контролировать симптомы.
- Ешьте маленькими порциями: вы можете почувствовать себя лучше, если будете питаться 5-6 раз в день маленькими порциями вместо трех больших приемов пищи.
- Пейте много жидкостей: при колите легко может наступить обезвоживание, так как вы можете терять много жидкости при поносе. Вода — лучший источник влаги. Воздерживайтесь от кофеина и алкоголя, так как они усилят понос, и газированных напитков, так как они вызывают газы.
- Пищевые добавки: спросите своего терапевта или гастроэнтеролога, нужны ли вам пищевые добавки, так как может быть, что вы не усваиваете достаточное количество витаминов и минералов, таких как кальций и железо.
Ведение дневника питания, где будет записываться, что именно вы едите, может также быть полезным приемом. Вы можете обнаружить, что некоторые продукты вы усваиваете хорошо, а другие обостряют ваши симптомы. Записывая, что и когда вы съели, вы сможете исключить из рациона проблемные продукты.
Однако вы не должны исключать все типы пищи (такие, например, как молочные продукты) из вашей диеты, не обсудив это с вашим врачом, потому что в таком случае вы не сможете получить достаточное количество определенных витаминов и минералов.
Если вы хотите попробовать новый вид пищи, лучше вводить в рацион по одному продукту в день, поскольку тогда легче будет определить продукты, не желательные к употреблению.
-
Бесшлаковая диета
Существуют доказательства того, что бесшлаковая диета может иногда помочь облегчить симптомы неспецифического язвенного колита во время обострения. Бесшлаковая диета — это диета, призванная сократить объем и частоту опорожнения кишечника. Продукты, которые можно употреблять в рамках бесшлаковой диеты:
- белый хлеб;
- переработанные (не цельнозерновые) хлопья для завтрака, например, кукурузные;
- белый рис, рафинированная паста и лапша;
- приготовленные овощи (без кожуры, семен и стеблей);
- постное мясо и рыба;
- яйца.
Если вы планируете перейти на бесшлаковую диету, обязательно проконсультируйтесь по этому поводу со своим лечащим врачом.
Стресс также не является причиной развития колита, но успешный контроль уровня стресса может помочь снизить частоту проявления симптомов. Следующие советы могут быть полезными.
- Занимайтесь спортом: доказано, что физические упражнения снижают стресс и повышают настроение. Ваш терапевт или гастроэнтеролог могут посоветовать вам подходящие упражнения.
- Методы расслабления: дыхательные упражнения, медитация и йога могут помочь вам научиться расслабляться.
- Общение: живя с колитом, вы можете чувствовать себя подавленным и одиноким. Вам может помочь общение с другими людьми, живущими с этим заболеванием.
Жизнь с непредсказуемым и потенциально подрывающим силы хроническим заболеванием, таким как колит, особенно в тяжелой форме, может сказаться на эмоциональном состоянии. В некоторых случаях тревога и стресс, вызванные колитом, могут спровоцировать депрессию. Признаки депрессии включают в себя подавленность, ощущение безнадежности и невозможность получать удовольствие от того, что вам раньше нравилось. Если вам кажется, что у вас может быть депрессия, посоветуйтесь со своим врачом. Возможно, вам будет полезно пообщаться, либо лично, либо через интернет, с людьми, которые также живут с колитом.
Вы можете посетить группы людей, больных воспалительными заболеваниями кишечника:
Беременность и язвенный колит
Как правило, неспецифический язвенный колит никак не влияет на способность женщины забеременеть. Однако бесплодие может развиться как осложнение хирургического лечения, проводимого с целью создания илеоанального резервуара. Этот риск намного ниже, при операции по выведению тонкой кишки на переднюю брюшную стенку (создание илеостомы). Определенные виды лечения аминосалицилатами могут привести к временной потере репродуктивной функции у мужчин, но при необходимости можно применять альтернативные схемы лечения.
У большинства женщин с язвенным колитом, которые решают иметь детей, беременность протекает нормально, и ребенок рождается здоровым. Однако если вы беременны или планируете беременность, вы должны обсудить ее со своим лечащим врачом. Если вы забеременели во время обострения заболевания или если оно случилось во время беременности, существует риск, что вы можете родить раньше срока (преждевременные роды) или что ребенок будет иметь пониженную массу тела при рождении. Поэтому врачи обычно рекомендуют достигнуть полного контроля над язвенным колитом прежде, чем забеременеть.
Осложнения при колите
Если у вас диагностирован неспецифический язвенный колит, то это заболевание может вызвать дальнейшие осложнения. Некоторые основные осложнения язвенного колита описаны ниже.
Остеопороз. Люди с неспецифическим язвенным колитом имеют повышенный риск развития остеопороза, заболевания, при котором кости становятся слабыми, и более подвержены переломам, чем у здорового человека.
Это состояние не вызывается непосредственно язвенным колитом, но может развиться как побочный эффект длительного лечения кортикостероидами. Также остеопороз может быть вызван изменениями диеты, необходимыми при этом заболевании — такими как исключение молочных продуктов, если есть основание считать, что они усугубляют симптомы неспецифического язвенного колита.
Если врач сочтет, что у вас есть риск развития остеопороза, то вам потребуются регулярные обследования на предмет оценки состояния ваших костей. Вам могут порекомендовать регулярно принимать добавки с витамином D и кальцием, так как оба этих вещества укрепляют кости.
Нарушение роста и развития. Неспецифический язвенный колит, и некоторые виды его лечения могут затронуть процесс роста и задержать половое созревание. Врачи должны регулярно измерять рост и вес у детей и подростков, страдающих язвенным колитом. Показатели сопоставляются со средними значениями роста и веса в каждом возрастном интервале. Такие проверки должны выполняться каждые 3-12 месяцев, в зависимости от возраста человека, получаемого лечения и серьезности симптомов.
Если у вашего ребенка наблюдаются проблемы с ростом и развитием, необходимо обсудить их с педиатром (врачом, занимающимся лечением детей и подростков).
Первичный склерозирующий холангит. Это заболевание вызывает непроходимость и постепенное повреждение желчевыводящих путей. Желчевыводящие пути — это маленькие трубки, через которые желчь (желудочный сок) выходит из печени и попадает в пищеварительную систему.
Как правило, первичный склерозирующий холангит не имеет симптомов до поздней стадии. Возможные симптомы:
- истощение (крайняя усталость);
- диарея;
- кожный зуд;
- потеря веса;
- озноб;
- высокая температура 38º C или выше (лихорадка);
- желтушность (пожелтение кожи и белков глаз).
Лечения самого первичного склерозирующего холангита нет, но есть препараты, которые могут облегчить многие симптомы, например, кожный зуд. В более тяжелых случаях первичного склерозирующего холангита вам может потребоваться пересадка печени.
Токсический мегаколон — это редкое и тяжелое осложнение неспецифисеского язвенного колита. В случаях сильного воспаления в толстой кишке могут скапливаться газы, в результате чего кишка распухает. Это опасно, так как может вызвать шок (резкое понижение кровяного давления), прорвать толстую кишку или вызвать заражение крови (сепсис).
Симптомы токсического мегаколона:
- боль в животе;
- высокая температура (лихорадка);
- учащенное сердцебиение.
Токсический мегаколон может лечиться внутривенным введением жидкости, антибиотиками и стероидами. Вам также потребуется ввод трубки в прямую и толстую кишку, чтобы газ мог выйти, и толстая кишка могла вновь приобрести нормальные размеры. В более тяжелых случаях требуется проведение колэктомии (хирургического удаления толстой кишки). Развитие токсического мегаколона можно предотвратить, если лечить симптомы колита до того, как они обострятся.
Колоректальный рак. Люди с неспецифическим язвенным колитом имеют более высокий риск развития колоректального рака (рака толстой или прямой кишки), особенно при тяжелом или обширном колите. Чем дольше у вас колит, тем выше риск развития этого осложнения.
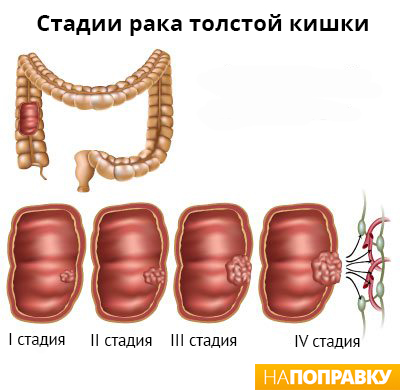
Люди с колитом часто не подозревают, что у них колоректальный рак, так как симптомы начальной стадии данного типа рака совпадают с симптомами колита: кровь в стуле, понос и боли в животе.
Поэтому, возможно, вам проходить колоноскопию, чтобы убедиться, что у вас нет рака периодически, начиная с первого десятилетия с момента выявления у вас неспецифического язвенного колита.
Частота проведения колоноскопии будет увеличиваться в зависимости от того, как долго вы живете с колитом, и будете также зависеть от таких факторов, как степень тяжести вашего заболевания и наличия у вас в семье случаев заболевания раком кишечника.
Для снижения риска развития колоректального рака, поддерживайте здоровую, сбалансированную диету с большим количеством свежих овощей и фруктов
Также важно регулярно заниматься спортом, поддерживать вес в норме и воздерживаться от алкоголя и курения
Хирургическое лечение
В случае серьезных осложнений (перфорации кишки, массивного кровотечения, кишечной непроходимости и других), а также отсутствия эффекта от медикаментозного лечения прибегают к хирургическому вмешательству. Как правило, используют следующие виды операций:
- восстановительно-реконструктивные;
- паллиативные;
- радикальные (субтотальная резекция кишки, колопроктэктомия, удерживающая илеостомия).
При этом наиболее распространенной операцией считается резекция толстого кишечника с созданием илеоректального анастомоза, который представляет собою соединение подвздошной кишки с анальным каналом. В некоторых случаях могут также применять сегментарную резекцию — удаление небольшого участка тканей воспаленного кишечника.