У меня спастический колит?
Содержание:
- Спастический колит – описание и характеристики
- Причины возникновения колита
- Диагностика
- Необходимость обследования для выбора рациона
- Симптоматика
- Лечение спастического колита
- Исследования для диагностики спастического колита
- Методы лечения
- Противопоказания к применению, побочные эффекты
- Дифференциальная диагностика колита кишечника
- Лечение
- Симптомы
- Диетотерапия при спастическом колите
Спастический колит – описание и характеристики
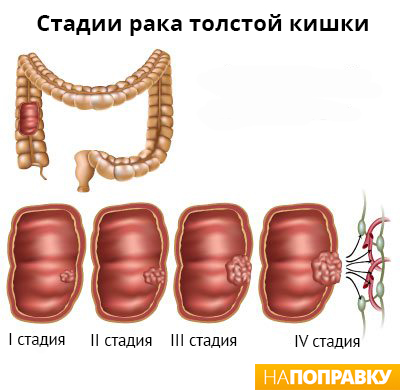
Спастический колит не является анатомическим изменением или воспалительным процессом в кишечнике, не является истинной патологии, это, скорее, совокупность симптомов, связанных с изменением физиологических функций кишечника.
Наиболее существенными симптомами являются боль в животе, изменение характеристики и частоты дефекации. В результате, длительная диарея чередуется с периодами запоров. Именно на основе этих характеристик выполняется классификация спастического колита.
Мы имеем:
- Спастический колит с преобладанием диареи.
- Спастический колит с преобладающим запором.
- Спастический колит с чередованием, при котором друг за другом следуют периоды диареи и периоды запоров.
Спастический колит существенно зависит от ряда факторов, из которых мы приводим наиболее распространенные:
- Психический стресс при очень малой физической активности. Часто расстройство сопровождается тревожностью, так что колит можно считать и нервным расстройством.
- Гормональные изменения. Например, спастический колит является типичным для предменструального периода.
- Диета. Некоторые продукты усугубляют расстройство, в то время как другие избавляют.
- Лекарства.
- Сытные блюда и/или слишком быстрое поедание. Симптомы заболевания тесно связаны с потреблением еды. И ещё зависят от способа, которым она употребляется. В частности, очень быстрое поглощение является фактором, который ускоряет появление симптомов и/или их усугубляет.
Причины возникновения колита
Сегодня попробуем разобраться: что это за болезнь, какие ее симптомы, причины появления, а также способы лечения.
Нарушилась работа кишечника, появились вздутия или спазмы, все это хронический спастический колит. Синдром раздраженной толстой кишки. Именно такое второе название данной болезни. Проявляется эта болезнь у всех по-разному. Кто-то страдает диареей, кто-то запором, а у некоторых и то и другое вместе.
Сразу хочется заметить, что нормальным опорожнением кишечника считается опорожнение, проходящее без боли или спазмов. При этом стул должен быть редким, то есть не слишком мягким и не очень твердым.
Считается что колит это не тяжелое заболевание, но оно способно доставить массу проблем. Эта болезнь относится к расстройствам функциональным.
Почему появляется это заболевание?
Главными причинами появления колита считается нервное напряжение, усталости, стрессы.
Группа риска
Зачастую болеют этой болезнью люди с заболеваниями пищеварения. К таким заболеваниям относятся: энтериты, панкреатиты, гастриты. Также очень часто страдают этим заболеванием люди, которые связанны с вредным производством, а также те, у которых происходит контакт с веществами токсическими. При приеме слабительного или лекарств достаточно долгое время тоже может появиться эта болезнь.
Как распознать болезнь?
Главными симптомами, по которым можно распознать болезнь это:
- Боль в животе.
- Ухудшение аппетита или его отсутствие.
- Слабость. Тошнота.
- Нарушенный стул. Это может проявляться либо запором, либо поносом.
- Метеоризм.
- Кал может быть с кусочками не переваренной пищи. А также в нем может наблюдаться кровь или слизь.
Такие симптомы могут привести к гиповитаминозу, анемии. Хоть и считается колит не серьезным заболеваниям, но если признаки и симптомы длятся больше трех месяцев. Есть повод обратиться к врачу.
Диагностика
В большинстве случаев синдром диагностируют со слов пациента. Подтверждается диагноз, если дискомфорт в животе, нарушение стула наблюдалось не менее 3 раз за месяц, продолжалось в течение 3 месяцев
При этом не берут во внимание ситуации, когда нарушение стула возникало из-за понятных причин – алкоголь, застолье, переезд, стресс. То есть, дискомфорт быстро проходит в течение суток
Если же неприятные ощущения длятся несколько дней без особой на то причины, говорят о спастическом колите.
Сложность диагностирования заключается в том, что многие болезни ЖКТ начинаются с подобной симптоматики. Задача специалиста не столько выявить синдром раздраженного кишечника, сколько исключить другие патологии.
- Инфекции ЖКТ;
- Дисбакетриоз;
- Глисты;
- Опухоль;
- Авитаминоз;
- Язвенный колит;
- Болезнь Крона;
- Полипы;
- Туберкулез.
Расстройство кишечника наблюдается при воспалительных процессах в половых органах, к примеру, воспаление матки, яичников, сахарном диабете, остеохондрозе. Необходимо осуществить комплексное обследование для выяснения общего состояния здоровья человека. Сдают на анализ кровь, кал. С целью исключения болезней кишечника, других органов пищеварения назначают колоноскопию, УЗИ брюшной полости, эзофагогастродуоденоскопия, некоторые другие методы.
Как показывает практика, на такое несущественное заболевание, как спастический колит мало кто обращает внимание. Проводить сложные исследования осмеливаются единицы
В большинстве случаев диагноз устанавливают для себя самостоятельно, основываясь на анализе общего самочувствия, прошлых событий за последних 3 месяца. Ситуация осложняется еще и тем, что болезненная симптоматика исчезает со временем самостоятельно без специального лечения. Но есть угроза того, что в кишечнике образуется хронический воспалительный процесс. Такая ситуация опасна частыми рецидивами, переходом в более сложные болезни органа.
Необходимость обследования для выбора рациона
После проведения обследования – когда берут общий, а иногда и биохимический анализ крови; делается ректороманоскопия до начала раздражённого участка или колоноскопия для соскоба раздражённого эпителия; МРТ, лечащий врач расписывает питание при спастическом колите исходя из:
- Причины патологии.
- Симптоматических проявлений – констипация, диарея.
- Веса пациента, его склонности к дистрофии или ожирению, отсутствие патологии.
- Физиологическим показателям артериального давления – гипотония, гипертония, отсутствие патологии.
- Биохимического анализа крови на состав макроэлементов.
- Наличия или отсутствия камней в почках или желчном пузыре.
- Состояния сердечно-сосудистой системы.
Зачем такие сложности? Бывают ситуации, когда то, что нельзя при колите, жизненно необходимо для организма. Например, при слабом сердце и хронической гипотонии необходим кофеин в небольших дозах.
Тогда лечащий врач либо разрешает приём этого напитка время от времени при ремиссии, либо назначает кофеин в таблетках или ампулах для внутримышечного введения.
Существует 2 основных вида диеты – при колите с запорами; при раздражении кишечника, сопровождаемого диареей.
При диарее, как и при констипации, в меню должен быть отвар изо льна. При диарее – на 1 л воды 200 г семян льна. Кипятить 8-10 мин. При запоре – на 1 л воды 3 ст. л. ромашки и 100 г семян льна. Кипятить 3-5 мин. В обоих случаях пить тёплым.
В качестве пищи, отлично подойдёт овсянка, отварное куриное мясо, нежирная телятина, нежирная отварная рыба. Кисломолочные продукты, при заболеваниях печени нельзя отнести ни к запрещённым, ни к предпочтительным. Следует ориентироваться на состояние микрофлоры ЖКТ.
Вот ненавязчивый завтрак при диарее, вызванной заболеванием печени:
- на 250 г готовой горячей овсянки 1 ст. л. мёда и 2 ст. л. отпаренного чернослива;
- тщательно перемешать, дать остыть.
- добавить нежирный свежий творог (количество на любителя).
Завтрак при запоре:
- 250 г варёной, натёртой на крупной тёрке свёклы.
- Одно яблоко натереть на тёрке для моркови.
- 250 г нарезанной кубиками телятины или рыбы.
- Заправить нежирным майонезом.
Если колит возник вследствие гриппа или ангины – нарезать мелкими кубиками несвежий ржаной хлеб:
- Подсушить его в духовке на протяжении дня и утолять лёгкий голод.
- Запивать – на 1 ст. л. тёплой кипячёной воды 1 ч. л. мёда.
Такой разгрузочный день следует делать раз в неделю людям, склонным к простудным заболеваниям. В этот день нельзя есть яблоки и свекольные блюда – вся слизь уйдёт в почки. При разгрузке ЖКТ кал будет иметь чрезвычайно неприятный запах. Это нормально.
https://youtube.com/watch?v=6Q1pPfkczKQ
Колитом называют патологию, характеризующуюся возникновением воспалительного процесса в толстом отделе кишечника. При спастической форме заболевания основным симптомом являются боли в животе различной интенсивности. Причинами данной проблемы могут быть инфекционное поражение кишки, аллергическая реакция. Однако наиболее частым фактором развития колита служит нерациональное питание и несоблюдение режима приема пищи. Поэтому основной немедикаментозный метод лечения этой болезни – диета. Подробно об ее принципах и видах, а также о включаемых в рацион и запрещаемых продуктах Вы можете прочитать в статье.
Симптоматика
Важно уметь отличать острую стадию развития болезни от хронической
Острая стадия СРКТ у взрослых
Главным признаком острой стадии СРКТ у взрослых будет являться внезапный болевой приступ, который способен возникать в любом районе живота. Такой синдром носит спастический характер, т.е. боль усиливается и проходит через некоторое время. Болезненность ослабевает непосредственно после очищения кишечника.
Сопутствующие симптомы:
- постоянные, но безрезультатные позывы к дефекации;
- ощущение переполненности в животе;
- запах изо рта, который не исчезает даже после чистки зубов;
- газообразование;
- расстройство стула (или диарея, или запор, или то и другое поочередно);
- живот увеличивается в объеме;
- отрыжка;
- апатия к еде;
- головокружение;
- чувство тошноты;
- поэтапная дефекация;
- температура тела остается субфебрильной и не превышает 38 градусов;
- стул иногда сопровождается обилием слизи и примесями крови.
Хроническая стадия СРКТ у взрослых
Хронический синдром раздраженного кишечника сопровождается следующими признаками:
- постоянные головные боли;
- постоянное чувство усталости и тревоги;
- жидкий стул чередуется запорами;
- расстройство сна.
Особенности острой формы у детей
В детском возрасте такой недуг часто развивается на фоне инфекционных болезней ЖКТ. У детей грудного возраста спазматический синдром принято называть «колики», причины которых до сих пор неизвестны науке.
В дополнение к перечисленным выше симптомам, у детей в отличие от взрослых нередко наблюдается лихорадка с повышением температуры до 40 градусов, а также раздраженный кишечник вызывает сухость кожи и слизистых, вялость, стул с наличием слизи или пены.
Признаки хронической формы у детей
- Непостоянство стула (поносы чередуются запорами);
- Ноющие боли в нижней области живота;
- Беспокойный сон;
- Чувство распирания;
- Слабость;
- Снижение веса;
- Низкий гемоглобин.
Лечение спастического колита
Принцип лечения спастического колита основан на нормализации стула и снижении неприятных симптомов. В период обострения назначаются антисептические препараты, которые за короткое время улучшают самочувствие, однако, не следует превышать рекомендуемый курс лечения, так как данные средства могут нарушить микрофлору кишечника.
Для уменьшения боли назначаются спазмолитики (Но-шпа, Децител), в стационаре врач прописывает холинэргетики или адреноблокаторы, но такие средства имеют тяжелые побочные эффекты, поэтому их прием нужно осуществлять только под наблюдением специалиста.
При колите на стенках образуется большое количество слизистого секрета, для снижения раздражающего эффекта могут быть назначены препараты с обволакивающим действием (кальция карбонат).
При повышенном газообразовании назначаются энтеросорбенты (энтеросгель, активированный уголь), для снижения повышенной кислотности – ацедин-пепсин, также назначаются ферментные препараты для улучшения пищеварительной функции.
При нарушении микрофлоры следует пропить курс пребиотиков или пробиотиков (только после антисептических препаратов).
Для улучшения общего самочувствия назначают поливитамины, обычно внутримышечно.
При запорах лучше использовать слабительные на масляной основе или травы, которые не вызывают раздражение слизистой. Хорошую эффективность показывает масло вазелиновое (по 1 ст.л. в день), оливковое масло (по 1/4 стакана в день), касторовое масло (1 ст.л. в день).
Если наблюдаются частые нервные перенапряжения, стрессы и пр., рекомендуется курс успокоительных средств, успокаивающие настои, легкие снотворные.
Народные средства от спастического колита
Лечение народными средствами предполагает преимущественно прием травяных настоев, клизмы.
Для клизм рекомендуется приготовить настой календулы и ромашки (1ст.л. смеси трав заварить 200мл кипятка, после остывания процедить). Во время процедуры необходимо на несколько минут задержать лекарственный настой внутри, повторять процедуру 2 раза в день. Курс лечения 1 – 3 недели, в зависимости от тяжести.
При болях, повышенном газообразовании хорошо помогают семена аниса, настоем которых нужно заменить обычный чай (1 ч.л. на 200мл воды).
При запорах народная медицина рекомендует до еды принимать сок сырого лука – 1 ч.л. 3 раза в день.
При нервных перенапряжениях эффективно помогает чай с мятой или мелиссой (3 раза в день).
При спастическом колите народная медицина рекомендует делать микроклизмы с медом – растворить в теплой кипяченой воде от 50-100г меда.
[], [], [], [], []
Питание при спастическом колите
С первых дней лечения больному следует соблюдать специальное питание.
Рацион должен быть разнообразным, включать продукты с большим количеством клетчатки (не свежий серый пшеничный хлеб, овощи, каши из круп).
Питаться нужно небольшими порциями до 6 раз в день.
Взрослым пациентам в периоды обострения заболевания рекомендуется голодать в течение первых двух дней, затем начать утро со стакана воды, в обед съесть овсянку (если беспокоит жидкий стул – лучше приготовить жидкую рисовую кашу), на ужин – овощной суп.
На следующий день можно добавить в рацион отварное мясо, рыбу, яйца.
Следует исключить продукты, раздражающие кишечник (бобовые, орехи, грибы, кожа птицы или рыбы, мясо с сухожилиями).
В острые периоды заболевания фрукты и овощи лучше есть в тушеном виде, по мере стихания острых симптомов можно добавлять в рацион сырые продукты, в первое время лучше очищать от кожицы любые фрукты и овощи.
Диета при спастическом колите
Основное значение в нормализации работы пищеварительной системы имеет диета.
При жидком стуле лучше включить в свой рацион жидкие хорошо разваренные каши (рисовая, кукурузная), кисели, разваристые супы-пюре, тушеные перетертые овощи и фрукты, запеченное или отварное мясо, рыбу.
При частых запорах лучше употреблять овощи и фрукты в сыром виде, чернослив, свежевыжатые соки из овощей, фруктов, выпечку с отрубями, вареную или запеченную тыкву, свеклу.
Исследования для диагностики спастического колита
Диагностировать спастический колит совсем не просто. Всё потому, что спастический колит не является подлинным заболеванием, а только расстройство функции кишечника и, следовательно, не существует экспертизы, которая может точно его идентифицировать.
Кроме того, симптомы колита присущи многим другим кишечным заболеваниям. Поэтому для того, чтобы достоверно установить диагноз, следует на основе анализа симптомов и анамнестических данных исключить другие заболевания, которые имеют схожею клиническую картину (дифференциальный диагноз).
Чтобы правильно провести дифференциальный диагноз, и решить, как лечение будет наиболее эффективным, требуется ряд обследований:
- Анализ кала для поиска скрытой крови или инфекции, бактериальной или паразитарной.
-
Биохимический анализ крови, а именно:
- Оценка параметров воспаления (VES, с-реактивный белок) для исключения воспалительной патологии.
- Общий анализ крови, чтобы исключить наличие анемии.
- Оценка уровня Т3 и Т4, и ТТГ для исключения нарушений функции щитовидной железы (гипо/гипертиреоз).
- Оценка уровня сахара в крови, чтобы исключить сахарный диабет.
- Оценка уровня паратироидных гормонов для исключения гиперпаратиреоза и, как следствие, нарушения метаболизма кальция.
- Исследование на антиглиадин для того, чтобы исключить непереносимость глютена.
- Гастродуоденоскопия для исключения ложно-положительного результата поиска антиглиадина.
- Теста дыхания. Для исключения непереносимости лактозы.
- Колоноскопия. Заключается во введении через анус эндоскопа с миниатюрной камерой, которая позволяет просматривать на внешнем мониторе внутренние стенки толстой кишки. Показывает ушибы, язвы, непроходимость, опухоли.
- Бариевая клизму с двойным контрастированием. Рентгенография, которая выполняется после ввода пациенту клизмы с бария в водном растворе. Барий не пропускает рентгеновские лучи и, следовательно, позволяет просматривать кишечник с помощью рентгеновского излучения. Помогает исключить опухоли, дивертикулы и изъязвления слизистой оболочки.
- УЗИ живота. Позволяет исключить патологии вне кишечника, например, камни в желчном пузыре.
- Исследование эвакуаторной функции. Рентген в реальном времени процесса дефекации с помощью методов флуоресценции. Позволяет исключить наличие препятствий и оценить функциональность и подвижность кишечника.
Методы лечения
Избавиться от надоедливых проявлений колита поможет изменение образа жизни. Надо придерживаться принципов здорового питания, заниматься спортом, часто гулять на свежем воздухе, отказаться от вредных привычек. Избегать стрессов, стараться полноценно спать.
В запущенных стадиях заболевания не обойтись без назначения лекарственных препаратов, физиотерапии и методов народной медицины.
Лекарственные препараты
Основной принцип лечения колита заключается в налаживании нормальной работы ЖКТ и уменьшении сопутствующих симптомов.
В острой стадии назначаются противовоспалительные препараты, которые быстро улучшают самочувствие и снимают воспаление, но имейте в виду, что длительный приём антисептиков нарушает микрофлору кишечника.
- Используются нестероидные препараты (Парацетамол или Диклофенак), а также антибактериальные средства (Сумамед или Азитромицин).
- Для купирования боли применяются таблетки, блокирующие спазм (Спазмоверин, Дротаверин).
- Для очищения организма от вредных токсинов принимают энтеросорбенты (Активированный уголь, Полисорб, Энтеросорб).
- Улучшить пищеварение помогут ферментативные препараты (Пензитал, Фестал).
- При раздражении слизистых назначаются обволакивающие средства (Кальция карбонат, Гастал).
- Для восстановления микрофлоры после приёма антибиотиков используются пребиотики или пробиотики (Бифиформ, Линекс).
- Для усиления естественной иммунной защиты организма назначают поливитамины (Центрум, Мульти-табс, Компливит).
- Нервные состояния и стрессы поможет снять приём седативных препаратов (Пустырник, Валериана).
- При обстипации необходимы средства, призванные раздражать моторику кишечника и обладающие слабительным эффектом (свечи с глицерином, касторовое масло, Бисакодил) и очищающие клизмы (Микролакс).
- При диарее – укрепляющие средства: Имодиум, Смекта.
Лекарственные препараты назначаются только лечащим врачом в индивидуальном порядке с учетом особенностей организма.
Перед приёмом лекарственных препаратов обязательно проконсультируйтесь у специалиста!
Физиотерапевтические процедуры
Выздоровлению и облегчению симптомов при приёме необходимых препаратов помогают физиотерапевтические процедуры:
- Прогревания (Парафиновые свечи или Озокеритолечение);
- Гальванотерапия (воздействие током);
- Лечебные ванны.
Народные рецепты
В основе нетрадиционных методов лечения лежит приём травяных отваров и применение клизм.
При запорах и наличии инфекции рекомендуется клизма с лекарственной ромашкой и цветами календулы: 1 столовую ложку сушёных трав добавляют в 200 мл кипятка, дважды в день, 1-3 недели, касательно степени тяжести.
Снять такой симптом, как метеоризм, и уменьшить боль поможет настой из семян аниса: 1 ч.л. на 200 мл воды, пить по столовой ложке 8 р. в день.
При обстипации употребляется сок свежего лука: 1 чайная ложка 3 р. в день за 30 мин. до приёма пищи.
Народная медицина советует клизмы с мёдом: 5-10 чайных ложек мёда на водный раствор.
При депрессиях и переутомлении показано пить мятный чай: трижды в день.
Эффектным слабительным послужит сок сырого картофеля: 100 мл 2 р. в сутки за 30 минут до еды.
Хорошим травяным рецептом будет настой из 15 гр. ромашки и 2 гр. валерианы: заварить в стакане кипяченой воды, отстаивать несколько часов, принимать по полкружки утром и вечером.
Превосходное средство при колите – полынь обыкновенная: 1 ст. л. полыни на 200 мл воды, назначается 2 ст. л. трижды в день. Аналогичным эффектом обладает отвар тысячелистника и сок из ягод крыжовника обыкновенного.
Понос можно лечить народными плодами: черемуха и черника, тимьян, фенхель.
Любое применение отваров или клизм проводится строго под наблюдением врача, в случае возникновения аллергии или плохого самочувствия следует прекратить приём лекарственных трав.
Противопоказания к применению, побочные эффекты
Активированный уголь, также как и другие лекарственные средства, имеет противопоказания к применению. Препарат строго запрещен к приему в случае подозрения на кровотечение из желудочно-кишечного тракта, при наличии язвенной болезни желудка и двенадцатиперстной кишки.
Отзывы об Активированном угле свидетельствуют о том, что препарат имеет побочные эффекты. Самыми частыми из них являются гиповитаминоз и запор. Врачи, зная эту особенность препарата, не разрешают своим пациентам принимать его дольше двух недель.
Специалисты в области медицины, давая положительные отзывы Активированному углю, всегда делают акцент на том факте, что он выводит из организма, как вредные вещества, так и полезные. Кроме того, препарат может стать причиной нарушения нормального всасывания белков, жиров и других важных питательных веществ из желудочно-кишечного тракта. Это может привести к постоянным запорам и метеоризму. Поэтому проходя курс лечения препаратом, необходимо сделать свое меню максимально разнообразным и богатым белками и витаминами.
Важно помнить, что бесконтрольный прием препарата может повлиять на эффективность других лекарственных средств, принимаемых совместно с ним. Например, он может ослабить действие витаминов, антибиотиков, гормональных препаратов и т.д. Женщины должны знать, что одновременный прием гормональных контрацептивов и Активированного угля может значительно снизить эффективность противозачаточного средства
В связи с этим, специалисты рекомендуют принимать препарат только по строгим показаниям и с обязательным соблюдением 2-3 часового интервала между его приемом и приемом других лекарственных средств
Женщины должны знать, что одновременный прием гормональных контрацептивов и Активированного угля может значительно снизить эффективность противозачаточного средства. В связи с этим, специалисты рекомендуют принимать препарат только по строгим показаниям и с обязательным соблюдением 2-3 часового интервала между его приемом и приемом других лекарственных средств.
Используйте Активированный уголь только по назначению и в качестве средства первой помощи. Никогда не принимайте его дольше двух недель и в больших дозах.
Дифференциальная диагностика колита кишечника
Современная медицина обладает широким спектром лабораторных и инструментальных методов исследования. С их помощью можно определить наличие патологии, её стадию и форму.
Лабораторные методы
К лабораторным методам дифференциальной диагностики колита относят:
- Общий анализ крови. Клиническая картина кишечного колита характеризуется воспалительным процессом, а это значит в крови будет определяться высокая скорость оседания эритроцитов (СОЭ), значительная концентрация тромбоцитов, лейкоцитоз, низкий уровень гемоглобина.
- Анализ кала (копрограмма). В кале может наблюдаться содержание крови, лейкоцитов и эритроцитов.
- Посевы испражнений на инфекционные и бактериальные агенты (дизентерия, холера, туберкулез и др.).
- Диагностика ПЦР. Позволяет выявить гельминтоз, а также вирусные поражения кишечника.
- Анализ на наличие специфических антител к цитоплазме клеток-нейтрофилов (pANCA) позволяет определить наличие генетических аутоиммунных патологий, которые снижают эффективность работы кишечника.
- Анализ на фекальный кальпротектин. Проводится с целью выявления Болезни Крона, вторичным признаком которой может выступать колит.
Инструментальные методы
К инструментальным методам дифференциальной диагностики колита относят:
- Контрастная ирригоскопия. В ходе исследования в прямую кишку больного вводится контрастное вещество. Через некоторое время проводится рентгенография, позволяющая оценить степень функциональных нарушений органа. Ирригоскопия даёт возможность исключить разрастание опухолей, стеноз стенок кишечника и т.д.
- Фиброилеоколоноскопия. Эндоскопический осмотр кишечника. Позволяет определить дислокацию патологического процесса, его характер и стадию, а также взять биологический материал на исследование (чтобы исключить злокачественные новообразования и возможность их формирования) .
- Ультразвуковое исследование. Проводится с целью выявить изменения просвета кишки или стенок органа.
- МРТ
- Осмотр проктолога с пальцевым исследованием ануса и прямой кишки. Проводится с целью исключить патологии прямой кишки: парапроктит, а также анальные трещины и геморрой.
- Ультразвуковое исследование органов брюшной полости и функциональные пробы печени выявляют воспаление печени, поджелудочной железы и желчного пузыря.
- Биопсия. Симптомы и клиническая картина колита очень схожи с симптоматикой различных злокачественных новообразований. Подозрительные фрагменты кишечника необходимо подвергать биопсии, чтобы исключить онкологию.
Лечение
Лечение спастического колита заключается в комплексном подходе к устранению недуга. Больному нужно изменить свой способ жизни, пересмотреть меню, заниматься спортом. Для достижения максимального эффекта и улучшения, стоит избегать стрессов, недосыпаний и гулять на свежем воздухе.
Задавая вопрос, как лечить спастический колит, доктора сразу же отвечают – диетой и лекарствами. В терапии кишечного заболевания особенное место уделяется ограничению в питании. Так как некоторая еда раздражает стенки слизистой, то её нужно устранять хотя бы на время лечения. Таким образом, диетотерапией предусматривается исключение из рациона таких продуктов:
- овощи;
- фрукты;
- чёрный кофе;
- бобовые;
- спиртное;
- газировка;
- свежая капуста.
Такие раздражающие продукты запрещены к употреблению, если у больного выявлена диарея или частое вздутие живота. А вот если у пациента недуг диагностируется с проявлением запоров, то ему, наоборот, нужно увеличить количество фруктов и овощей, которые имеют в своём составе много клетчатки. Также при затруднительном стуле нужно есть отруби и выпивать суточную норму жидкости. Независимо от того, какие у больного проявляются симптомы, диета при спастическом колите все равно назначается.

В рамках такой терапии пациенту стоит не только знать, какие продукты можно есть ежедневно, но и как их правильно употреблять. Диета при спастическом колите кишечника предусматривает соблюдение следующих рекомендаций:
- еда должна быть натуральной и не раздражать слизистую;
- желательно выбирать легкоусвояемые продукты, но калорийные;
- ингредиенты нужно варить, тушить, или готовить на паровой бане;
- жареные и копчёные продукты запрещены;
- в зависимости от симптоматики, докторами назначается преобладание в меню жиров растительного или животного происхождения;
- при усиленных сокращениях кишечника в рационе должно быть много клетчатки.
Вместе с правильным питанием, в терапии патологии не обойтись и без препаратов. Медикаментозное лечение назначается больному в индивидуальном порядке с учётом особенностей организма. Такая комплексная терапия позволяет быстро снизить уровень нервного напряжения, нормализовать двигательную функцию толстой кишки, а также улучшить пищеварительный процесс.
Благодаря медикаментам уменьшается интенсивность симптоматики. Для достижения такой цели пациенту назначаются нестероидные противовоспалительные препараты и антибиотики. Однако длительное употребление таких средств запрещено, так как они могут спровоцировать ухудшение состояния здоровья, появление осложнений, эрозий и язв на оболочке.
При употреблении антибиотиков стоит понимать, что они будут ухудшать микрофлору, уничтожая как полезные микроорганизмы, так и негативные. Поэтому больному не стоит забывать о пробиотиках — они улучшают микрофлору после терапии.
Спастический колит – недуг, в котором используется длительное медикаментозное лечение. Помимо вышеупомянутых препаратов, больному ещё нужно употреблять такие:
- обезболивающие;
- спазмолитики;
- для снижения секреции;
- вяжущие и обволакивающие;
- ферментативные медикаменты;
- витамины;
- слабительные при запорах.
При терапии спастического колита нужна не только диета и медикаменты, но и различные терапевтические процедуры. Одним из таких мероприятий считается клизма. Её можно делать как на основе воды, так и с лекарственными травами.
Зачастую клизмы доктора проводят с добавлением ромашки и календулы — чтобы снять воспалительный процесс. Не зря в медицине используются различные травы и растения. Это связано с тем, что они оказывают такой же эффект, как и медикаменты, однако не воздействуют негативно на иные органы и очень редко провоцируют осложнения. Помимо противовоспалительного эффекта, такая клизма с ромашкой и календулой окажет обволакивающее и вяжущее действие, которого можно добиться специальными препаратами.
Симптомы
Сложность диагностики спастического колита заключается в том, что его симптомы сугубо индивидуальны и неспецифичны, поэтому их легко перепутать с признаками других патологий.
В число проявлений заболевания входят:
- болевой синдром приступообразного характера, которые возникает на протяжении дня (ночью и утром неприятные ощущений больного не беспокоят) и, как правило, исчезает после акта дефекации, отхода газов, во время менструаций у женщин;
- изменение консистенции стула – он становится жидким, твердым или фрагментированным («овечий кал»), иногда наблюдаются примеси крови, ощущение неполного опорожнения кишечника и ложные позывы к дефекации;
- метеоризм, вздутие живота и урчание, которые проявляются после еды;
- поносы, запоры или их чредование, причем частота актов дефекации может быть абсолютно разной – более 3-4-х раз в день или менее 3-х раз в неделю.
В зависимости от особенностей стула и его частоты, заболевание может протекать в четырех вариантах: с запором, с диареей, в смешанной или неклассифицируемой форме.
Таблица. Формы спастического колита.
| Неклассифицируемый | Симптомы слишком разнообразны, что не позволяет отнести заболевание к одной из вышеперечисленных форм |
| Смешанный | Твердый или жидкий стул чередуются, а в общем составляют более 50% от всех случаев дефекации |
| Колит с поносом | Преобладает жидкий или водянистый кал, запоры возможны, но достаточно редко |
| Колит с запором | Кал у больных твердый или фрагментированный, могут наблюдаться редкие случаи поноса – не более 25% от всех случаев дефекации |
При синдроме раздраженного кишечника у больных не бывает примесей крови в кале, повышения температуры тела, снижения массы тела и других признаков, характерных для инфекционных заболеваний кишечника.
Диетотерапия при спастическом колите
Основные принципы
Выбор диеты при спастическом колите кишечника основывается на следующих принципах:
Пища должна быть натуральной, не раздражающей слизистую желудочно-кишечного тракта природными компонентами, например, острыми приправами, и искусственными красителями и консервантами;
Пища должна быть легкоусвояемой и в тоже время достаточно калорийной. Готовить следует на пару либо варить, тушить. Жареные, копченые продукты употреблять нежелательно;
Преобладание в рационе продуктов растительного и животного происхождения определяется типом кишечного расстройства;
Синдром раздраженного кишечника или функциональная диарея, то есть расстройство с ускоренным опорожнением кишечника, требует преобладания белковых продуктов животного происхождения в питании при спастическом колите. В этом случае полезными являются кисломолочные продукты, а нежелательными — продукты, подверженные сбраживанию — виноградный или сливовый сок. Разрешено употреблять растительную пищу, не содержащую грубой клетчатки и обязательно термически обработанную;
Если кишечные расстройства протекают с замедленным опорожнением, то необходимо выяснить природу запора, то есть установить спастический он или атонический. Именно от этого зависит преобладание животных или растительных продуктов в диете. Спастический запор требует примерно одинакового количества в рационе животного белка и клетчатки. Грубую клетчатку рекомендуется ограничить;
Для повышения активности кишечных сокращений в пищу следует добавлять значительное количество клетчатки. Ее много содержится в свежих фруктовых и овощных соках, салатах из свежих овощей, отварных и тушеных овощах, хлебе из муки грубого помола. Для улучшения перистальтики применяют пареные отруби, которые готовят так: одну столовую ложку заливают стаканом кипятка и оставляют на пять минут. После этого воду сливают, а отруби съедают с первой порцией пищи. Стимулирует работу кишечника отварная тыква или свекла, а также сухофрукты — чернослив, инжир, финики. Эти продукты способны набухать в просвете кишки, что приводит к их ускоренному изгнанию.
Диета при остром спастическом колите
Диета при остром спастическом колите основана на исключении или ограничении употребления жирной, острой, соленой пищи, которая раздражает слизистую оболочку кишечника. В рацион следует включать овощи, фрукты, бобы, цельнозерновой хлеб. Питаться необходимо дробно: малыми порциями несколько раз в день. Это поможет уменьшить диарею, снизить газообразования и сделать более стабильным состояние больного.
Диета при хроническом спастическом колите
Лечение хронического спастического колита кишечника следует начинать с самого доступного и безвредного способа — ведения дневника своего рациона.
Больным рекомендуется увеличить употребление клетчатки: овощей, фруктов, бобов, молочнокислых продуктов, сухофруктов, отрубного и цельнозернового хлеба. Необходимо исключить или, хотя бы, ограничить продукты животного происхождения, например, сливочного масла и жира, а также категорически запрещается принимать алкоголь, кофе, воду с газом и крепкий чай. Следует избегать продуктов, которые могут спровоцировать обострение заболевания или вызвать спазм: шоколад, жирное мясо, кремы, сыры, сливочное масло, цельное молоко.