Холецистохолангит
Содержание:
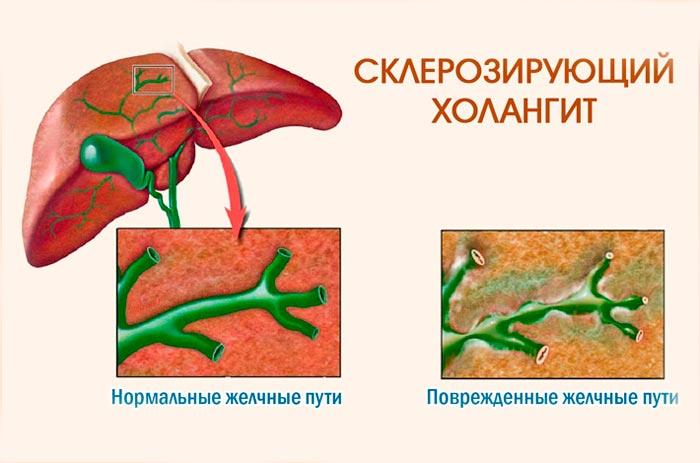
Что такое склерозирующий холангит
Это редкое хроническое заболевание печени. Имеет характерные признаки заращения и видоизменения соединительной ткани внутри и вне печеночных каналов. Холангитом называют острые воспалительные процессы в желчных путях, а склерозирующий означает – образующий рубцовую ткань.
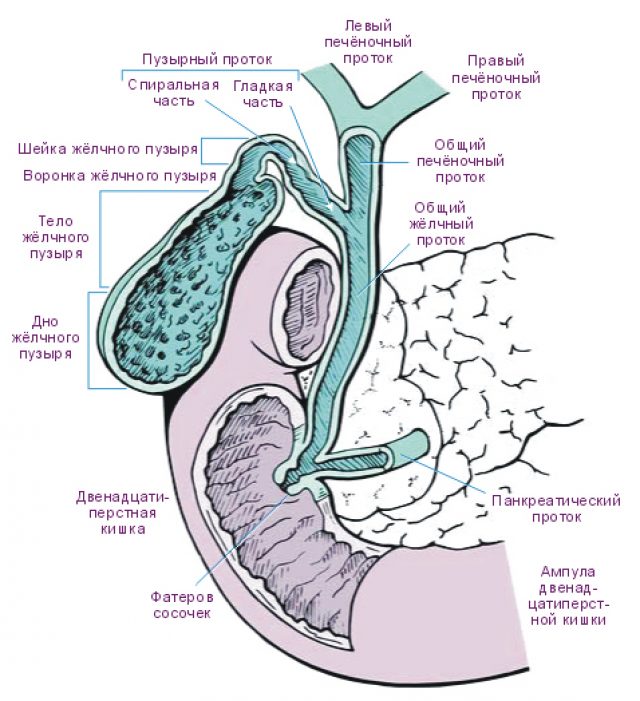
Печень располагается в верхнем отделе брюшной полости, отвечает за метаболизм жиров и углеводов с последующим удалением продуктов обмена из организма. Вещества, формирующиеся в процессе метаболизма, выводятся совместно с желчью, которая генерируется в ее тканях. Протоки делятся на правый и левый, сообщаются с двенадцатиперстной кишкой, через которую желчь выходит из организма.
При образовании первичного склерозирующего холангита каналы воспаляются, а затем рубцуются, такой процесс характеризуется нарушением вывода. Желчь начинает смешиваться с кровяным потоком — образуется желтуха. Нарушение оттока вызывает увеличение давления на стенки в каналах, создавая необратимые нарушения в тканях.
Начальная фаза болезни протекает бессимптомно. Первым активным проявлением является биохимическое изменение крови, увеличение билирубина регистрируется позже.
С помощью анализа по параметрам, таких как наличие спленомегалии, гистологическая стадия, концентрация билирубина, возраст больного, оценивается период продолжительности жизни. Прогностический индекс, рассчитанный по этим показателям, используют для определения прогресса заболевания, выясняют наилучшее время для трансплантации органа.
ЛЕЧЕНИЕ ХОЛАНГИТА.
При остром обструктивном холангите назначаются антибиотики широкого спектра действия и по эффективности действия антибиотика в первые дни лечения продолжают лечение соответствующим препаратом.
- Антибиотики. Пенициллины (ампициллин, уреидопенициллин), Цефалоспорины (цефтриаксон, цефокситин), Фторхинолоны (ципрофлоксацин, офлоксацин, моксифлоксацин) — это препараты выбора. Используют также Нитрофураны (фуразолидон, фурадонин)
- В тяжелых случаях эффективнее сочетать антибиотики с Метронидазолом.
- При неэффективности антибиотиков назначают Сульфаниламиды (этазол, фталазол, сульфадиметоксин).
Целесообразность и правильность выбранного препарата уже можно заметить в первые сутки лечения. При неэффективности меняют антибиотик. - При Гнойном холангите лечение чаще всего хирургическое. Проводят эндоскопическую папиллосфинктеротомию после предварительной ретроградной холангиографии.
При хроническом холангите необходимо прежде всего выяснить и устрянить первичную причину холангита, начать лечение сопутствующего заболевания (холецистита, дуоденита, дискинезии), также необходима лечебная диета, диета №5.
Продолжительность жизни
Сколько живут при холангите? Само заболевание на продолжительность жизни не влияет, но провоцирует такие осложнения, которые приводят к смертельным исходам:
- Перитонит.
- Абсцесс брюшной полости.
- Панкреатит.
- Печеночная недостаточность.
- Внутрипеченочные абсцессы.
- Сепсис.
- Биллиарный цирроз.
- Холангиокарцинома.
Здесь следует не затягивать с лечением и не заниматься самолечением. Обращайтесь за врачебной помощью при первых симптомах.
https://youtube.com/watch?v=eaqUGYz9D6g
Холангит – это нарушение функционирования печени, при котором воспаляются желчные протоки.
При этом основное заболевание нередко сопровождается желчнокаменной болезнью, язвенным колитом, паразитарными патологиями. Холангит был открыт в 19 веке. Исследованием данного заболевания занимались в основном медики Европы. Стремительный технический прогресс в 20 веке дал возможность ученым более детально изучить данную патологию, выявить причины воспалительного процесса. К концу 20 века в медицине появилось множество эффективных путей лечения холангита.
В зоне риска находятся все люди. Подобное нарушение ЖКТ встречается у мужчин и женщин разных возрастных категорий. Однако чаще всего болезнь диагностируется у представительниц слабого пола в возрасте 50-60 лет. Медики связывают это с тем, что меняется гормональный фон, метаболизм замедляется, уровень иммунитета понижается.
Классификация болезни
Перед тем как начать лечение холангита необходимо точно определить тип процесса. Заболевание классифицируют по определенным признакам, различают ее острую и хроническую форму.
Заболевание в острой форме выражается на фоне абсолютной обструкции желчного пузыря. Симптоматика проявляется интенсивно, качество жизни пациента стремительно ухудшается. Снижается работоспособность, появляется боль в правом подреберье, способная иррадиировать в предплечье и лопатку. Возникают диспепсические расстройства.

Острый холангит лечится только в условиях стационара. Лечение начинается с установления причин, провоцирующих болезнь. Если патология проявилась на фоне закупорки протоков конкрементами, проводится экстренная операция.
Хронический холангит характеризуется развитием воспалительного процесса во внепеченочных и внутрипеченочных желчных путей. При длительном течении патологии, секрет желчного пузыря попадает в общий кровоток. Вероятность возникновения затяжной болезни – минимальна, она является самым редким заболеванием билиарной системы. Но, в отличие от острого течения диагностируется у пациентов среднего возраста.

В гастроэнтерологии выделяют такие виды:
- холедохит – диагностируют при воспаление общего протока;
- ангиохолит – определяется в случае, когда воспалительный процесс затрагивает внутрипеченочные и внепеченочные желчевыводящие каналы;
- холецистохолангит – определяют при воспаленном состоянии протоков и желчного пузыря в совокупности;
- папиллит – характеризуется дисфункцией большого дуоденального сосочка.
В зависимости от типа происхождения холангита выделяют бактериальное, асептическое, паразитарное, аутоиммунное и склерозирующее.
Острая форма
Рассматривая патоморфологические изменения, острый холангит разделяют на подтипы, представленные в таблице:
| Наименование | Краткая характеристика |
| Гнойный холангит | Опасное развитие, для которого характерно расплавление стенок желчевыводящих путей. При поражении этого типа не исключено образование множественных внутренних абсцессов. |
| Дифтерический | Для заболевания этого типа характерно формирование глубоких язв на поверхности слизистых оболочек с последующим шелушением и появлением инфильтрации на стенках. Впоследствии происходит отмирание тканей. |
| Катаральный холангит | Проявляется выраженным отеком слизистых оболочек, выстилающих желчевыводящие протоки изнутри. Из-за активного притока крови к областям поражения происходит перенасыщение тканей лейкоцитами с последующим отслаиванием эпителиальных тканей. |
| Некротический | Характерно формирование омертвевших областей, воспаляются они из-за агрессивной ферментной деятельности поджелудочной железы. |
Точно установить подтип острого холангита помогает диагностика – зондирование. Схема терапевтического вмешательства всегда определяется после получения биохимического анализа крови пациента.
Хроническое течение
Классификация хронического холангита, с описанием каждого подтипа данного процесса рассмотрена в следующей таблице:
| Наименование | Описание |
| Склерозирующий | Редкое поражение желчных путей, нарушающее естественный процесс оттока секрета. Особенность этой формы в том, что болезнь долго не проявляется клинически и в конечном итоге приводит к развитию печеночной недостаточности или вызывает цирроз. |
| Латентный | Для патологии характерно полное отсутствие или слабое проявление болевого синдрома в правом подреберье. Основным диагностическим признаком, по которому можно заподозрить прогресса болезни является увеличение печени. |
| Рецидивирующий | Симптомы заболевания донимают пациента периодически. Короткие периоды ремиссии резко сменяются повторным обострением. |
| Септический (длительно текущий) | В большинстве случаев протекает в скрытом виде. В период ремиссии частично восстанавливается естественный отток желчи, пациент ощущает себя нормально. Рецидив проявляется резко, симптомы выражаются в остром виде. Поражение опасно развитием септического билиарного шока. |
Опасность хронического холангита в том, что пациент в течение продолжительного времени способен не подозревать о его прогрессе. Для заболевания характерно скрытое развитие. Обострения на начальном этапе формирования возникают крайне редко и проявляют себя слабо.
Виды и формы заболевания
В зависимости от причины нарушения, различают следующие формы холангита:
-
Бактериальный.
-
Вирусный.
-
Паразитарный.
-
Аутоиммунный.
-
Онкологический.
В зависимости от особенностей течения болезни, выделяют следующие ее разновидности:
-
Острый холангит. Нарушение имеет яркую клиническую картину. Самочувствие больного значительно ухудшается.
-
Хронический холангит. Заболевание то обостряется, то случается его ремиссия. Когда острая фаза минует, человек не будет испытывать каких-либо симптомов нарушения.
Острая форма холангита
Острый холангит имеет инфекционную природу. Развивается нарушение неожиданно для самого больного. Желчные протоки воспаляются, в них начинает скапливаться желчь. Иногда происходит полная закупорка путей. Если заболевание имеет легкое течение, то есть возможность справиться с ним медикаментозными методами. К операции прибегают в том случае, когда развиваются осложнения.
Острый холангит протекает в разных формах, среди которых:
-
Катаральный холангит. Такое поражение желчных протоков считается самым легким. Слизистая оболочка желчных путей краснеет и отекает. Симптомы нарушения у больного выражены слабо, лечение отсутствует. Поэтому именно катаральный холангит нередко приобретает хроническое течение.
-
Дифтерический холангит. Слизистая оболочка желчных путей покрывается язвами, на которых образуется пленка. Под ними участки некроза начинают быстро разрастаться. Нередко дифтерический холангит с желчных путей переходит на печень.
-
Гнойный холангит. В желчных протоках начинает скапливаться гной. Воспаление быстро прогрессирует, распространяется на расположенные рядом ткани и органы.
-
Некротический холангит. Желчные пути подвергаются некрозу, так как в них проникают ферменты, вырабатываемые поджелудочной железой. Именно они начинают разъедать протоки изнутри. Эта форма холангита является наиболее опасной, так как может стать причиной воспаления брюшины или печени.
Хроническая форма холангита
Если рассматривать холангит в общей структуре заболеваний гепатобилиарной системы, то диагностируется он не часто. Воспаление желчных протоков преимущественно является вторичным нарушением, которое возникает на фоне других патологий органов ЖКТ. Особую опасность в этом плане представляет поражение желчного пузыря и печени. У 1/3 пациентов холангит является следствием удаления желчного пузыря.
Холангит может иметь различное течение:
-
Латентная форма. При этом симптомы патологии полностью отсутствуют.
-
Рецидивирующая форма. Заболевание то обостряется, то затихает.
-
Септическая форма. В протоках скапливается гной. Заболевание имеет тяжелое течение и может стать причиной гибели больного.
-
Абсцедирующая форма. В желчевыводящих путях формируются участки абсцесса, заполненные гнойными массами.
Отдельно нужно выделить такую форму болезни, как первичный склерозирующий холангит. При этом нарушении воспаление имеет неинфекционный характер. По мере прогрессирования патологии желчные пути сужаются, отток желчи нарушается. На терминальной стадии болезни они полностью зарастают, у больного развивается цирроз печени.
Склеротический холангит относится к тяжелым патологиям. Полностью избавиться от болезни невозможно. За 10 лет у таких пациентов формируются необратимые изменения в печени.
Виды холангита в зависимости от места сосредоточения воспалительного процесса:
-
Холедохит. Воспаление общего желчного протока, который называется холедох.
-
Ангиохолит. Воспаление мелких желчных протоков.
-
Папиллит. Воспаление фатерова сосочка. Он располагается в том месте, где общий желчный проток впадает в 12-перстную кишку.
-
Тотальное воспаление системы желчевыводящих путей.
Как лечить холангит
Лечение холангита направлено на устранение сдавливания желчных протоков, очищение организма от токсинов, купирование воспаления. Консервативная терапия включает в себя диету и прием лекарственных средств. Лечение проводится антибиотиками, спазмолитиками, гепатопротекторами и т.д.
При невозможности восстановления проходимости желчевыводящих протоков прибегают к физиотерапевтическим процедурам и оперативному вмешательству. Для устранения симптомов интоксикации применяют плазмаферез или электрофорез с абсорбирующими растворами. Пациенты с аутоиммунным холангитом направляются только в стационар. Самым эффективным методом лечения является трансплантация донорской печени.
Диета и общие рекомендации
Диетотерапия – ключевая составляющая лечения болезней, при которых нарушается пищеварение. Диета при холангите направлена на снижение нагрузки на печень, восстановление проходимости пораженных каналов. Питание на каждый день расписывается гастроэнтерологом или диетологом.

Хроническая форма заболевания встречается чаще острой и развивается после обострения болезни и в качестве самостоятельного заболевания, изначально принимая затяжное течение.
На период лечения из рациона исключают продукты с легкоусвояемыми углеводами:
- кондитерские изделия;
- сдобное тесто;
- консервацию;
- маринованные овощи;
- жирное мясо.
Чтобы предупредить избыточное желчеобразование, питаются дробно по 6-7 раз в день маленькими порциями. В меню включаются:
- макаронные изделия;
- кисломолочные продукты;
- тушеные и отварные овощи;
- нежирное мясо (куриное филе, крольчатина).
Важное значение при лечении болезни имеет питьевой режим. Чтобы предупредить скопление токсинов в организме, надо выпивать по 1.5-2 л чистой воды в сутки
Медикаментозная терапия
Острый холангит у детей лечится только в стационарных условиях. Для устранения воспаления и болей в желчевыводящей системе используются:
- антибиотики (Ампициллин, Доксициклин) – ликвидируют бактериальную флору в пораженных протоках, уменьшают отечность тканей;
- спазмолитики (Папаверин, Платифиллин) – купируют спастические боли за счет расслабления мускулатуры пораженных протоков;
- желчегонные препараты (Холензим, Аллохол) – восстанавливают отток желчи в кишечник, предупреждают механическую желтуху;
- противогельминтные средства (Никлозамид, Левамизол) – уничтожают паразитов в кишечнике, снижают раздражение слизистых ЖКТ.
Антибактериальная терапия проводится при инфекционном (септическом) воспалении. При печеночной недостаточности в схему лечения включают стероидные препараты (Преднизолон, Метилпреднизолон). Они ликвидируют воспаление и отечность, за счет чего улучшается проходимость желчевыводящих каналов.
Физиотерапевтическое лечение
Воспаление желчных путей сопровождается интоксикацией организма, нарушением пищеварения. Чтобы устранить симптомы, назначают физиотерапевтическое лечение:
- озокеритотерапия;
- плазмаферез;
- УВЧ-терапия;
- хлоридно-натриевые ванны;
- грязелечение;
- диатермия;
- электрофорез;
- магнитотерапия;
- индуктотермия;
- микроволновая терапия.
Большинство аппаратных процедур применяется вне обострения воспаления в желчевыводящей системе. Противопоказано использовать теплолечение при остром бактериальном холангите.
Хирургическое вмешательство
При осложненных формах патологии назначается оперативное вмешательство. Чтобы восстановить желчеотведение, используются:
- транспеченочное дренирование желчных каналов – санация пораженных протоков с помощью катетера;
- эндоскопическое стентирование холедоха – устранение рубцов в желчных протоках с заменой пораженных областей протезами;
- папиллосфинктеротомия – рассечение дуоденального соска между тонким кишечником и желчевыделительным каналом.
В случае закупорки протоков и желчного пузыря камнями проводится полостная операция по удалению органа (холецистэктомия). Хирургическое лечение аутоиммунного холангита эффективно путем трансплантации печени.
Народная медицина
Лечение холангита народными средствами проводится параллельно с антибактериальной терапией и диетотерапией.

Мы крайне не рекомендуем заниматься самолечением, предварительно не посоветовавшись с врачом.
Для снятия воспаления в желчевыводящей системе используются:
- бессмертник песчаный;
- двудомная крапива;
- зверобой продырявленный;
- полевая мята;
- кукурузные рыльца;
- календула;
- лекарственная ромашка;
- корни барбариса;
- чистотел;
- корень одуванчика.
Альтернативная терапия чревата аллергическими эффектами. Поэтому перед использованием отваром и настоев нужно советоваться с гастроэнтерологом.
Методы лечения холангита
Выбор терапии зависит от состояния пациента, симптомов, а также данных диагностических исследований. При острой и многих хронических формах болезни выполняется госпитализация. Лечение холангита – сложный многоэтапный процесс, включающий оказание неотложной помощи, при необходимости оперативное вмешательство, а также длительную восстановительную терапию.
Медикаментозная терапия
Входит в состав консервативного лечения. Цель – освободить желчевыводящие протоки, снять воспаление. Преимущественный состав лекарственных средств – антибиотики, которые принимают не менее 10 дней. Точный подбор препаратов выполняют после посева желчи. Дополнительно пациенту требуется:
- Восстановить реологические свойства крови. Для этого вводят Реополиглюкин или Пентоксифиллин.
- Повысить показатели центральной гемодинамики. Могут использовать плазму, кардиотонические средства, электролитные растворы и т.д.
- Устранить интоксикацию. Вводят инфузионные растворы, выполняют форсированный диурез.
- Восстановить клетки печени. Подбирают витаминный комплекс, а также назначают Эссенциале.
Для снятия болевых симптомов прописывают анальгетики, а для улучшения пищеварения – ферментные препараты.
Физиотерапевтическое лечение
Неотъемлемая часть консервативного лечения и восстановительной терапии. Лечащий врач индивидуально назначает процедуры – диатермию, УВЧ, парафиновые или озокеритовые аппликации на область печени, лечебную физкультуру, санаторно-курортное лечение.
Хорошие результаты показало пребывание в специализированных санаториях Кавказских Минеральных Вод, а также в Трускавце.
После завершения восстановительной терапии требуется на протяжении нескольких лет для закрепления результата строго придерживаться предписанной гастроэнтерологом диеты.
Хирургическое вмешательство
Оперативное лечение показано при симптомах нарушения оттока желчи, если проведенные до этого консервативные методы не дали должного результата. Предпочтение отдается эндоскопической хирургии как наименее травматичной для пациента. С ее помощью удается выполнить дренирование желчных протоков, удалить имеющиеся камни и конкременты. Кровопотеря при такой операции минимальна, а восстановительный период сокращается до минимума. А цена операции на данный момент приблизилась к традиционной лапаротомии. К полостным операциям прибегают, только если имеет место гнойный холангит.
Народная медицина
При хронических формах холангита у взрослых лечение под контролем врача может включать применение травяных сборов, устраняющих типичные симптомы застоя желчи. Рецептов довольно много, все они относятся к желчегонным.
| Тысячелистник, календула, спорыш в равных пропорциях | 2 ст. л. смеси настаивают 1 час в 0,5 л кипятка (в термосе). Отфильтрованный настой пьют 3 раза в сутки за 20 мин. до еды на протяжении 30 дней. |
| Мята, вахта трехлистная, кориандр, бессмертник | Помогает снять болевой синдром, улучшить отток желчи, стимулирует работу печени. Смесь в равных пропорциях в количестве 1 ст. л. заваривают 200 мл кипятка и настаивают 1 час. Процеженный настой принимают по 2 ст. л. натощак за 20 мин. до еды на протяжении 3 недель. |
| Пижма | 1 ст. л. сухой травы с цветками настаивают в 200 мл кипятка в течение 1 часа. Выпивают по 1 ст. л. перед едой. Средство улучшает отток желчи и оказывает антисептическое воздействие на воспаленные протоки. |
Строго не рекомендуется принимать стимулирующие выделение желчи средства без консультации с лечащим врачом. Ошибочно подобранный сбор может ухудшить состояние.
Описание заболевания, причины возникновения
Холангит является заболеванием воспалительного характера, возникающее и протекающее в желчных каналах (ангиохолит). Симптомы и лечение холангита — актуальные вопросы по причине постоянного роста числа заболевших
Из-за опасного течения болезни и ее последствий важно знать, что такое холангит, его симптоматику, причины появления и терапию.
https://youtube.com/watch?v=eaqUGYz9D6g
Желчными протоками называют систему каналов, их главная задача — отвод желчи из печени и желчного пузыря в двенадцатиперстную кишку. Процесс осуществляется благодаря секретному давлению в каналах, создаваемому печенью, и тонусу самих стенок
Воспалительный процесс в желчных протоках появляется из-за множества причин, поэтому так важно на начальном этапе провести грамотную диагностику и выявить истинный фактор, провоцирующий заболевание. Выделяют следующие распространенные причины появления холангита
Первая причина — холестаз. Термин означает застой желчи в желчевыводящих каналах при повышенном желчном давлении. Заболевание развивается из-за камней, попадающих в желчные протоки и перекрывающие их; опухолей, которые оказывают сдавливающее воздействие; сужений рубцового характера. Следующая причина — развитие свища, который образуется на переходе между ЖКТ и желчными путями. Раны возникают из-за патогенных микроорганизмов, попадающих через двенадцатиперстную кишку. Еще одна причина — глистная инвазия — приводит к тому, что желчные протоки забиваются паразитами (лямблии и аскариды)
Выделяют следующие распространенные причины появления холангита. Первая причина — холестаз. Термин означает застой желчи в желчевыводящих каналах при повышенном желчном давлении. Заболевание развивается из-за камней, попадающих в желчные протоки и перекрывающие их; опухолей, которые оказывают сдавливающее воздействие; сужений рубцового характера. Следующая причина — развитие свища, который образуется на переходе между ЖКТ и желчными путями. Раны возникают из-за патогенных микроорганизмов, попадающих через двенадцатиперстную кишку. Еще одна причина — глистная инвазия — приводит к тому, что желчные протоки забиваются паразитами (лямблии и аскариды).
Основную массу пациентов, согласно статистическим данным, составляют женщины в возрасте от 50 до 70 лет. Последние годы врачи отмечают возрастание на 40% числа людей с данной патологией.
Симптомы (признаки) холангита
Острый холангит
Начало внезапное, ярко выраженное. Первые признаки не специфичны только для холангита:
- лихорадка с ознобом;
- болевой синдром (справа под ребрами, отдающий в плечо, лопатку);
- тошнота, рвота (возможен понос);
- прогрессирующая интоксикация (сердцебиение, потливость, падение давления, слабость, головная боль и др.).
Со временем добавляются новые признаки:
- увеличение печени;
- резкая боль в печени при пальпации;
- желтушность склер и кожных покровов;
- кожный зуд;
- возможно увеличение селезенки.
При агрессивном течении холангита состояние продолжает ухудшаться и характеризуется:
- сильной желтухой;
- признаками печеночно-почечной недостаточности;
- поражение поджелудочной железы;
- сбоями в работе сердца;
- неврологическими проявлениями.
Гнойный холангит
Разновидность острого. Название отражает тяжесть и характер воспаления и сопутствующих органических изменений.
Симптомы аналогичны вышеперечисленным. Течение тяжелое с прогрессирующей интоксикацией и признаками поражения нервной системы. Часты осложнения, угрожающие жизни пациента (перитонит, эмпиема плевры, абсцесс и др.).
Билиарный холангит
Редкая форма деструктивного воспалительного поражения всех желчных магистралей, причина которого до конца не ясна. Название происходит от латинского термина «bilis», обозначающего желчь.
Коварство данного недуга заключается в отсутствии ранних симптомов. Желчные протоки постепенно разрушаются, замещаясь соединительной тканью. Настораживающие признаки очень неспецифичны (слабость, боль в правом подреберье, чувство тяжести в желудке и др.) В острой фазе клинические проявления аналогичны описанным выше.
Первичный билиарный холангит относят к воспалительным патологиям протоков аутоиммунного характера.
Хронический холангит
В период обострения характерны «острые» симптомы. В целом характеризуется стертыми, но неуклонно прогрессирующими симптомами. Основные — боль или дискомфорт справа под ребрами, незначительно повышенная температура, слабость, тенденция к увеличению печени, слабо выраженная желтушность склер, возможен кожный зуд. Со временем возможно присоединение симптома «барабанных палочек» (утолщение концевых фаланг), свидетельствующего о склеротических изменениях, которые могут вылиться в цирроз печени.