Хологенная диарея
Содержание:
Как помочь себе в домашних условиях
Однократный понос с содержанием желчи лечения не требует. Настораживать должны следующие признаки у взрослых:
- повышение температуры тела;
- выраженные боли в животе;
- частая дефекация;
- сочетание с тошнотой, рвотой;
- постоянный и длительный понос.
Во всех этих случаях необходимо обратиться к врачу, а при выраженности и длительности симптомов более суток делать это лучше срочно.
Если заболел ребенок до трех лет, то ему необходимо особое внимание. Частый жидкий стул у детей может приводить к обезвоживанию, что крайне опасно
Поэтому, даже если никаких других симптомов нет, лучше вызвать неотложку. А если присоединяются температура и боли, то и Скорую помощь.
Если рвет желчью, что делать, лучше всего объяснит врач, а до его приезда можно постараться очистить желудок от непереваренной пищи. Для промывания желудка можно пить больше жидкости. Чтобы как можно быстрее очистить желудок, больной должен выпить не менее 2 л чуть подогретой воды, причем делать это нужно сидя, совершая глотки без перерывов. Промывать желудок этим способом можно, если у взрослого в анамнезе нет инфаркта, гипертонии, язвы желудка, гастрита или желчнокаменной болезни.
Если рвет желчью на фоне алкогольной интоксикации, после промывания желудка следует принять сорбент — препарат ускорит выведение токсинов и состояние нормализуется быстрее. В остальных случаях достаточно будет поддерживать водный баланс, каждые полчаса давая больному чистую воду или подкисленные несладкие отвары. На вопрос, зачем это делать, специалисты отвечают: чтобы избежать обезвоживания, наступающего в организме из-за выведения жидкости во время рвоты.
Схема действий несколько меняется, если рвота желчью возникла у ребенка:
- Для того чтобы очистить желудок, достаточно предложить ребенку 2-3 стакана воды.
- Интоксикация снимается приемом сорбентных лекарств, дозировка которых определяется по инструкции к препарату соответственно возрасту ребенка.
- Укладывая ребенка, следите за тем, чтобы его голова находилась чуть выше тела. Оптимальной позой считается положение на боку.
- Измерьте температуру. Нередко после приступа она поднимается выше 38ºС, в этом случае нужно дать жаропонижающее.
Эти рекомендации по поводу того, что делать, если рвет желчью ребенка, касаются только однократных приступов. Необходимо срочно обратиться к врачу, если после приема жаропонижающих препаратов температура остается высокой и рвота не прекращается в течение нескольких часов. Сильная интоксикация может быть симптомом опасных инфекций, для лечения которых ребенка придется госпитализировать.
Рвота желчью при отравлении — это защитная реакция организма на попадание токсинов. Приступы могут повторяться до тех пор, пока вещество, спровоцировавшее отравление, полностью не выйдет из организма
Здесь важно как можно быстрее провести очищение желудка, после чего восполнить потери воды, возникающие в результате интоксикации
Противорвотные вещества, если отторжение желчи происходит из-за нарушений работы ЖКТ, бесполезны. Даже если они сведут на нет рвотный рефлекс, это приведет к повреждению желудка из-за воздействия желчных кислот. Чтобы избавиться от неприятных симптомов, необходимо промыть желудок.
Данная мера – лишь временное решение. Она позволяет ненадолго снять недомогание, устранить привкус горечи. Чтобы приступы не произошли вновь, необходимо обратиться к врачу. Терапевт или гастроэнтеролог назначит лечебные меры.
Лечение желчного поноса народными средствами
- Сок рябины принимать по две столовые ложки за полчаса до еды дважды в день. Рябина обладает выраженными противомикробным, вяжущим свойствами. Является источником витаминов, органических кислот, пектинов и других полезных веществ, благоприятно воздействующих на работу пищеварительной системы.
- Измельчить одну среднюю грушу, залить стаканом кипятка, настоять, укутав, в течение шести часов. Средство пьют по 50 миллиграмм за полчаса до приема пищи. Данное средство отлично закрепляет стул, содержит множество полезных веществ, обладает противомикробным действием. К тому же оно усиливает защитные функции организма, помогая бороться с недугом.
- Перемолоть в кофемолке корни пырея, употреблять каждые несколько часов, запивая водой. Дозировка порошка – на кончике ложечки.
Нужно помнить, что любое лекарственное растение имеет противопоказания, стоит проконсультироваться по поводу его применения в качестве лечения диареи с вашим лечащим врачом, так как именно в вашем случае оно может не подойти.
https://youtube.com/watch?v=Y6AEZiaKIWI
Комплексная терапия
Основную терапию направляют на устранение избытка и регуляцию поступления желчных кислот в тонкий кишечник. Если придерживаться правильной тактики, то понос излечивается в течение 2–4 недель. В последующем необходима сбалансированная диета, а также полезное действие в этом случает оказывают адсорбенты.
Желчегонные лекарства
Препарат выбора с доказанной терапевтической эффективностью — Гепабене. Лекарство улучшает сократительную функцию желчного пузыря, предупреждает поступление ЖК в пустой кишечник, устраняет спазмы. Препарат принимают по схеме, определенной врачом.
Адсорбенты
Лекарства связывают ЖК до поступления в толстый кишечник и выводят из организма. За счет устранения излишка кислот циркуляция желчи восстанавливается практически до нормы.
Эти лекарства имеют обширный список противопоказаний и не продаются в России, но гарантированно лечат диарею.
Как замена могут назначаться: Бактистатин, Карбосорб, Энтеродез, Смекта.
Лекарства принимают с интервалом от еды — 2-3 часа.
Антибиотики и кишечные антисептики
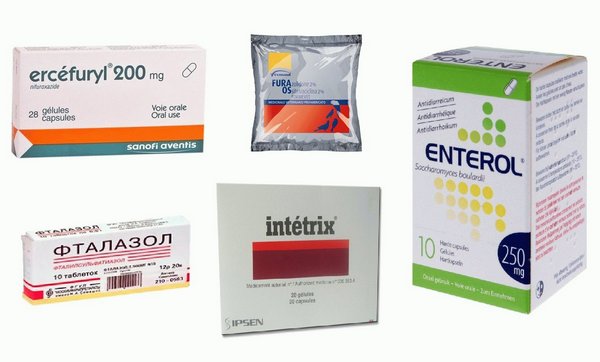
Лекарства этих групп назначаются при дисбактериозе. Выбор средства зависит от поражения определенного отдела и нарушений всасываемости кишечника.
- Энтерофурил — действует на кишечные микробы, действующим веществом является нифуроксазид.
- Эрсефурил — является французским аналогом первого.
- Интетрикс — эффективный препарат широкого спектра, в составе имеет 3 антисептика, не вызывает дисбактериоз.
- Ципрофлоксацин — антибиотик из категории фторхинолов, препятствует размножению вредных бактерий.
- Таривид — назначают при различных инфекциях, в т. ч. брюшной полости и желчного пузыря.
- Нитроксолин — относится к противомикробным препаратам, хинолонам, но не является антибиотиком, бактерии не вырабатывают к нему устойчивость.
- Рифаксимин — на основе ансамицина, относится к противодиарейным средствам широкого спектра действия.
Лечение проводят коротким курсом — 5–10 дней.
Пребиотики
https://youtube.com/watch?v=5WSFDeBNb84
- Бифидумбактерин.
- Бификол.
- Бактисубтил.
- Энтерол.
- Линекс.
- Лактобактерин.
Длительность курса лечения 1–2 месяца.
Диета
Если речь идет о хроническом, нечастом поносе желчью, то в таких случаях показана достаточно строгая диета. Любое ее нарушение способно вызвать ухудшение состояния или, если понос желчью прекратился, вернуть его.
Цель диеты – сделать вывод желчи более равномерным, а работу кишечника максимально облегчить. Поэтому питание должно быть дробным, 5-6 раз в день, а пища – легкоусвояемой. Алкоголь, газированные напитки, крепкий кофе и чай нужно исключить. Под запретом также острое, жареное, жирное, бобовые, сырые овощи и фрукты, жирные кондитерские изделия. Более подробные рекомендации по питанию предусматривает специальная диета при заболеваниях желчного пузыря.
Разрешены:
- вязкие каши (кроме пшенной и перловой) на воде или с небольшим добавлением молока;
- печеные овощи и фрукты;
- тушеные овощи;
- отварное мясо птицы, кролика;
- нежирные сорта рыбы, отварные или на пару;
- протертые супы;
- нежирные кисломолочные продукты, в том числе творожные запеканки.
- яйца – в составе блюд, можно в виде омлета, но не более 1 в день.
Через некоторое время диету можно будет расширить за счет свежих овощей и фруктов, нежирных сортов мяса, увеличить количество тушеных блюд в меню, перейти на запеченную птицу и рыбу. Постепенно добавляя продукты, можно, если болезнь вылечена, составить меню, диетичность которого будут выдавать только отсутствие алкоголя, сала, сливочного масла и копченостей.
Сам по себе понос желчью нестрашен. Но он порой указывает на серьезные заболевания, которые могут, если их запустить, навредить здоровью. Среди болезней, которые сопровождаются поносом с желчью, распространены – холецистит, дискинезия желчных путей, желчнокаменная болезнь, а также тяжелые воспалительные заболевания кишечника.
https://www.youtube.com/watch?v=W5x7nv1ek4QVideo can’t be loaded because JavaScript is disabled: Первые симптомы проблем с желчным пузырем, которые не стоит игнорировать (https://www.youtube.com/watch?v=W5x7nv1ek4Q)
Диагностика
Обследование всегда начинается с осмотра больного и сбора анамнеза. Врач расспрашивает пациента о проявляющихся признаках – частоте и характере жидкого стула, наличии других симптомов, предположительной причине возникновения поноса.
Далее проводятся такие диагностические мероприятия:
- сбор биологических жидкостей – кровь, кал, моча;
- ультразвуковое исследование;
- эндоскопия;
- колоноскопия;
- копрограмма.
Особое внимание при лабораторных методах обследования обращают на состояние фекалий – цвет, запах, структура, примеси, наличие тех или иных веществ. Но главное – уровень желчной кислоты
Почему появляется патология?
Наличие желчи в испражнениях у взрослого возможно по ряду причин:
- дисбактериоз;
- отравление организма;
- недуги желчного пузыря;
- хологенная диарея.
При разрушении микрофлоры испражнения могут поменять консистенцию и оттенок. При дисбактериозе полезные микробы, которые помогают преобразовывать желчь, погибают.
Непереработанная желчь выходит вместе с каловыми массами, при этом слизистая кишечника обжигается.
Нарушение микрофлоры происходит чаще всего в результате приема антибактериальных препаратов. Человек лечит один недуг, сразу приобретает другой.
Без полезных бактерий пищевые продукты не перерабатываются, а гниют в кишечнике. В результате цвет фекалий меняется на темно-зеленый или черный. Каловые массы приобретают запах гнили.

Острое отравление пищевыми продуктами является причиной нарушения функционирования органов пищеварения. У здорового пациента еда перемещается с определенной скоростью.
За это время билирубин успевает перерабатываться, каловые массы становятся коричневыми. Интоксикация организма ускоряет передвижения пищевого кома по кишечнику, поэтому билирубин остается в непереработанном состоянии и вместе с калом выводится из организма.
Кал при этом становится зеленоватым, желтым или черным. Пациент должен принять сорбенты и обратиться за помощью к доктору.
Желчь накапливается в желчном пузыре. Это основной фермент, расщепляющий липиды. Если нарушаются функции желчного, то весь процесс переваривания пищевых продуктов нарушается.
Желчь при таких недугах перерабатываться не будет, а выйдет из организма вместе с каловыми массами, при этом фекалии изменят свой цвет.
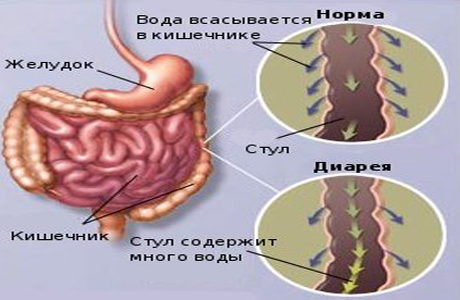
При плохом всасывании желчной кислоты начинается хологенная диарея. При этом недуге пациент испытывает частые позывы испражняться, а стул содержит сгустки желчи.
Основная причина патологии — в кишечник попадает некоторое количество желчи, которое раздражает стенки органа, в результате чего у больного начинается диарея.
Причины хологенной диареи
Если выходит желчь и понос сильный, причины могут быть следующими:
- инфекционное заболевание;
- дисбактериоз кишечника;
- произошло отравление;
- алкогольная передозировка;
- избыток жирной пищи в рационе;
- болезни желчного пузыря;
- операция на кишечнике.
В тех случаях, когда желчный пузырь не смог полноценно справиться со своими функциями, развивается понос с желчью.
Из-за удаления органа
Диарея после удаления желчного пузыря происходит практически у всех пациентов. Почему организм так реагирует на холецистэктомию?
Желчный пузырь играет важную роль в процессе пищеварения. Орган представляет собой полый мешочек, в котором скапливается желчь. Одновременно с проникновением в кишечник пищи, пузырь выталкивает определённое количество желчной кислоты, которая способствует полноценному расщеплению жиров.
Желчь вырабатывается специальными клетками печени, а потом по протокам поступает в желчный пузырь. У взрослого человека в сутки может вырабатываться до 2 литров желчи. Когда орган удалён, эта кислота нигде не скапливается, а сразу попадает в пищеварительный тракт. Поэтому понос после удаления желчного пузыря не редкость.
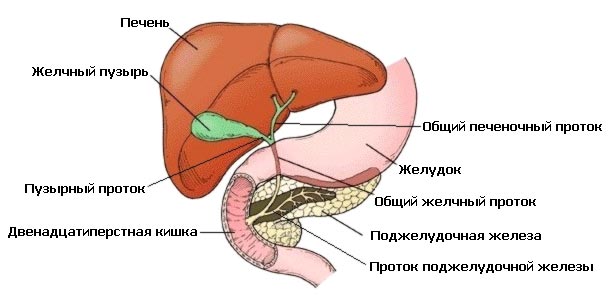
Чтобы понять, почему после данной операции часто может развиваться расстройство кишечника, следует разобраться, что же происходит внутри. Когда желчный пузырь отсутствует, желчь не скапливается в каком-то месте, а практически постоянно поступает в пищеварительный тракт. Это вещество играет важную роль в обработке жиров. После холецистэктомии концентрация желчи становится ниже, а, значит, вещество уже не настолько эффективно расщепляет эти соединения.
Многие пациенты не знают, что делать после холецистэктомии, чтобы снизить вероятность развития диареи. Порой восстановить нормальную перистальтику удаётся со временем, у кого-то даже кишечник самостоятельно подстраивается под новые обстоятельства. Если развились симптомы хологенной диареи, поможет грамотная диета и некоторые рекомендации.
Почему орган удаляют
Лечение некоторых заболеваний желчного пузыря проводятся именно хирургическим путём. Нередко применение медикаментозной терапии не даёт эффекта.
Удаление желчного пузыря обязательно в тех случаях, когда он представляет опасность для человека. Холецистэктомия показана при гнойных абсцессах, желчекаменной болезни, травмах, опухолевых новообразованиях.
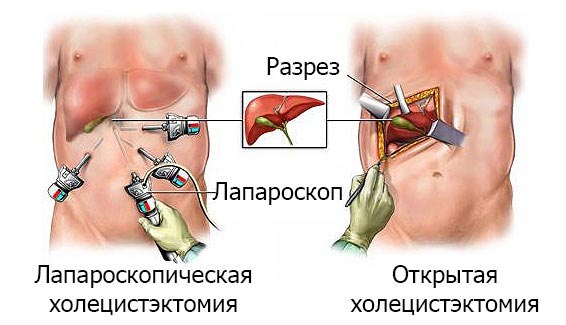
Когда применение медикаментов не даёт ожидаемого результата, состояние усугубляется, появляется температура, требуется неотложное хирургическое вмешательство. Операцию по удалению выполняют несколькими способами:
- Лапароскопия.
- Вскрытие брюшной полости.
Проведение лапароскопии меньше травмирует пациента, так как проводится через небольшое отверстие. Такую операцию считают малоинвазивной.
Как снизить риск развития диареи
Хологенная диарея, лечение которой обычно симптоматическое, предотвратима. Человек, перенёсший холецистэктомию, должен изменить образ жизни и привычки питания. Простые меры помогут избежать поноса с желчью и других неприятных симптомов.
Важно обратить внимание на такие грани рациона:
- размер порции;
- частота приёма пищи;
- уровень содержания жиров;
- правильное меню.
Если учесть, что желчь, поступающая в пищеварительный тракт, теперь не так концентрирована, значит, она способна качественно переработать лишь небольшую порцию пищи. Поэтому чтобы не появился жидкий стул после удаления желчного пузыря, необходимо уменьшить размеры порции.
Так как после холецистэктомии желчные кислоты попадают в кишечник постоянно, независимо от приёма пищи, чтобы защитить желудочно-кишечный тракт, следует придерживаться режима питания. Приёмы пищи должны быть частыми, с равными промежутками. Желательно каждый день принимать пищу в одно и то же время. Это поможет организму скорее перестроиться к отсутствию желчного пузыря.

Так как основное предназначение желчи – расщепление жиров, за количеством этих соединений, содержащихся в рационе, важно внимательно следить. После удаления органа употребление жиров следует свести к минимуму, хотя полностью отказываться от них тоже нельзя
Меню должно быть сбалансированным. Все же в первое время после проведения хирургического вмешательства следует отказаться от продуктов, стимулирующих перистальтику кишечника.
Диетотерапия
Правильное питание необходимо для лечения и профилактики нарушений, которые приводят к изменению состава кала
Соблюдать диету особенно важно в послеоперационный период, когда удалили желчный пузырь. Несмотря на исключение органа из пищеварительной цепочки, печень продолжает вырабатывать желчь в полном объеме
До 2 л «незрелого» секрета в день стекает по желчным протокам в дуоденальное пространство. При отсутствии ЖП, который нейтрализовал вредные желчные кислоты, они попадают напрямую в кишечник, вызывая его расстройство.
Постепенно организм перестраивается, а на время адаптации у человека часто появляется хологенная диарея. Чтобы ускорить привыкание, без диеты не обойтись. За основу лечебного питания берут диету № 5.

В рацион включают продукты с минимальным процентом жирности:
- кисломолочную продукцию – кефир, йогурт, творог, немного сметаны;
- диетическое мясо кролика, индейки, курицы;
- гречневую, овсяную крупу;
- нежирную рыбу – минтай, путассу, карп;
- черствый хлеб, сухое печенье, бублики, несладкие сухари;
- сладкие фрукты и овощи без экстрактивных веществ;
- из напитков разрешен несладкий чай, отвар шиповника, ромашки, компот из сухофруктов, кисель.
Под строгим запретом жирное молоко, мягкие сыры, соусы, приправы, пряности, свежий хлеб и выпечка, свинина, баранина, рыба с высоким процентом жирности. Нельзя кушать кондитерские изделия с кремом, шоколад, пить сладкую газированную воду, алкогольные напитки.
Улучшить пищеварение и предупредить появление примеси желчи в кале поможет правильный режим питания:
есть нужно 5 раз в день, желательно через равные промежутки времени;
переедание ухудшает работу органов ЖКТ, поэтому порции должны быть небольшими (объем не более 1 стакана);
еда должна быть теплой, слишком холодная и очень горячая пища вызывает функциональные расстройства желчевыводящей системы;
пищу нужно готовить на пару, отваривать, запекать;
ограничения распространяются на соль – не более 10 г в сутки;
чтобы желчь не сгущалась, важно пить достаточное количество жидкости – не менее 1,5 л в день.
На время лечения больной остается под наблюдением врача для оценки эффективности назначенной терапии. Положительный результат подтверждается урежением количества дефекаций и улучшением консистенции кала. Для контроля проводится лабораторное исследование кала на содержание желчных кислот.
Лечение хологенной диареи
Чтобы хологенная диарея прошла как можно быстрее, необходим комплекс терапевтических мероприятий. При хологенной диарее лечение заключается в применении медикаментозных препаратов, соблюдении диеты и параллельном лечении народными средствами.
Медикаментозное лечение
Чтобы нормализовать и улучшить функции желчного пузыря назначают прием препаратов, снижающих спазмпротоки, а также желчегонные средства:
- «Энтеросгель» — устраняет в желчном пузыре лишнюю желчь.
- «Гепабене» — препарат на основе фумарина, используемый в качестве желчегонного средства.
- «Мебеверин» — эффективно избавляет от спазмов, снимает боль.
- «Холестирамин» применяется для симптоматического лечения хологенной диареи, вызванной желчными кислотами у больных с частичной обструкцией желчных путей.
Также по назначению врача необходимо пить антибиотики или кишечные антисептики (Левомицитин, Нифуксазид), чтобы лечить кишечник от развития патогенной микрофлоры.
Для улучшения системы пищеварения в терапии хологенной диареи необходим прием пребиотиков, например:
- «Пробифор»;
- «Бифиформ»;
- «Энтерожермина»;
- «Линекс».
После резекции тонкой кишки назначают препарат «Октреотид», который существенно замедляет процесс секреции электролитов и максимально снижает риск развития хологенной диареи.
Соблюдение всех рекомендаций врача дает возможность избавиться от неприятных симптомов уже на 5-7 сутки.
После холецистэктомии в первый 2-3 месяца назначается курс антибиотиков, холестетиков, гепатопротекторов, в каждом случае индивидуальный перечень препаратов. Совместно с этим назначается поддерживающая терапия, диета, чтобы хологенная диарея не развивалась.
Народные способы лечения
Также при хологенной диарее лечение состоит из применения эффективных рецептов нетрадиционной медицины:
- Мелко нарезанную кору дуба (50 г.) отварить в 0,5 литрах воды, настоять. В средстве не должно быть сырья, жидкость необходимо процедить, принимать по 1 ч.л. 3 раза в сутки.
- Крахмал картофельный 1 ст.л. растворить в 0,3 литрах теплой кипяченой воды, пить через каждые 3 часа по 1 ч.л.
- В 400 мл воды вскипятить 100 г. ядер грецкого ореха, настаивать полчаса, употреблять по 1 стакану в сутки.
- Заварить 1 ст.л. шишек ольхи в 1 стакане кипятка, настаивать 30-40 минут. Пить по 100 мл 3 раза в сутки после еды.
- Залить 40-градусной водкой (0,5 л) 1 ст.л. полыни, дождаться светло-зеленого оттенка жидкости и принимать внутрь по 20 капель 3 раза в сутки.
- Отварить в 0,4 литрах воды 100 г. лечебных цветков зверобоя, настоять, процедить. Употреблять настой теплым 4 раза в день по 2 ст.л.
Диета
В процессе терапии обязательно стоит придерживаться диеты, чтобы не раздражать стенки воспаленного кишечника.
Рекомендуется исключить из режима питания:
- Острую, пряную и копченую пищу;
- Соленья, консервы, грибы;
- Жирные, жареные блюда;
- Газированные напитки;
- Сдобную выпечку, кондитерские изделия;
- Кисломолочные продукты.
При этом наоборот необходимо включить в меню:
- Блюда, приготовленные на пару;
- Тушеные, печеные овощи и фрукты;
- Каша рисовая, овсяная.
Классическое меню на один день выглядит следующим образом:
- Завтрак состоит из овсяной каши и ягодного киселя.
- Ланч – галетное печенье и 1 стакан крепкого чая.
- На обед приготовить рисовый суп, котлеты из индейки или кролика и отварная несоленая гречневая крупа.
- На полдник приготовить запеканку из яблок с творогом.
- Ужин состоит их тушеной рыбы с рисом и ягодного киселя.
Нет способа полностью предотвратить возникновение хологенной диареи, особенно после проведения холецистэктомии. Но есть возможность существенно снизить риск появления или облегчить характер течения болезни.
В комплекс профилактических мероприятий входит в основном правильный рацион.
Когда возникает хологенная диарея, симптомы необходимо незамедлительно устранять. Для предотвращения обезвоживания, обратитесь за квалифицированной помощью врачей.
Лечение хологенной диареи
Заболевание требует комплексной терапии. В ходе лечения больным назначаются медикаменты различных типов. Их прием длится порядка недели, после чего терапия может быть продлена. При согласии лечащего специалиста также могут применяться народные средства.
Пациентам, пережившим холецистэктомию, показана пожизненная диета. Корректировка питания также обязательна для всех категорий больных, столкнувшихся с хологенной диареей.

Терапия медикаментами
При возникновении желчного поноса назначаются препараты, направленные на восстановление функционирования желудочно-кишечного тракта. Также используются симптоматические медикаменты, если состояние дополняют другие симптомы.
При хологенной диарее показаны следующие препараты:
- адсорбирующие средства для очищения кишечника от токсинов («Смекта», активированный уголь, «Энтеросгель»);
- желчегонные медикаменты («Холензим», «Квестран», «Фламин»);
- противоспазматические лекарства при наличии болей в животе («Гепабене»);
- антисептические препараты при развитии желчного поноса на фоне отравления («Нифуроксазид»);
- пробиотические средства для нормализации кишечной микрофлоры («Линекс»);
- гипохолестеринемические препараты, назначаемые после холецистэктомии («Колестирамин»).
Хологенная диарея, дополняющаяся рвотой желчью и поносом у взрослых и детей, лечится медикаментами, нормализующими водный баланс («Регидрон»), а также адсорбентами. Указанные средства должны приниматься в первую очередь.
При правильно подобранной терапии эффект от принимаемых медикаментов достигается уже через трое суток. На третий день болезни у пациентов отмечается прекращение диареи и дальнейшее улучшение общего состояния.
Народные средства
После консультации со специалистом наряду с медикаментами больным могут приниматься народные средства. Их использование не заменяет прием препаратов официальной медицины, а только дополняет общее лечение.
К народным средствам при желчном поносе относятся:
- Настой на основе картофельного крахмала. Маленькая ложка смеси заливается 240 мл чистой воды. Настой принимается по четверти стакана интервалом раз в пару часов.
- Настой из зверобоя. В 400 мл кипящей воды добавляется 110 г зверобойных цветков. Смесь варится порядка 10 минут, после чего настаивается еще полчаса. Получившийся настой процеживается и принимается дважды в сутки. Желательно употреблять его после каждого опорожнения кишечника.
- Грушевый настой. Берется спелая груша, очищается от кожуры и мелко нарубается. Нарезанный плод заливается 320 мл кипятка, укрывается шарфом и настаивается в течение 6 часов. Настой принимается по 50 мл перед каждым приемом еды.
- Полынь с водкой. Маленькая ложка травы заливается водкой и настаивается до окрашивания настоя в зеленый цвет. Принимается трижды в сутки по 20 капель.
- Рябиновый сок. Для его приготовления берутся ягоды красной рябины. Их необходимо продавить прессом так, чтобы выделилось достаточное количество сока. Он принимается дважды в сутки по 2 большие ложки за полчаса перед едой.
- Настойка из грецкого ореха. Берется 110 г очищенного продукта и заливается кипятком (порядка 400 мл). Смесь настаивается около получаса. Принимается настой единожды в сутки по одному стакану.
- Смесь из корня пырея. Свежесобранное растение перемалывается и заливается стаканом прокипяченной подогретой воды. Достаточно использовать половину маленькой ложки растения. Смесь принимается раз каждые 4 часа.
- Ольховые шишки. Сырье в количестве одной маленькой ложки заливается стаканом кипятка. Смесь настаивается в течение 24 часов, после чего пьется маленькими порциями (не более 100 грамм) трижды в сутки.

Особенности проявления поноса при холецистите и ЖКБ
Диарея при холецистите и ЖКБ является преходящим явлением. Чередование поноса с запорами обусловлено нарушением моторно-эвакуаторной функции желчного пузыря. Хронический холецистит, как правило, развивается вследствие острого воспалительного процесса или наличия конкрементов в пузыре. Бескаменный хронический рассматривается как одна из стадий формирования камней в желчном пузыре. Чаще встречается хронический калькулезный холецистит. В анамнезе у таких больных не один случай приступа печеночной колики.
К иным причинам, сопровождающихся поносом, относятся:
- глистная инвазия желчевыводящих путей и пузыря;
- беременность, приводящая к отодвиганию органов брюшной полости вверх, что может спровоцировать обострение воспаления;
- патология соседних органов, в том числе правой почки, которая прилежит к печени;
- патология поджелудочной железы – панкреатит;
- врожденные аномалии желчевыводящих путей, когда наблюдаются перетяжки в пузыре, перегибы протоков;
- полипы желчного, что могут быть причиной холецистита и предшествующего ему поносу;
- дискинезия – нарушение моторики пузыря, протоков и сфинктеров билиарной системы;
- нарушение обмена веществ.
Нарушение эвакуации желчи из пузыря при бескаменном холецистите приводит к тому, что жирная пища плохо переваривается. В кишечнике усиливаются процессы гниения и брожения, появляется метеоризм, затем развивается дисбактериоз и диарея.
Кал при поносе имеет кашицеобразную или жидкую консистенцию и неприятный, гнилостный запах. Может содержать слизь. Понос при холецистите появляется после нарушения привычной диеты, когда употребляется много жирной, острой или копченой пищи. При этом отмечается:
- тупая боль в области правого подреберья с иррадиацией в правое плечо, лопатку;
- вкус желчи или железа во рту;
- метеоризм, тошнота, особенно по утрам;
- рвота.
Симптоматика предшествует поносу
Важно придерживаться диеты при холецистите. Живот мягкий либо вздутый из-за газообразования
Диарея при желчнокаменной болезни сопровождается более выраженными симптомами. Жирная еда вызывает сокращение стенок пузыря. При ЖКБ и холецистите это приводит к движению камней, которые закупоривают загиб желчевыводящего протока. В результате возрастает давление в пузыре, что вызывает боль. Кожа и склеры приобретают оранжевый оттенок, может отмечаться небольшое повышение температуры перед появлением поноса.
Из-за нарушения моторной функции желчного пузыря из-за холецистита, вероятно выделение желчи асинхронно с приемом пищи. Опасность заключается в том, что желчные кислоты попадают в пустую кишку. Это вызывает ряд реакций в клетках пищеварительного канала. Ускоряется моторика кишечника, что приводит к быстрому продвижению кислот в толстую кишку. В этом отделе желчные кислоты приводят к выработке цАМФ. Высокое содержание цАМФ в клетках вызывает повышенную секрецию ионов и воды в просвет кишки, что объясняет слабительный эффект. Понос при желчнокаменной болезни имеет водянистый или кашицеобразный вид, желтый или зеленоватый цвет.
Последствием чрезмерной секреции желчи при холецистите или ЖКБ является рефлюкс в желудок. Это наносит вред слизистой. Может ощущаться боль в области желудка, жжение в пищеводе из-за заброса содержимого желудка в пищевод.