Какие овощи можно есть при панкреатите
Содержание:
- Цель и принципы диеты при панкреатическом диабете
- Какие фрукты и ягоды можно при панкреатите
- Рецепты из разрешенных фруктов
- Список запрещенных при панкреатите продуктов
- Вред и негативные последствия употребления фруктов
- Почему можно или нельзя есть некоторые фрукты?
- Рецепты блюд из овощей при заболевании
- Разрешенные виды овощей при патологиях поджелудочной железы
- Фрукты при хроническом панкреатите
- Что будет, если не соблюдать диету
- Взаимосвязь двух заболеваний
Цель и принципы диеты при панкреатическом диабете
 Специальное питание при панкреатите и сахарном диабете позволяет предупредить резкое увеличение глюкозного показателя в крови и повышение массы тела пациента.
Специальное питание при панкреатите и сахарном диабете позволяет предупредить резкое увеличение глюкозного показателя в крови и повышение массы тела пациента.
Его основная цель – предоставить поджелудочной железе максимальный покой, тем самым предупреждая избыточную нагрузку на нее. Для этого необходимо, чтобы потребляемая пища была щадящей (отварная, паровая или протертая), что помогает избежать чрезмерной активности поджелудочных ферментов.
Лечебный рацион питания при панкреатогенной патологии, помимо удерживания глюкозного показателя на корректном уровне, помогает:
- Восстановить нормальную кислотность в кишечнике.
- Вывести избыточное скопление ферментов пищеварения из больной железы.
- Убрать скопления токсических веществ из организма.
Грамотно подобранная диета при панкреатите и сахарном диабете способствует восстановлению нормальной работоспособности ПЖ. Для этого необходимо:
- Обязательно соблюдать условия сбалансированного питания, тщательно рассчитав суточную потребность белков, углеводов и жиров.
- Допустимый объем калорий для женщин составляет 2000, а для мужчин – 2500 в сутки. Точная цифра устанавливается в зависимости от массы тела человека, характера трудовой деятельность и соблюдения физических нагрузок.
- Питаться нужно часто, не меньше 4 раз в день.
- Категорически избегать продуктов из запрещенной категории.
- При приготовлении еды приоритет отдавать паровой обработке блюд либо традиционной варке. При стойкой ремиссии допустимо запекание и тушение.
Однако оптимальный вариант лечебного питания все же разрабатывается лечащим врачом, исходя из индивидуальных особенностей здоровья пациента. К примеру: для диабетиков с панкреатитом, занимающих активным спортом предпочтительнее углеводная диета, а вот беременным и кормящим мамам пользу принесут жиры.
Какие фрукты и ягоды можно при панкреатите
В период ремиссии можно употреблять в пищу как местные, так и экзотические фрукты и ягоды. Их выбирают в зависимости от сезона.
Фейхоа
Фейхоа при панкреатите полезен тем, что помогает нормализовать обмен веществ и нормализовать пищеварительный процесс. Ягоды богаты витаминами А, группы В (В1, В3 и В5, В6), С и РР. В фейхоа много йода, цинка, магния, кальция и других микроэлементов. Помимо поджелудочной, плоды очень полезны при заболеваниях щитовидной железы и ослабленном иммунитете.
Плоды фейхоа можно использовать для приготовления компотов, киселей, добавлять в соусы, которые подают к рыбе и мясу. Определить качество плодов легко по состоянию мякоти. Она должна быть прозрачной. Если есть коричневые вкрапления или пятна, значит, ягоды успели испортиться.
Большая часть представленных на рынках и супермаркетах плодов фейхоа — зеленоватые. Если оставить их в хорошо проветриваемом месте на несколько дней, они дозреют. Фейхоа в продаже можно встретить с ноября по январь.
Некислые яблоки
При нарушениях работы поджелудочной железы идеальный вариант — летние сладкие яблоки. Их включают в рацион небольшими порциями не ранее, чем неделю после того, как было купировано обострение.
Подойдут сорта с низкой кислотностью (Шафран, Голден, Медуница, Фуджи, Антоновка десертная). Употреблять их лучше в протертом или запеченном виде в виде различных десертов. Но при панкреатите нельзя сочетать их со сдобным тестом (сладкие пирожки с яблоками, шарлотка, тарт) или кушать в виде варенья из-за большого количества сахара.
Бананы
Популярный антидепрессант, бананы богаты витаминами группы В, а также витаминами С и РР. В бананах есть железо, фосфор, кальций, калий. При патологиях поджелудочной бананы разрешаются вне периодов обострений и не более штуки в день.
Лучше всего употреблять в протертыми, в виде муссов и натурального сока – не магазинного, в котором не так много мякоти, зато есть консерванты, а свежеприготовленного в домашних условиях.
Можно сочетать с кисломолочными продуктами, ряженкой и простоквашей. Лучше их кушать на завтрак или в первой половине дня из-за высокого содержания углеводов.
Дыня и арбуз
Пользу бахчевых культур для поджелудочной железы сложно переоценить. На протяжении всего сезона рекомендуется съедать как минимум по одной порции (150-200 г) арбуза или дыни каждый день, чтобы обеспечить организм магнием и кальцием. Достоинство дыни в малом количестве глюкозы и большом — фруктозы, а также витаминов С и РР.
Ананасы
Можно ли ананас при панкреатите, как и в случае с другими фруктами, зависит от стадии болезни. В период обострения и в последующие 10 дней ананасы в меню не включают, а в последующие дни едят небольшими порциями до 3-4 раз в неделю.

Включать ананасы в свой рацион больные могут через 1 месяц от момента обострения. Сначала вводится ананасовое пюре из термически обработанных (отварных, тушеных или запеченных) плодов. При хорошей переносимости переходят к употреблению свежих фруктов. Очищать ананас от кожуры следует непосредственно перед едой, дополнительно удаляется более грубая сердцевина.
В ананасах много калия и витамина А, есть кальций, магний и фосфор, витамины группы В (особенно В9), С, РР. Плюс фрукта — он снижает вероятность развития воспалительных процессов в органах пищеварения, повышает сопротивляемость организма инфекциям, нормализует работу кишечника.
Минус — много сахаров, что неприемлемо, если имеется диагноз сахарный диабет. При серьезных патологиях пищеварительной системы (язвенная болезнь) употребление ананаса в больших количествах способно усугубить симптоматику.
Авокадо
Решение, можно ли есть авокадо при панкреатите, принимается в индивидуальном порядке и в зависимости от стадии заболевания. Если польза (наличие калия и железа в его составе) перевешивает возможные осложнения (в составе присутствуют жиры, путь и легкоусвояемые), его включают в рацион.
В случае с авокадо действительно важно не переборщить. Помимо жиров, в авокадо имеется большое количество клетчатки
При чрезмерном употреблении это может привести к нарушению пищеварения, вздутию живота и повышению нагрузки на поджелудочную.
Киви
Можно ли киви при панкреатите, напрямую зависит от спелости фрукта. Зрелые плоды мягкие, сочные, сладкие. Недозревшие — кисловатые и могут спровоцировать обострение панкреатита. Употреблять киви разрешается только при стойкой ремиссии. Плоды чистят от кожицы, вырезают небольшую часть у сердцевины, мякоть размягчают ложкой.
Рецепты из разрешенных фруктов
Составляющие приведены в расчете на две порции. Употреблять эти блюда разрешаете до 2-3 раз в неделю понемногу. В период обострения их временно исключают из рациона.
Смузи
Ингредиенты:
- 7-10 мелких кубиков свежего ананаса;
- 2 спелых киви среднего размера;
- ½ чайной ложки меда.
Киви и ананас очистить от кожуры и измельчить в кубики, поместить в чашу блендера. Добавить мед и тщательно размешать. Перелить в питьевые бокалы и поместить в них трубочки.
Второй вариант — измельчить киви и ананас по отдельности, в каждую добавить равные части меда. В бокал перелить сначала зеленую смесь, затем желтую. Получится красивый двухцветный напиток.
Яблоко, запеченное с корицей
Состав:
- 2 крупных сладких яблока;
- ½ чайной ложки корицы;
- ½ чайной ложки натурального жидкого меда.
Яблоки тщательно промыть в проточной воде и обсушить бумажными полотенцами. Поставить яблоко хвостиком вверх и условно обозначить срединную линию, разрезать на две половинки.
В центр каждого яблока положить по четверти ложки меда и накрыть верхними половинками. Сверху посыпать корицей. Запекать в хорошо разогретой духовке при температуре 200 градусов около 25 минут.
https://youtube.com/watch?v=XPCJ21UyW-E
При желании добиться большей мягкости, можно оставить фрукты в духовке еще на 5-7 минут.
Фруктовое желе
Нужно взять:
- 2 банана;
- 1 ч.л. агар-агара;
- ½ ч.л. ванилина;
- 200 мл очищенной воды.
Предварительно подготовить агар-агар, замочив его на один час в холодной воде. Перелить желирующую смесь в ковшик или маленькую кастрюльку и довести до кипения. Убавить огонь и, непрерывно помешивая, варить 20 секунд.
Снять с огня, перелить в форму и немного остудить. Бананы измельчить при помощи блендера до состояния пюре. Все время помешивая, влить его в агаровую массу, добавить ванилин. Поставить в холодильник и подождать до полного застывания.
Другие рецепты
Вне периодов обострения панкреатита фрукты из разрешенного списка можно добавлять не только в десерты, но и основные блюда. Особенно удачно сочетаются вкусы куриного филе и свежего ананаса. А полезное при панкреатите авокадо может стать основой вкусного салата.
Курица с ананасами — облегченный рецепт:
- 300 г куриного филе;
- 100 г кубиков ананаса;
- ½ чайной ложки меда;
- щепотка соли.
Куриное филе предварительно отварить, немного остудить и нарубить тонкими полосками. В глубокой сковороде разложить мясные палочки и ананасы, посолить и сбрызнуть медом (лучше выбирать жидкий, который будет легко распределять).
Добавить кипяток на высоту 2-3 мм от дна сковороды. Накрыть крышкой и немного протушить на умеренном огне. Слишком долго держать мясо на сковороде не следует, чтобы оно не зажарилось.
В классическом рецепте на сковороду перед тушением добавляют 20 г сливочного масла, но при панкреатите от этого ингредиента лучше воздержаться.
Летний салат с авокадо:
- 1 крупный свежий огурец;
- 1 среднего размера авокадо;
- щепотка соли;
- 5-7 мл растительного масла (оливкового или подсолнечного);
- щепотка индийского кунжута;
- по 2-3 веточки петрушки и укропа.
Авокадо очистить от кожуры и аккуратно нарубить мелкими кубиками. Огурец разрезать вдоль на две половины, а затем на тонкие полоски. Полоски измельчить в тонкую нежную соломку. Поместить подготовленные продукты в салатницу.
Посыпать кунжутом, посолить, добавить масло и украсить мелко нарубленной зеленью. Одну маленькую веточку петрушки можно оставить для украшения салата, поместить ее на верхушку.
Список запрещенных при панкреатите продуктов
Есть перечень продуктов, запрещенных к употреблению при воспалении поджелудочной железы даже в самых малых дозах. К таким продуктам относятся: жирное мясо (гусь, свинина, баранина, утка), колбаса, жирная рыба, икра, любые копчености, грибы, соленья, консервы. Категорически не разрешаются кофе, крепкий чай, горький шоколад, какао, холодные продукты – лимонады, мороженое и даже просто холодная вода. Алкогольные и газированные напитки также под строгим запретом.
При панкреатите также очень важным является соблюдение режима питания. Принимать пищу следует маленькими порциями, не менее 5-6 раз в день. Блюда должны иметь мягкую консистенцию. При обострении врачи часто назначают голодные дни, в которые разрешается только теплое питье.
Панкреатит, либо воспалительные изменения в поджелудочной железе, которая вырабатывает важные пищеварительные ферменты, является болезнью людей с несбалансированным питанием, тех, кто употребляет чрезмерное количество алкоголя.
Терапия патологического процесса прежде всего основано на изменениях в пищевых привычках посредством диетического питания.
А так как диета при рассматриваемом заболевании достаточно строгая, то большинство пациентов задаются вопросом, какие фрукты можно при панкреатите, поскольку такие продукты способны раздражать поджелудочную железу.
Какие овощи есть нельзя?
Некоторые представители овощей категорически запрещены при панкреатите в любую стадию заболевания. К таким продуктам относятся:
- белокочанная капуста;
- шпинат;
- чеснок;
- редис;
- репа;
- хрен;
- острый перец;
- щавель, ревень.
Запрет на них обоснован тем, что в их составе присутствует много грубой растительной клетчатки, которая провоцирует усиление перистальтики органов пищеварительного тракта: желудка, печени, желчного пузыря, желчевыводящих путей, кишечника, а также протоков поджелудочной железы. Повышение моторной функции этих органов при панкреатите, холецистите, ЖКБ, гастрите, энтерите приводит к развитию неприятных, порой мучительных симптомов:
- тошнота, рвота;
- повышенное газообразование в кишечнике;
- диарея;
- спазмы в животе.
Вред и негативные последствия употребления фруктов
Фрукты при панкреатите необходимы: в них содержаться природные ферменты, необходимые для поджелудочной железы. При правильно подобранном рационе питания можно в течение непродолжительного времени оптимизировать свое состояние, наладить функционирование органов пищеварительной системы. Необходимо только следовать строгим правилам подбора продуктов:
- Ягоды и фрукты следует употреблять только в обработанном виде. Можно запекать их, готовить в пароварке или мультиварке.
- Употребление сырых продуктов в стадии обострения панкреатита не разрешается.
- При хроническом панкреатите в период ремиссии можно употреблять фрукты некислые, спелые, сочные, сладкие, свежие, с мягкой кожурой.
- Не следует употреблять фрукты натощак.
- Не рекомендуются цитрусовые, все кислые или горькие плоды.
Во время длительной ремиссии возможно расширение рациона питания
В выборе следует акцентировать свое внимание на спелых и сезонных плодах, выбирая из них мягкие, сладкие и спелые. Такие фрукты и ягоды при панкреатите можно есть свежими, предварительно сняв с них кожуру и удалив сердцевину
Какие фрукты можно есть при панкреатите? Не принесут вреда организму следующие плоды:
Яблоки, груши (только сладкие). Не допускается употребление кислых сортов. Спелые и мягкие бананы (их можно не обрабатывать термически в период ремиссии). Ягоды шиповника. Из них можно делать отвары, компоты. Авокадо (только спелый и мягкий)
Можно употреблять только при затяжной ремиссии болезни, включая его в свой рацион постепенно и с осторожностью. Дыня, ананас, папайя, клубника
Цветная капуста, кабачки, сладкая тыква, свекла, баклажаны. Морковь, патиссоны, картофель.
Употребление овощей и фруктов при панкреатите необходимо. Поджелудочная железа может переработать многие фрукты и овощи, но при этом следует следить за количеством употребляемых продуктов и не переусердствовать.
Плоды насыщены простыми углеводами, поэтому при углеводной диете от них стоит отказаться либо ограничить в количестве. Некоторые фрукты содержат много жиров (лидеры среди них – авокадо, дуриан, аки, фрукты средней жирности – гранат, маракуйя, гуава, фейхоа). Такие виды следует исключить из рациона при излишней массе тела, склонности к ожирению, заболеваниях органов желудочно-кишечного тракта. Слишком сладкие плоды (финики, инжир, виноград, манго и пр.) следует максимально ограничить или вовсе исключить при сахарном диабете, излишнем весе, заболеваниях желудка, кишечника, поджелудочной железы. Следует учитывать, что фрукты содержат аллергены
Некоторые из них (апельсины, мандарины, виноград, киви, манго, ананасы, фейхоа и пр.) обладают повышенным риском развития аллергических реакций, поэтому к их употреблению следует относиться с осторожностью
Обогащеность клетчаткой является одним из больших преимуществ фруктов, так как она оказывает благотворное влияние на органы ЖКТ, нормализует микрофлору и функционирование кишечника, активизирует выведение токсинов.
Однако при заболеваниях органов пищеварительного тракта, особенно в острой форме, клетчатка раздражает, травмирует их воспаленные ткани и еще больше усугубляет состояние больного, вызывая такие симптомы диспепсии как:
- метеоризм;
- вздутие живота;
- повышенное газообразование;
- нарушение стула.
Поэтому не следует в день употреблять более 3-4 фруктов, а если плоды обладают повышенной жирностью – не более 1-2 штук.
Сегодня практически все фрукты обрабатываются химическими веществами, нитратами для продления их сохранности, придания лучшего товарного вида. Такие вещества пагубно воздействуют на органы пищеварения, могут привести к серьезной интоксикации организма.
Некоторые плоды обладают значительным количеством кислот. К таковым относятся цитрусовые, грейпфруты, незрелые ананасы, кислые сорта яблок, абрикос, винограда. Указанные фрукты запрещено кушать при:
- Обострении заболеваний органов пищеварения.
- Язвенной болезни.
- Поражениях органов ЖКТ, сопровождающихся повышенной кислотностью.
Следует обратить внимание, что при обострении недугов органов пищеварения от любых фруктов в первые две-три недели следует вообще отказаться. Содержащиеся в них клетчатка и кислоты не только раздражают воспаленные ткани органов, но и повышают активность пищеварительных ферментов, что может привести к воспалению поджелудочной
При грудном вскармливании рекомендуется временно исключить из рациона аллергенные фрукты, а наиболее безобидными в этом плане являются яблоки, груши, бананы.
Почему можно или нельзя есть некоторые фрукты?
 Список разрешенных продуктов при панкреатите невелик. Многие продукты, обогащенные клетчаткой, разрешено кушать только в период ремиссии недуга. Соблюдение диеты способствует скорейшему выздоровлению. После исчезновения симптоматической картины патологии больным можно:
Список разрешенных продуктов при панкреатите невелик. Многие продукты, обогащенные клетчаткой, разрешено кушать только в период ремиссии недуга. Соблюдение диеты способствует скорейшему выздоровлению. После исчезновения симптоматической картины патологии больным можно:
- Фейхоа. Этот продукт возможно купить в магазине практически круглогодично. Основные полезные для организма свойства: высокое содержание витамина В3, нормализация работы поджелудочной железы, предотвращение развития раковых заболеваний, борьба с повышенным давлением. Помимо перечисленного, фейхоа нормализует обменные процессы в организме за счет высокого содержания в нем витамина В5. Можно потреблять плоды в недозрелом виде.
- Яблоки. Наиболее предпочтительными при панкреатите считаются яблоки летних сортов, потому что они мягкие по структуре. Вне обострения патологии продукт едят в свежем виде, без кожуры и кожицы.
- Арбузы и дыни. Бахчевые культуры допустимо кушать только во время стойкой ремиссии заболевания. Арбузы и дыни содержат не глюкозу, а фруктозу, и благодаря этому в организме не вырабатывается инсулин. Это свойство особенно полезно для людей, у которых на фоне панкреатита развивается сахарный диабет.
- Ананас. Экзотический продукт не только вкусен, но и полезен при воспалении поджелудочной железы. Во фрукте содержится вещество (бромелайн), которое стимулирует работу пищеварительной системы. Из-за высокого содержания сахара и кислот плоды запрещены при обострении патологии. Ананасы по разрешению врачей запекают с мясом, тушат или готовят из них джемы и варенья.
- Авокадо. Плод содержит массу полезных для человеческого организма веществ, особенно это касается растительного жира. Вещество способствует нормализации обменных процессов в организме. В период выздоровления рекомендуется съедать не более ½ мякоти плода без кожицы.
- Киви. Способ приготовления продукта зависит от стадии патологии. Во время обострения стоит отказаться от фрукта из-за высокого содержания в нем кислоты и грубой клетчатки. Во время ремиссии плоды можно кушать в небольшом количестве как в сыром, так и в приготовленном виде. Киви позволяет выводить из организма токсины, скопившиеся из-за нарушения дееспособности органов пищеварения. Витамины группы В и С, содержащиеся в продукте, ускоряют процесс обновления клеток в организме, тем самым нормализуя работу сердечно-сосудистой системы.
Некоторые фрукты запрещено употреблять как на этапе обострения, так и при ремиссии панкреатита:
- Груши. Несмотря на то что продукт содержит небольшое количество кислоты, кушать его при панкреатите запрещено. Дело в том, что в плодах имеются омертвевшие клетки, которые при переваривании создают дополнительную нагрузку на органы ЖКТ.
- Цитрусовые. Запрещены при заболевании из-за содержания в них кислоты. К категории запрещенных продуктов относят апельсины, лимоны, мандарины и т. д. Только в порядке исключения и с разрешения врача больным можно съесть одну дольку апельсина или мандарина сладкого сорта.
- Виноград. Содержащиеся в ягодах глюкоза и кислота ухудшают работу ЖКТ. Фрукт особенно опасен для больных, у которых панкреатит сопровождается сахарным диабетом.
- Манго. Плод запрещен при патологии из-за высокого содержания в нем сахара и риска развития аллергических реакций. Продукт не рекомендуется есть даже во время длительной ремиссии.
Рецепты блюд из овощей при заболевании
Во время хронического воспалительного процесса в поджелудочной железе блюда готовят специальными разрешенными способами. Для приготовления вкусных полезных овощных блюд при панкреатите диетологами и гастроэнтерологами составлено много рецептов, которые давно опробованы и положительно одобрены.
Овощной пудинг
Чтобы приготовить такое блюдо, потребуется половина килограмма овощей (тыква, кабачок), манная крупа – примерно 2 столовые ложки, полстакана нежирного молока, разбавленного водой, 1 куриное яйцо, столовая ложка растительного (лучше оливкового) масла.
Этапы приготовления овощного пудинга:
- Промыть и очистить овощи от кожуры и семечек.
- Нарезать их на мелкие кусочки или натереть на терке.
- Залить измельченные овощи водой и потушить на среднем огне примерно 20 минут до мягкости.
- Затем добавить к тушеным овощам разбавленное молоко и манку, тщательно все перемешать, оставить на медленном огне на 10 минут.
- Приготовленную смесь немного остудить, смешать со взбитым яйцом.
- Полученную массу разложить по небольшим формочкам или выложить на смазанный растительным маслом противень или форму от мультиварки.
- Готовить пудинг следует на пару с использованием мультиварки / пароварки или запечь в духовке примерно полчаса.
Суп-пюре из овощей с цветной капустой
Это очень полезный, диетический суп, насыщающий организм многими полезными витаминами и минералами. Он химически и механически безопасен для слизистой оболочки органов пищеварительного тракта. Это блюдо разрешается кушать пациенту почти сразу после стихания признаков острого воспаления. Для приготовления супа потребуется половина килограмма цветной капусты, 3 картофелины, 2 моркови, 2 столовые ложки оливкового масла, половина чайной ложки соли.
Этапы приготовления овощного супа-пюре:
- Картофель и морковь промыть, очистить от кожуры, нарезать на небольшие кубики или натереть на терке.
- Капусту промыть, разделить на мелкие соцветия.
- Морковь выложить в сковороду с оливковым маслом, тушить до готовности. При необходимости, добавить немного воды.
- Картофель опустить в кипящую воду, варить примерно 10 минут, затем к нему добавить цветную капусту, тушеную морковь, посолить, варить еще 15–20 минут.
- Затем немного остудить вареные овощи с бульоном и взбить блендером до однородной пюреобразной консистенции.
Есть такой суп рекомендуют теплым, можно добавить к нему немного пшеничных гренок.
Подобным образом готовят тыквенный крем-суп.
Для обеспечения полноценного питания больному с заболеваниями органов пищеварительного тракта, в том числе поджелудочной железы, в рацион обязательно вводят овощи – одними из первых продуктов после купирования приступа болезни. Овощные блюда обеспечивают организм большинством нужных для нормальной жизнедеятельности веществ. Но, несмотря на всю их пользу, существует перечень продуктов, которые нельзя кушать на любой стадии воспалительного процесса, потому что они способны вызвать обострение панкреатита и усугубить состояние больного. Для выбора безопасных продуктов и правильного способа приготовления блюд обязательно нужно проконсультироваться со специалистом – диетологом или гастроэнтерологом, который назначает комплексное лечение заболевания.
Сравнительная таблица содержания основных нутриентов и калорийности различных овощей из расчета на 100 г продукта.
| Название овоща | Углеводы (%) | Белки (%) | Жиры (%) | Энергетическая ценность (ккал) |
| артишок | 6 | 1,2 | 0,1 | 28,2 |
| баклажан | 5,50 | 0,6 | 0,1 | 24 |
| белокочанная капуста | 5,4 | 1,8 | 28,8 | |
| болгарский перец | 5 | 1,2 | 0,3 | 26 |
| брокколи | 6,64 | 2,82 | 0,37 | 34 |
| брюссельская капуста | 3,1 | 4,8 | 0,3 | 35 |
| зеленый лук | 4,3 | 1,3 | 22,4 | |
| имбирь | 58,3 | 9,12 | 5,95 | 347 |
| кабачки | 5,7 | 0,6 | 0,3 | 28 |
| картофель | 19,7 | 2 | 0,1 | 83 |
| морковь | 7 | 1,3 | 0,1 | 35 |
| морская капуста | 3 | 0,9 | 0,2 | 5,4 |
| огурцы | 3 | 0,8 | 0,1 | 33 |
| пекинская капуста | 2 | 1,2 | 0,2 | 16 |
| петрушка | 8,1 | 3,7 | 47,2 | |
| помидоры | 4,2 | 1,1 | 0,2 | 25 |
| редис | 4,1 | 1,1 | 20,8 | |
| репчатый лук | 9,5 | 1,7 | 44,8 | |
| свекла | 10,8 | 1,5 | 0,1 | 50 |
| сельдерей | 2,1 | 0,9 | 0,1 | 13 |
| спаржа | 3,1 | 1,9 | 0,1 | 22 |
| тыква | 4,4 | 1 | 0,1 | 22 |
| укроп | 4,5 | 2,5 | 0,5 | 32,5 |
| хрен | 6,2 | 2,8 | 36 | |
| чеснок | 26,3 | 6,8 | 0,6 | 150 |
| шпинат | 2 | 2,9 | 0,3 | 23 |
| щавель | 2,9 | 1,5 | 0,3 | 22 |
Список литературы
- ГОСТ 4295—83. Фрукты и овощи свежие. Отбор проб.
- Широков Е.П. Технология хранения и переработки овощей с основами стандартизации. М. Агропромиздат 2008 г.
- Николаева М.А. Товароведение плодов и овощей. М. Экономика 2006 г.
- Гогулан М. Законы полноценного питания. Энциклопедия здоровья. издательство АСТ Москва 2009 г. стр. 127–141.
- Казьмин В.Д. Лечебные свойства овощей, фруктов и ягод с приложением оригинальных рецептов оздоровления. издательство Феникс 2007 г. стр. 32–53.
- Мартынов С.М. «Овощи+фрукты+ягоды=здоровье». издательство Просвещение 1993 г. стр. 98–116.
Источник
Разрешенные виды овощей при патологиях поджелудочной железы
 Овощи при панкреатите разрешены к употреблению на всех стадиях. Более того, кушать их необходимо для обеспечения организма витаминными и минеральными веществами, восполнения запасов энергии.
Овощи при панкреатите разрешены к употреблению на всех стадиях. Более того, кушать их необходимо для обеспечения организма витаминными и минеральными веществами, восполнения запасов энергии.
Какие овощи едят при панкреатите и как их готовить, зависит от формы заболевания, а также индивидуальной переносимости пациентом тех или иных продуктов.
При обострениях
В первые два-три дня приступа острого панкреатита врачи могут ввести полный запрет на какую-либо пищу – в такой период разрешается только пить щелочную негазированную минеральную воду (например, Нарзан, Ессентуки 17). Это необходимо для снижения ферментной активности поджелудочной железы.
Затем овощи не только можно, но и обязательно нужно включать в рацион больного. Это объясняется тем, что они практически не содержат жиров, обладают легкоусвояемым растительным белком и обогащены необходимыми витаминными, минеральными веществами.
Список разрешенных овощей при остром панкреатите:
- Картофель.
- Морковь.
- Тыква.
- Кабачки.
- Цветная капуста.
- Топинамбур.
Позволенные овощи можно включать уже на 4-5 день от начала острой атаки болезни. Сначала рекомендуется вводить картофель, тыкву, кабачки. Через неделю меню можно разнообразить морковью, топинамбуром, цветной капустой. При достижении стойкой ремиссии постепенно включаются другие допустимые плоды.
При этом категорически запрещено употребление в любом виде:
- обычной капусты;
- свеклы;
- помидор;
- чеснока;
- лука;
- зелени;
- шпината;
- редьки;
- перца;
- листовых салатов;
- щавеля;
- хрена;
- бобовых;
- репы;
- брюквы;
- огурцов.
В первые две недели также запрещены насыщенные овощные бульоны.
При ремиссии и хроническом панкреатите
Вводить дополнительные продукты следует постепенно, по одному, чтобы в случае проявления аллергических или диспепсических реакций, понимать, какой продукт еще рано употреблять.
Полезные овощи при панкреатите представлены:
- Помидорами сладких сортов в маленьком количестве.
- Свеклой.
- Огурцами.
- Сладким болгарским перцем.
- Зеленью.
- Баклажанами.
- Зеленым горошком и молодой фасолью.
- Брокколи.
При панкреатите, сопровождающемся пониженной кислотностью, в рацион можно включать небольшое количество помидор. При повышенной кислотности желудочного сока помидоры кушать нежелательно даже на стадии ремиссии. Изредка разрешается скушать лишь немного сладких спелых томатов.
Каждый сорт обладает своим ценным набором витаминов и минеральных элементов. Однако особую пользу для пищеварения, кишечника и поджелудочной оказывают:
| Овощ | Влияние на ЖКТ |
| Цветная капуста, брокколи | Защищают ткани поджелудочной от раздражающих, травмирующих факторов, способствуют замещению поврежденных клеток здоровыми, улучшают микрофлору и перистальтику кишечника, нормализуют пищеварительные и обменные процессы, укрепляют иммунитет. |
| Свекла | Один из самых полезных продуктов для пищеварительных органов. Обладает мощными антиоксидантными свойствами, улучшает моторику кишечника, снимает выраженность воспалительных процессов. Однако ввиду насыщенности клетчаткой свеклу следует вводить в рацион только на стадии устойчивой ремиссии. |
| Картофель | Обогащен калием, благодаря чему способствует выведению из организма излишков воды и солей, рассасыванию отечностей. Оказывает вяжущее, обволакивающее действие, укрепляет иммунитет. |
| Тыква | Улучшает пищеварение, понижает кислотность желудочного сока и при этом содержит мало клетчатки, которая при воспалении поджелудочной может раздражать ткани органа. Оказывает эффективное антиоксидантное действие. |
| Морковь | Оказывает мощное антиоксидантное действие, активизирует пищеварение и обмен веществ, улучшает моторику кишечника, способствует регенерации тканей. |
| Огурцы, кабачки | Способствуют выведению шлаков и токсинов, рассасыванию отечностей, уменьшают выраженность воспалительного процесса, ускоряют регенерацию тканей. |
| Топинамбур | Улучшает пищеварительные и обменные процессы, снижает выраженность воспалительных процессов, уменьшает риски осложнения панкреатита сахарным диабетом и атеросклерозом. |
При холецистите
Разрешено употреблять:
- Картофель.
- Цветную капусту.
- Морковь.
- Свеклу.
- Кабачки.
- Тыкву.
Помидоры и огурцы можно включать только на стадии стойкой ремиссии.
Категорически нельзя:
- редис;
- редька;
- шпинат;
- перец, даже болгарский;
- лук, чеснок;
- репа;
- щавель;
- хрен;
- брюква;
- обычная капуста.
Эти овощи насыщены кислотами, которые активизируют выработку желчи и пищеварительных ферментов, что может усугубить воспалительный процесс. Редька, редис, репа также насыщены клетчаткой, которая при воспалении пищеварительных органов сильно раздражает их слизистые оболочки.
Фрукты при хроническом панкреатите
Как мы уже разобрались, фрукты при панкреатите врачи разрешают употреблять лишь в период ремиссии, когда состояние пациента стабилизировалось, а воспаление поутихло. Давайте теперь подробнее изучим вопрос, какие именно фрукты можно есть при хроническом панкреатите.
Яблоки. Этот популярный в нашем регионе фрукт нравится и детям, и взрослым. Но проблема в том, что созревают яблоки разных сортов не одновременно, а летние и зимние их сорта отличаются своими характеристиками.
Летние сорта являются более мягкими. Шкурка у них более податливая, а мякоть рыхлая. Эти сорта скорее сладкие, чем кислые. А значит, такие плоды можно спокойно употреблять при панкреатите, по возможности все же сняв с них кожицу.
Абрикос. Это довольно сладкий фрукт с неплотной сочной мякотью. Он подходит для меню больных панкреатитом. Правда, некоторые дикие плоды имеют внутри жесткие прожилки, поэтому их нужно перетирать сквозь сито.
Черешня. Это та же сладкая вишня с легкой кислинкой, которая не оказывает раздражающего действия на органы пищеварения, а значит, допускается при панкреатите.
Слива. В рацион больных панкреатитом можно включать спелые плоды этого фрукта без выраженной кислоты. Употребляют без кожицы.
Персик. Этот ароматный фрукт рекомендуют употреблять во время ремиссии, поскольку он помогает восстановить организм после болезни. Допускается употребление спелых плодов без кожицы.
Груши. Разрешены спелые летние плоды с неплотной сочной или крахмальной мякотью.
Бананы. Без проблем можно кушать в свежем виде. Отдавать предпочтение нужно спелым плодам, которые рекомендованы даже во время стихания острой фазы болезни.
Мандарины. Среди цитрусовых фруктов при панкреатите предпочтение рекомендуется отдавать именно им, ведь они самые сладкие (в отличие от остальных более кислых заморских фруктов из разряда цитрусовых), а значит, имеют наименьшее раздражающее действие на органы ЖКТ.
Ананасы. Этот заморский фрукт допускается употреблять в ограниченном количестве, выбирая самые спелые и мягкие дольки. Употребляется в свежем виде и термически обработанном в составе блюд. Консервированные ананасы при панкреатите лучше не ставить на стол.
Авокадо. Источник растительных жиров, которые организмом усваиваются легче животных, а значит, такой полезный фрукт исключать из рациона нельзя. Правда, мякоть его немного жестковата, что делает возможным его употребление лишь в период ремиссии.
Разбавить рацион больных хроническим панкреатитом можно и при помощи ягод, которые используют в свежем (перетертом) виде, добавляют в десерты, кисели, компоты и даже в мясные блюда, используют в качестве сырья для соков и морсов. Допускается употребление винограда (не в виде сока и без косточек), черной смородины и крыжовника (перетирают, чтобы убрать семена), черники, голубики и брусники (используют для приготовления напитков и десертов), шиповника (в виде отвара), клубники и малины (небольшими порциями лишь в фазу ремиссии, перетертыми, без семян). Ягоды калины можно употреблять в ограниченном количестве как противовоспалительное средство.
Некоторые фрукты убирают из рациона на период обострения и возвражщают в меню только по достижении стойкой ремиссии. Возможность их употребления обязательно нужно обсудить с врачом.
К таким фруктам относятся: хурма (этот очень сладкий фрукт, который может спровоцировать запоры), апельсины сладких сортов (лучше употреблять в виде разбавленного сока), зимние не кислые яблоки (едят лишь после термической обработки, которая проводится для того, чтобы плоды сделать более мягкими и легкоперевариваемыми).
Манго является очень сладким фруктом, с которым нужно быть осторожными, ведь он вызывает резкое повышение сахара в крови. Такой фрукт допустимо есть изредка и в небольшом количестве, когда воспаление в поджелудочной железе утихло, и она стала работать нормально.
Заморский фрукт под названием киви также можно употреблять во время ремиссии не более 1-2 небольших созревших плодов. Шкурку обязательно срезают, а мякоть протирают сквозь сито, чтобы удалить мелкие грубые косточки. При обострении фрукт не употребляется даже на стихающей стадии.
Что будет, если не соблюдать диету
Соблюдение диеты является обязательной частью терапии патологий поджелудочной железы и желчного пузыря, независимо от стадии воспалительного процесса. Изменения рациона имеет терапевтический и профилактический эффект.
Если соблюдать курсы медикаментозной терапии, но допускать погрешности в питании, то тенденция к выздоровлению пациента может в значительной степени снизиться.
Последствия нарушения режима питания:
- сокращение периода ремиссии;
- повышение риска внезапного приступа обострения;
- снижение тенденции к выздоровлению;
- нарушение эффективности проводимой терапии.
Взаимосвязь двух заболеваний
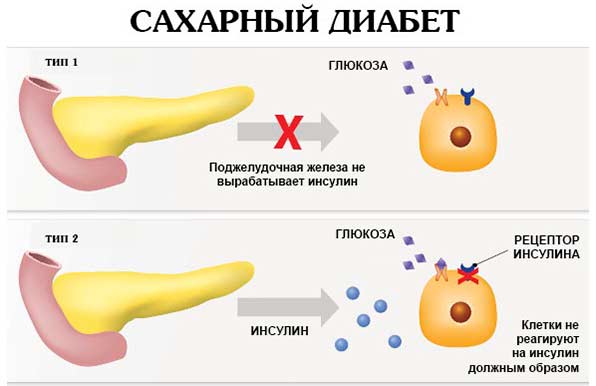 Поджелудочная железа в человеческом организме выполняет важную функцию – на ней лежит ответственность не только за корректное протекание обменных процессов всех видов, а и контроль над синтезом инсулина и глюкагона, принимающих активное участие в обмене углеводов. Однако в случае развития панкреатита очень часто происходит и повышение глюкозы в кровяной жидкости.
Поджелудочная железа в человеческом организме выполняет важную функцию – на ней лежит ответственность не только за корректное протекание обменных процессов всех видов, а и контроль над синтезом инсулина и глюкагона, принимающих активное участие в обмене углеводов. Однако в случае развития панкреатита очень часто происходит и повышение глюкозы в кровяной жидкости.
Воспаленная железа уже не способна в полной мере вырабатывать нужные гормоны, в итоге наблюдается их недостаток. Особенно опасен дефицит инсулина, который является проводником глюкозы, получаемой в результате расщепления углеводов.
Глюкозное вещество крайне важно для многих органов и систем организма, в которые оно поступает благодаря инсулину. В случае его понижения уровень сахара в крови начинает стремительно подниматься, что в медицине определяется, как гипергликемия, которая и способствует развитию сахарной патологии
Как видим, две этих патологии тесно взаимосвязаны, подобное их сочетание специалисты называют панкреатогенным диабетом, при котором одновременно страдает эндокринная и экзокринная функциональность организма.