Варикозное расширение вен пищевода: причины и лечение такого варикоза
Содержание:
- Причины варикоза пищевода
- Болезни пищевода: симптомы и признаки
- Диагностика болезни
- Методы диагностики
- Группы риска — основные причины заболевания
- Клиническая картина
- Этиология заболевания
- Опасность кровотечения, способы его остановки
- Варикозное расширение вен пищевода без кровотечения (I85.9)
- Лечение болезни
- Методы лечения
- Диета при варикозном расширении вен пищевода
- Методы диагностики
Причины варикоза пищевода
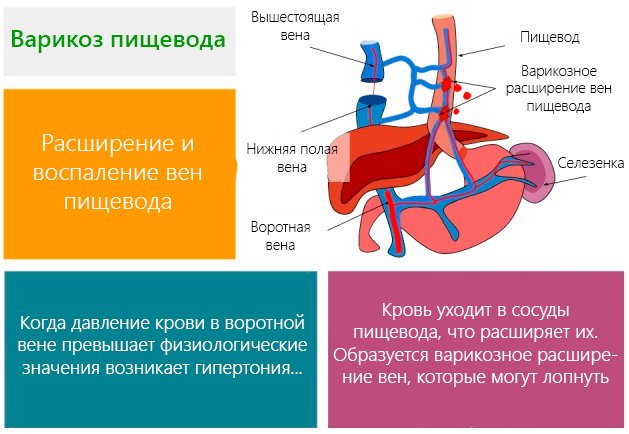
Основными причинами варикоза пищевода, в отличие от других форм заболевания с другой локализацией расширенных сосудов, являются патологии внутренних органов, чаще всего печени. В результате воспалительных и деструктивных процессов в органе оказывается влияние на состояние воротной вены. В ней повышается давление (портальная гипертензия), в результате чего ее стенки растягиваются, а клапанный аппарат перестает нормально функционировать. Далее процесс распространяется на венозные узлы верхнего отдела пищеварительного тракта.
На возникновение заболевания могут повлиять и другие факторы:
- патологическое локализованное сужение (стеноз) воротной вены вследствие атеросклероза или тромбоза;
- доброкачественные и злокачественные опухоли печени и пищевода, которые давят на вены, провоцируя застой крови и, как следствие, варикоз пищевода;
- врожденные и приобретенные сосудистые аномалии;
- злокачественные процессы в щитовидной железе (злокачественный зоб).
Спровоцировать заболевание могут хронические нарушения в работе пищеварительных желез, желудка и сердечно-сосудистой системы. В редких случаях патология является наследственной.
Из-за разнообразия предрасполагающих факторов лечение варикоза пищевода всегда предполагает терапию основного заболевания, так как без него болезнь будет стремительно прогрессировать.
Болезни пищевода: симптомы и признаки
Независимо от этиологии болезни пищевода, симптомы и признаки, характерные для конкретного органа, позволяют установить точную локализацию и направление диагностики. Существует триада специфических проявлений, которые обнаруживаются во всех группах заболеваний:
- Изжога – жгучие ощущения в эпигастрии или загрудинной области вызываются попаданием содержимого желудка на слизистую пищевода. Виновником становится ослабший кардиальный сфинктер. Изжога усиливается при потреблении большого количества пищи, злоупотреблении жареной или копченой едой, при наклонах и горизонтальном положении. Отрыжка – обратный выход воздуха через ротовую полость.
- Чувство «комка», тяжесть в пищеводе, трудность с глотанием. Чаще всего с трудом проходит плотная пища, но иногда возникает сложность с прохождением жидкости.
- Болезненность при проглатывании или продвижении пищевых масс. Причем, болеть в области органа может как эпизодически, например, после попадания еды, так и постоянно.
Болезни пищевода имеют отдельные симптомы и эндоскопические проявления для каждой группы патологии.
Диагностика болезни
Диагностические мероприятия для больных ВРВ направлены на определение причины патологии и ее тяжести. Обследования пациента проходит следующим образом:
- Сначала врач собирает анамнез больного — выявляет его текущее состояние, а также наличие хронических и наследственных заболеваний. Затем — проводит осмотр пациента, пальпацию и перкуссию.
- Далее, больному назначают общий анализ крови для выявления уровня гемоглобина, эритроцитов, тромбоцитов и лейкоцитов, группы крови. И биохимический анализ для определения мочевины и креатинина, характеризующих работу почек, а также аминотрансферазов — отвечающих за состояние печени.
- Помимо этого, назначают коагулограмму для определения свертываемости крови.
- Берут на анализ асцитическую жидкость.
Помимо лабораторных методов исследования, назначают и инструментальные. Среди них:
- Рентген грудины. Он покажет контуры пищевода, качество слизистой оболочки и скопления венозных узлов.
- ЭФГДС. Для обследования пациенту через рот вводят тонкую трубку с эндоскопом и осматривают состояние верхней части ЖКТ.
- Капсульная эндоскопия. Редкий, но весьма эффективный метод. Для его осуществления пациент проглатывает капсулу, внутри которой находится маленькая видеокамера. Это позволяет врачу тщательно изучить состояние ЖКТ.
- Компьютерная томография брюшной полости.
- Допплерография воротной и селезеночной вен.
Методы диагностики
Заподозрить наличие заболевания по субъективным признакам достаточно сложно. Часто варикоз пищевода обнаруживается только на стадии массивного кровотечения. Тем не менее, можно предполагать патологию у пациентов, входящих в группу лиц, имеющих предрасполагающие к болезни факторы. Для уточнения диагноза назначаются лабораторные и инструментальные методы обследования.
- Общий анализ крови — необходим для оценки состояния организма в целом, а также степени кровопотери, если таковая имела место.
- Биохимический анализ — для определения функции печени.
- УЗИ органов брюшной полости — необходимо, чтобы выявить состояние печени, а также других анатомических областей. С помощью этого метода можно оценить кровоток портальной системы, определить наличие свободной жидкости.
- Обзорная рентгенография брюшной полости — дополняет УЗИ.
- ФГДС — единственный объективный метод оценки состояния слизистой оболочки. Позволяет в режиме реального времени визуализировать проблемные места при варикозе пищевода, уточнить источник геморрагии.
Последний способ требует крайне осторожного проведения, так как инородное тело в виде фиброскопа может повредить сосудистую стенку (это может привести к ряду нежелательных явлений, одним из которых является кровотечение)
Группы риска — основные причины заболевания
Варикоз пищевода никогда не развивается без серьезных предпосылок. Как правило, это всегда вторичное заболевание, которому предшествует одна из патологических причин.
| Наименование | Влияние на организм |
| Тромбоз портальной вены | Снижает скорость венозного кровотока, приводит к портальной гипертензии, изменению сосудов пищевода с высоким риском возникновения кровотечений |
| Врожденное сужение воротной вены | Замедляет венозный кровоток из-за снижения проходимости сосудов, приводит к сгущению крови и истончению венозной стенки сосудов пищевода |
| Усиленный кровоток в портальной вене из-за фистулы | Артериовенозная фистула провоцирует снижение артериального кровотока и ускорение венозного, из-за чего развиваются сердечная недостаточность, аневризмы, тромбозы |
| Усиленный кровоток в селезеночной вене | Один из самых ранних признаков портальной гипертензии, диагностируемый с помощью импульсноволновой допплерографии еще до появления клинических признаков |
| Цирроз печени, развившийся на фоне заболеваний (в т. ч. алкогольный или хронический гепатит) | Нарушение функций печени, вызванное гепатитом, в 50% случаев становится причиной варикоза вен пищевода и желудка, а также ряда других осложнений: печеночной комы, тромбоза, гепаторенального синдрома, рака. |
| Идиопатическая ПГ | Возникает при отсутствии патологий печени, проявляется кровотечениями вен пищевода и желудка, печеночной недостаточностью, атрофией паренхимы, развивается очень медленно |
| Острый гепатит (алкогольный) | Выделяют несколько форм заболевания, в зависимости от них различаются симптомы и осложнения. Желтушная (50%) характеризуется слабостью, похудением, лихорадкой, болью в правом подреберье, возможны печеночная недостаточность и бактериальные инфекции. Холестатическая (10%) — к симптомам внутрипеченочного холестаза добавляются повышения уровня билирубина и щелочной фосфатазы. Фульминантная — быстрое протекание, через 1-2 недели приводящее к смерти. Латентная — невыраженные симптомы, сопутствующие патологии: панкреатит, кардиомиопатия, полиневрит. |
| Врожденный фиброз печени | Генетическое заболевание, проявляющееся в возрасте от 3 до 13 лет и вызывающее расширение венозного анастомоза с локализацией в пищеводе, передней брюшной стенке, прямой кишке. |
| Шистосомоз | Паразитическое заболевание, при котором личинки проникают в сосуды воротной системы печени и закупоривают их. В результате развивается пресинусоидальная портальная гипертензия. |
| Сдавливание вен печени (опухолью, кистой) | Возникает при появлении новообразований, перерождении тканей печени в соединительную. Приводит к появлению портальной гипертензии |
| Синдром Бадда-Киар | Нарушение проходимости, тромбоз печеночных вен. Может протекать бессимптомно или проявляться печеночной недостаточностью. Без лечения пациенты умирают в течение 3-5 лет. |
| Констриктивный перикардит | Характеризуется высоким венозным давлением, асцитом, одышкой при физических нагрузках. Нарушение в большом круге кровообращения приводит к увеличению печени и надпочечной портальной гипертензии. |
| Правосторонняя сердечная недостаточность | Приводит к накоплению жидкости и образованию отеков, локализующихся в области печени и вызывающих сдавление сосудов. |
| Опухоли | Дисфагия (нарушение функции глотания) — главный симптом. Растущие опухоли оказывают давление на соседние органы, в т. ч. на вены, вызывая их патологические изменения. |
| Ангиомы | Состоящая из кровеносных сосудов опухоль на коже в народе называется родимым пятном. Находясь внутри организма, она может стать причиной сильного кровотечения. |
| Спленомегалия | Увеличение размеров селезенки развивается на фоне инфекций, аутоиммунных заболеваний, болезней крови. При этом нарушается венозный отток, повышается давление на сосуды и развивается портальная гипертензия. |
| Перитонит | Спонтанный бактериальный перитонит — инфекция асцитической жидкости, одна из самых распространенных инфекций у пациентов с циррозом (до 31%). |
Клиническая картина
Часто заболевание в течение длительного времени протекает бессимптомно. Первым, а порой и единственным признаком патологии выступает острая или хроническая кровопотеря.
Бывают случаи молниеносного течения, в большинстве случаев заканчивающиеся летальным исходом.
Варикозно истонченная стенка сосуда сильно подвержена травматизму и может разорваться при резком скачке внутрисосудистого давления, поднятии тяжестей, интенсивных физических нагрузках. Риск сильно повышается на фоне наличия воспалительного процесса в стенке пищевода — эзофагитах, рефлюксной болезни.
Остро начавшаяся геморрагия характеризуется следующими признаками:
- Бледность кожных покровов;
- Рвота алым или темно-красным содержимым;
- Резкое снижение артериального давления;
- Учащение частоты сердечных сокращений;
- Дискомфорт, чувство тяжести за грудиной;
- Солоноватый привкус во рту;
- Нарастающая слабость;
- Появление примеси крови в кале, дегтеобразный черный стул — мелена;
- При тяжёлой кровопотере развиваются неврологические расстройства: судорожные припадки, возбуждение или, наоборот, угнетение ЦНС, обмороки.
Хроническое кровотечение протекает менее критично, часто имеет стертую картину. Геморрагии из ВРВ пищевода — очень серьезный симптом, нуждающийся в экстренных лечебных мерах. Является прогностически неблагоприятным признаком.
Менее значимые проявления патологии связаны с основным заболеванием. Это могут быть:
- Желтушный цвет кожных покровов;
- Диспептические расстройства: изжога, отрыжка, боли в области желудка и за грудиной, тошнота, рвота, изменение стула, трудности глотания;
- Увеличение размеров печени, селезёнки, боли в области правого подреберья;
- Появление ВРВ вокруг пупка (симптом «головы Медузы»);
- Нарушение аппетита, потеря массы тела;
- Различные психические расстройства;
- Увеличение живота за счёт накопления в брюшной полости жидкости (асцит).
При всех заболеваниях, при которых есть риск возникновения варикоза эзофагеальных вен, проводят следующие диагностические мероприятия:
- Общий анализ крови. Показывает наличие, степень и характер анемии, воспалительные процессы. Часто наблюдается снижение количества гемоглобина, нарастание скорости оседания эритроцитов, умеренный лейкоцитоз.
- Биохимический анализ. Необходим для оценки функции печени: крайне важны снижение уровня общего белка, фракций альфа и гамма-глобулинов, увеличение содержания в плазме АЛТ, АСТ и ГГТ (указывают на разрушение гепатоцитов), прямого и непрямого билирубина, может быть повышение уровня креатинина и мочевины.
- Исследование на маркеры инфекционных заболеваний (антитела и антигены к гепатитам, гельминтам). Широко используется метод полимеразной цепной реакции для качественного и количественного определения вирусов в крови.
- Ультразвуковая диагностика органов брюшной полости помогает оценить размеры внутренних органов, выявить наличие патологических образований, конкрементов, участков воспаления и выпота, сосудистых тромбов. Допплерография позволяет оценить скорость кровотока, диаметр портальной, селезеночной, печеночной и брыжеечных вен.
- Компьютерная и магнитно-резонансная томография — более точные методы диагностики, часто дополняют УЗИ.
- Рентгенологическое исследование пищевода и желудка с введением контрастного вещества (бариевая смесь). При этом обследовании на полученных снимках рассматривают степень наполненности контрастом полых органов. Хорошо визуализируются выпячивания сосудистой стенки, мешотчатые образования. Визуализация ВРВ возможна уже на поздних стадиях.
- Эзофагогастродуоденоскопия (ЭГДС) — инвазивная процедура, во время которой в пищеводную трубку вводится эндоскоп с камерой на конце. Является ключевым диагностическим мероприятием для пациентов, как для находящихся в группе риска, так и с уже развившейся клинической картиной варикоза. Метод позволяет непосредственно визуализировать состояние слизистой, проходимость, наличие патологических выпячиваний. Также ЭГДС играет важнейшую роль при хирургическом лечении патологии и для проверки наличия кровотока в лигированных и склерозированных венах.
Этиология заболевания
- Основная причина — портальная гипертензия, возникает при патологических процессах в печени и печеночных сосудах;
- Цирротический процесс при вирусных гепатитах, туберкулёзе печени, паразитарных поражениях, алкоголизме;
- Сдавление воротной вены извне опухолевыми образованиями (доброкачественными и злокачественными), кистами, конкрементами при желчнокаменной болезни;
- Стойкое повышение системного артериального давления;
- Различные заболевания крови (коагулопатии, тромбоцитопеническая пурпура, гемофилии);
- Тромбофлебиты. Образующийся сгусток крови перекрывает просвет сосуда;
- Аномалия Киари;
- Расширение верхних пищеводный вен иногда возникает при заболеваниях щитовидной железы (выраженном диффузном зобе, новообразованиях);
- Лимфолейкоз;
- Хроническая сердечная недостаточность;
- Синдром Рандю-Ослера;
- Пищеводная ангиома;
- В редких случаях — врождённое заболевание, патогенез которого до конца не выяснен.
При патологических процессах в портальной системе нарушается кровоток в воротной вене, сброс крови происходит по образующимся коллатералям. Стенки пищеводных сосудов тонкие, при повышении в них давления они быстро увеличиваются в диаметре, принимают мешотчатые и гроздьевидные формы.
Чаще поражаются вены нижней трети пищевода и верхней части желудка.
В зависимости от степени венозных изменений различают следующие стадии варикоза:
- Диаметр не превышает 3 мм, вены имеют продольное направление;
- Диаметр до 5 мм, вены приобретают извитой характер, несколько выступают в просвет пищевода;
- Диаметр более 0,5 см, появление мешотчатых утолщений, которые заполняют полость пищеводной трубки.
Также существуют другие классификации патологии:
Эндоскопическая:
- 1 стадия — наблюдают единичные расширения эзофагеальных вен;
- 2 стадия — более выраженные ВРВ, расположатся, главным образом, в нижней трети пищеводной трубки;
- 3 стадия — варикозное расширенные сосуды выбухание в полость органа, сужают полость; слизистая над ними истончается и повреждается, образуются красные пятна;
- 4 стадия — множество ВРВ, существенно заполняющих просвет пищевода.
Классификация Зденек-Маржатка:
- 1 ст. — сосуды продольные, возвышение над поверхностью слизистой незначительное;
- 2 ст. — вены приобретают извитой характер, диаметр увеличен;
- 3 ст. — опухолевидные ВРВ.
Классификация Витенасому-Тамулевичюте:
- 1 степень — синеватые несколько расширенные вены до 3 мм;
- 2 степень — извилистые сосуды, расширения в форме узелков, диаметр достигает 5 мм;
- 3 степень — выбухание венозных узлов в полость пищевода;
- 4 степень — сильное сужение либо перекрытие эзофагеального просвета гроздьевидными, мешотчатыми ВРВ. Также характерно повреждение слизистой над участками варикоза в виде точечных геморрагий красного цвета.
Часто эзофагеальных варикоз сочетается с желудочным, для которого используется отдельное деление на стадии:
- 1 стадия — сосуды величиной до 5 мм, не различимые в слизистой при эндоскопическом исследовании;
- 2 степень — наличие полиповидных вен, расширенных, выдающихся в полость желудка;
- 3 степень — диаметр узлов более 10 мм.
Опасность кровотечения, способы его остановки
Острая (внезапно возникшая) потеря крови опасна развитием геморрагического шока. Это состояние, которое характеризуется значительным выходом крови из сосудистого русла. По статистике, четверо из пяти лиц, перенесших венозное кровотечение пищевода, погибли.
Выделение крови происходит вследствие надрыва слизистой оболочки, выстилающей поверхность пищевода. Острая кровопотеря может быть также спровоцирована воздействием следующих факторов:
- прием горячей или слишком сухой пищи;
- резкое повышение давления;
- употребление алкогольных напитков;
- интенсивная физическая нагрузка;
- навязчивый кашель;
- попадание инородных тел в пищевод;
- обострение рефлюксной болезни.
Кроме того, самой распространенной причиной острой кровопотери из вен пищевода являются приступы неукротимой рвоты у лиц, страдающих хроническим алкоголизмом.
В домашних условиях спасти пациента, у которого открылось кровотечение из вен пищевода, не представляется возможным. Поэтому, в таких случаях необходимо немедленно вызвать бригаду скорой помощи, предварительно уложив больного в горизонтальное положение на бок. Пострадавший должен быть госпитализирован в палату профильного отделения интенсивной терапии или реанимации.
Для остановки кровотечения наиболее часто применяется балонная дилятация. Механизм проведения данной процедуры заключается в установке специального устройства в просвет пищевода с последующим раздуванием встроенного шарика, который передавливает поврежденные сосуды.
После ослабления критического состояния пациента, в его организм вводятся препараты, повышающие свертываемость. В случае, если геморрагия была значительной, то принимается решение о переливании крови и ее компонентов. Больной должен постоянно находиться под наблюдением специалистов с регулярным измерением артериального давления, пульса.
Варикозное расширение вен пищевода без кровотечения (I85.9)
Версия: Справочник заболеваний MedElement
Краткое описание
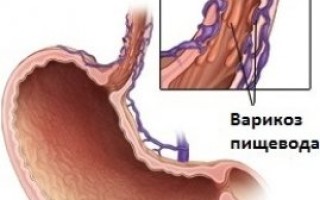
Варикозное расширение вен пищевода — патологическое изменение вен пищевода, характеризующееся неравномерным увеличением их просвета с выпячиванием стенки, развитием узловатоподобной извитости сосудов.
Варикозно-расширенные вены пищевода и желудка формируются при портальной гипертензии, локализуются в подслизистом слое нижнего отдела пищевода и представляют собой портосистемные коллатерали, связывающие портальное и системное венозное кровообращение.
Варикозное расширение вен может осложняться массивным кровотечением без предшествующих симптомов.
Классификация
Эндоскопические классификации ВРВ пищевода (ВРВП).
В 1983 г. K. -J.Paquet выделил 4 степени варикозно расширенных вен (ВРВ) пищевода:
1 ст. Единичные эктазии вен (верифицируются эндоскопически, но не определяются рентгенологически). 2 ст. Единичные хорошо отграниченные стволы вен, преимущественно в нижней трети пищевода, которые при инсуффляции воздуха отчетливо выражены. Просвет пищевода не сужен, слизистая пищевода над расширенными венами не истончена. 3 ст. Просвет пищевода сужен за счет выбухания ВРВ, в нижней и средней третях пищевода, которые частично спадаются при инсуффляции воздуха. На верхушках ВРВ определяются единичные красные маркеры или ангиоэктазии. 4 ст. В просвете пищевода — множественные варикозные узлы, не спадающиеся при сильной инсуффляции воздухом. Слизистая оболочка над венами истончена. На верхушках вариксов определяются множественные эрозии и/или ангиоэктазии.
В 1997 году N.Soehendra, K.Binmoeller предложили трехстепенную классификацию ВРВ раздельно для пищевода и желудка.
ВРВ пищевода: 1 степень — диаметр вен не превышает 5 мм, вытянутые, располагаются только в нижней трети пищевода. 2 степень — диаметр вен от 5 до 10 мм, извитые, расположены в средней трети пищевода. 3 степень — диаметр более 10 мм, напряженные, с тонкой стенкой, расположены вплотную друг к другу, на поверхности вен «красные маркеры».
ВРВ желудка: 1 степень — диаметр вен не превышает 5 мм, плохо различимы над слизистой желудка. 2 степень — диаметр от 5 до 10 мм, единичные, полипоидного вида. 3 степень — диаметр более 10 мм, в виде обширных конгломератов узлов полипоидного вида с истончением слизистой.
Японское научное общество по изучению портальной гипертензии в 1991 году разработало правила для регистрации эндоскопических признаков ВРВ пищевода и желудка, состоящие из 6 основных позиций:
I. Определение распространенности ВРВ по пищеводу и ВРВ желудка относительно кардии.
II. Форма (внешний вид и размер).
III. Цвет как косвенный признак толщины стенок ВРВ.
IV. «Красные маркеры» — телеангиоэктазии, пятна «красной вишни», гематоцистные пятна.
V. Признаки кровотечения — при остром кровотечении устанавливается его интенсивность; в случае спонтанного гемостаза оценивается характер тромба.
VI. Изменение слизистой оболочки пищевода.
Этиология и патогенез
Варикозное расширение вен пищевода является следствием портальной гипертензии. Портальная гипертензия в свою очередь может осложнять течение многих заболеваний, в связи с чем выделяют – внутрипеченочную портальную блокаду (цирроз, хронический гепатит, опухоли, туберкулез, сифилис, эхинококкокоз, амебиаз, амилоидоз, муковисцидоз и другие заболевания печени), – внепеченочную блокаду (тромбоз воротной вены, ее сдавление опухолями, кистами, спайками, лимфатическими: узлами, камнями желчных протоков и др.) – смешанную форму блокады портального кровотока. Реже флебэктазии наблюдаются при гипертензии большого круга кровообращения вследствие хронической сердечно-сосудистой недостаточности; при сдавлении опухолями верхней полой вены «синдроме верхней полой вены».
Портальная гипертензия и варикозные поражения пищевода у взрослых чаще обусловлены внутрипеченочной блокадой, а в молодом возрасте — внепеченочной блокадой портального кровотока. При затрудненном оттоке вен пищевода, имеющие слабую опору в виде рыхлого подслизистого слоя, начишают расширяться, извиваться и удлиняться, образуя узлы — варикозы. При портальной гипертензии варикозы локализуются в дистальных сегментах пищевода, их размеры обычно в 3 раза больше, чем варикозы пищевода у больного с сердечно-сосудистой патологией (в последнем случае узлы располагаются равномерно от устья пищевода до кардии). Если в норме портальное давление колеблется в пределах 5 — 14 см вод. ст., то при варикозе пищевода давление обычно превышает норму в 2 — 4 раза. Давление 25 — 27 см вод. ст. критическое, выше этих цифр во всех случаях развиваются флебэктазии пищевода с реальной угрозой разрыва.

Лечение болезни
Очень опасно, когда возникает внутреннее кровотечение, что может привести к шоку и летальному исходу. В таком случае необходима срочная медицинская помощь, первая цель которой — купирование проблемы. После этого лечение продолжается. В венах нужно снизить давление с помощью различных процедур. Существует несколько методов терапии варикоза пищевода.
- Склеротерапия. Она применяется для улучшения свертываемость крови. В варикозные вены вводятся специальные растворы путем инъекций. Пациенту могут посоветовать использование бандажа — это резиновые диски, устанавливаемые на расширенные сосуды.
- Внутрипеченочное шунтирование. Суть данной процедуры в том, что стент вводится в среднюю часть органа. Он соединяет печеночную и портальную вены. Процедура выполняется врачом, который следит за перемещением стента при помощи рентгена.
- Спленоренальное шунтирование. Благодаря этой процедуре селезеночная вена соединяется с веной левой почки, в варикозных сосудах снижается давление, а это способствует предотвращению кровотечения.
Очень важным является ограничение физических нагрузок и соблюдение специальной диеты. Если заболевание находится на последней стадии, не остается ничего, кроме как удаление кровоточащих вен. На самом деле осложнения могут быть серьезными, если вовремя не начать его лечение.
Методы лечения
Основной целью лечения варикозного расширения вен пищевода является профилактика кровотечения. Однако если оно все же имеет место, то первоочередной задачей является его остановка и проведение терапии, предупреждающей потери крови в дальнейшем.
Устранение угрозы кровотечения в пищеводе возможно в том случае, если все усилия будут направлены на борьбу с болезнью, в результате которой возникла портальная гипертензия (стенокардия, гепатит, тромбоз). Понизить давление и, соответственно, риск возникновения кровотечения, могут применяемые для лечения заболеваний сердца препараты (например, бета-блокаторы). Помощником может оказаться и нитроглицерин в случае его длительного применения.
Основная классификация нехирургических процедур лечения направлена на предотвращение и устранение кровотечения (гемостатическая терапия) путем снижения давления в сосудах:
- Медикаментозное лечение в виде приема витаминов, вяжущих препаратов и антацидов (лекарств, снижающих кислотность в желудке). Данный способ направлен на профилактику пептического эзофагита, при котором воспаление может перейти на стенки сосудов, вызвав кровотечение;
-
Переливание крови, эритроцитарной массы, плазмы;
- Введение коллоидных растворов;
- Прием крововосстанавливающих и способствующих сужению сосудов препаратов.
В случаях, если перечисленных методов недостаточно для основательной остановки кровотечения и существует риск повторного повреждения сосудов в скором будущем, прибегают к операциям: эндоскопическим или хирургическим.
Эндоскопические вмешательства
Поскольку определение такого диагноза, как варикоз пищевода, становится возможным, в первую очередь, благодаря проводимой эндоскопии, то и лечение заболевания зачастую предусматривает эндоскопический гемостаз. К эндоскопическим часто применяемым операциям относят:
- Электрокоагуляцию;
- Введение зонда с целью сдавливания вен, проведение тугой тампонады;
- Легирование вен пищевода;
- Бандаж;
- Нанесение тромбина или клеевой пленки специального назначения на пораженные участки вен.
Электрокоагуляция предусматривает удаление поврежденных тканей вен электрическим током. Иногда врачи рекомендуют пациентам процедуру, предусматривающую установление бандажа – небольших резиновых дисков, которые фиксируются над расширенными сосудами. Это способствует остановке кровотечения.
Использование резинового зонда, например, Сенгстакена-Блекмора для воздействия на поврежденные вены предусматривает прижим кровоточащего сосуда. Происходит это путем раздутия двух баллонов зонда, которые надежно фиксируются в кардии и сдавливают деформированные вены. Современные гофрированные зонды используются и при лечении язв желудка. Однако если указанный метод не дает требуемых результатов, используют сдавливание тампонирующими баллонами через эзофагоскоп.
В случае плохой переносимости хирургических вмешательств больными, например, с циррозом печени, врачами применяется метод малоинвазивного вмешательства – эндоскопического легирования варикозных вен пищевода. Этот способ лечения заключается в перевязывании поврежденных вен небольшими эластичными кольцами (на каждую расширенную вену накладывается от 1 до 3 колец) либо же нейлоновыми петлями с целью достижения полного спадения вен с последующим их склерозированием.
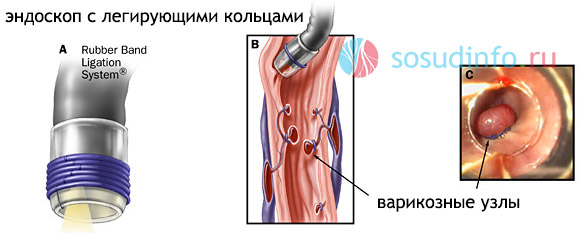
легирование варикозных вен пищевода
Хирургические операции
Такой вид лечения, как склерозирование, относится к хирургическим методам и представляет собой введение в варикозно-расширенные вены специального раствора. Поставка раствора к венам осуществляется путем инъекций. Вкалывание происходит в просвет вены пищевода. Как правило, процедуру склеротерапии повторяют через 5 дней, 1 и 3 месяца. Для достижения положительного результата общее число процедур в год должно составлять 4-5 раз.
Помимо склерозирования к оперативным методам лечения варикоза пищевода относят:
- Портосистемное стент-шунтирование. Оно сопровождается введением в среднюю часть печени стента (специального устройства), назначение которого состоит в соединении функции портальной вены с печеночной;
- Наложение спленоренального соединения (анастомоза). Объектами анастомоза выступают левая почка и вена селезенки;
- Обшивание сосудов;
- Устранение пораженных, не подлежащих восстановлению, вен пищевода.
Портокавальное и спленоренальное шунтирование, снижая венозное давление, обеспечивают наличие еще одной линии движения крови в нижнюю полую вену пищевода из воротной.
Диета при варикозном расширении вен пищевода

Корректировка питания — один из важных моментов в лечении ВРВП. Пациенту придется изменить свой образ жизни так, чтобы придерживаться диеты было комфортно, поскольку следовать рациону придется всю жизнь.
При обнаружении патологии больному, в первую очередь, необходимо установить режим питания: в течение дня следует есть от 4 до 6 раз небольшими порциями. Самый питательный прием должен приходиться на завтрак, а самый низкокалорийный — на ужин.
Чтобы еда усваивалась лучше, больному следует предпочесть таким методам приготовления, как варка, готовка на пару, пюрирование продуктов. Однозначно, необходимо отказаться от жареных блюд.
Справка!
Температура пищи должна быть такой, чтобы не доставлять человеку дискомфорт во время питания. Поэтому стоит отказаться от горячих и слишком холодных блюд.
Необходимо отказаться от следующих видов продуктов:
- от твердой пищи, которая может повредить слизистую ЖКТ: сухарей, орехов, твердых фруктов, овощей в сыром виде;
- от продуктов, раздражающих ЖКТ: солений, маринадов, концентрированных соков, пряностей;
- от жирной пищи;
- от спиртных, газированных напитков;
- от кофе, шоколада.
И, напротив, стоит добавить в рацион:
- нежирные сорта мяса, рыбы, птицы;
- блюда, обволакивающие ЖКТ: каши и кисели;
- нежирные молочные, кисломолочные продукты.
Методы диагностики
Грамотный терапевт вполне способен заподозрить наличие проблем с пищеводом при обычном осмотре, в таком случае он обязан дать направление на проведение дополнительного обследования. Возможны три варианта исследований:
 Лабораторное исследование – сдается общий анализ крови на число тромбоцитов
Лабораторное исследование – сдается общий анализ крови на число тромбоцитов
- Анамнез болезни – данные осмотра и жалоб пациента фиксируются лечащим врачом, по медицинской карте выявляются перенесенные ранее болезни, и если среди них обнаруживаются заболевания, провоцирующие поражение венозной системы пищевода, то специалист после простукивания и продавливания области живота может сделать некоторые выводы.
- Лабораторное исследование – сдается общий анализ крови на число тромбоцитов. Также назначается биохимическая экспертиза, позволяющая проверить количество в организме печеночных ферментов, белка и других важных показателей. Дополнительное исследование печени назначается, если первичные результаты не выявили проблему. Возможно даже назначение углубленного анализа крови на определение ее группы и свертываемость.
- Инструментальное обследование – для каждого отдельного органа назначается рентгеноскопическое обследование, эзофагоскопия либо УЗИ.
При формулировке диагноза варикоз пищевода изначально указывается причина его появления. Так же в заключении указывается степень поражения и возможные осложнения на фоне данного заболевания.
 При формулировке диагноза варикоз пищевода изначально указывается причина его появления
При формулировке диагноза варикоз пищевода изначально указывается причина его появления