Острый аппендицит. аппендикулярный инфильтрат (стр. 1 из 5)
Содержание:
- Возможные осложнения
- Терапевтические действия
- Виды патологии в зависимости от сложности процесса
- Классификация аппендицита в зависимости от характера течения
- Причины и факторы риска
- Причины острого аппендицита
- Виды у детей
- Операционное лечение
- Лечение
- Клиника заболевания
- Лечение
- Что таковое и код по МКБ-10 абсцесса
- Симптоматика болезни
Возможные осложнения
Аппендэктомия считается относительно безопасной операцией, но, несмотря на позитивные тенденции, различные осложнения не исключены. Показатель летального исхода при простом аппендиците 0,8-1% на 1000 случаев.
Раневые инфекции
Такие осложнения возникают в процессе интраоперационного обсеменения патогенными микроорганизмами. Развитие данного осложнения находится в пределах 5% при простом аппендиците, а в случаях перфорации аппендикса или гангрены – до 20%. Использование в предоперационном периоде антибактериальных препаратов значительно снижает вероятность раневых инфекций.
Хронический аппендицит
Количество случаев этой формы патологии в целом составляет не более 1,5%. Как правило, эта патология развивается после возникновения приступа острого аппендицита. Способствовать ее возникновению могут рубцы и спайки, сужающие просвет отростка или оставшаяся после операции инфекция. В периоды временного выздоровления (ремиссии) клинических признаков не наблюдается. Чтобы предотвратить возникновение воспалительного процесса пациентам рекомендуется проведение плановой аппендэктомии.
Аппендикулярный инфильтрат
Такое осложнение хорошо поддается диагностике при помощи УЗИ и КТ. Однако следует проводить тщательный дифференциальный анализ относительно опухолевых процессов, в частности у улиц старческого возраста. При адекватной антибактериальной терапии аппендикулярный инфильтрат можно вылечить без оперативного вмешательства, однако высокий риск рецидива сохраняется.
Интраабдоминальный абсцесс
Абсцесс полости таза (интраабдоминальный абсцесс) развивается в случае тотального инфицирования, к примеру, при перфорации аппендикса. При данном осложнении возникают лихорадка и присутствуют диагностические признаки УЗИ или КТ исследования. В некоторых случаях при абсцессах может понадобиться лечение посредством дренажных методик. При применении превентивной антибактериальной терапии количество данного осложнения существенно снижается.
Аппендикулярный абсцесс
Такая форма осложнения – это нагноение, которое сопровождается ярко выраженной тахикардией, лихорадкой и лейкоцитозом. В большинстве случаев абсцесс локализуется в правой подвздошной области, редко – в полости малого таза. При этой патологии проводят ректальное обследование, оно имеет высокую информативность и подтверждается на исследованиях УЗИ и КТ. Пациенту назначается хирургическое лечение открытым методом и устанавливается дренажная система.
Терапевтические действия
Лечить аппендикулярный инфильтрат следует при комплексном подходе и только в хирургическом отделении.
Консервативные методы
Если заболевание, имевшее тихое течение и рассасывающий характер, выполняется консервативная терапия. Такое же лечение производится и в случае плотного, спокойного отграниченного воспалительного процесса, где операция противопоказана.
Людям с аппендикулярным инфильтратом показано следующее:
- Обязательное соблюдение постельного режима.
- Применение антибиотиков (Амоксициллин, Азитромицин, Амоксиклав, другие) – имеют широкий спектр воздействия.
- Детоксикационные манипуляции – производится внутривенное введение Реополиглюкина, Гемодеза, иных растворов.
- НПВС (Нурофен, Нимесил) – оказывают противовоспалительное действие.
- Симптоматическое лечение: использование сорбентов (Полисорб, Смекта, активированный уголь), спазмолитические препараты (Темпалгин, Баралгин), пробиотики (Бифиформ, Бифидумбактерин, Линекс), витамины.
- Физиотерапия.
Потребуется при аппендикулярном инфильтрате щадящая для пищеварительного тракта диета. Разрешается кушать пюре, нежирный творог, бананы, паровые рыбные, мясные суфле. Нельзя употреблять острую, жирную, жареную еду, консервацию, копчености, полуфабрикаты.

Если воспалительный процесс остался, значит, консервативные методы оканчиваются, человеку выполняют хирургическое лечение, подразумевающее:
- удаление аппендикса;
- отцепление «соединенных» органов;
- санирование брюшной стенки.
Медикаментозное лечение применяется в начале появления аппендикулярного инфильтрата, то есть в первые 3-5 суток.
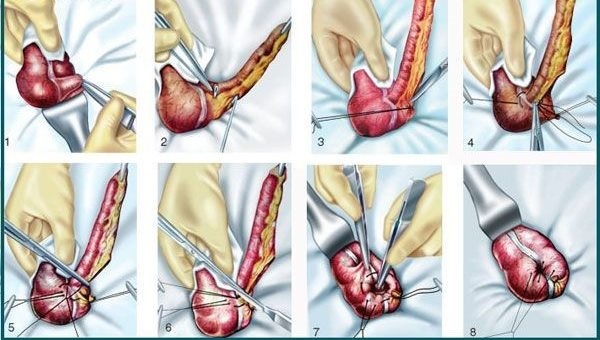
Оперативное вмешательство
Если при диагностировании обнаруживается неплотный, подвижный инфильтрат, врач рекомендует плановую аппендэктомию, разделение сальника. После вмешательства в подвздошную область с правой стороны внедряется дренаж, сквозь который на протяжении 3-4 дней вводятся антибиотики.
Когда имеется допущение на развитие гнойного аппендикулярного инфильтрата, понадобится экстренная операция.
В истории недуга отмечается следующая симптоматика: озноб, расширение инфильтрата, сильные боли, увеличенный уровень лейкоцитов в крови, прочее. Немаловажным является предоперационная подготовка: жидкостное лечение, антибиотикотерапия, лабораторные обследования. Для предотвращения распространения патогенной микрофлоры на живот в область аппендикса желательно положить пузырь со льдом.
Для скорейшего заживления:
- используют антибиотики;
- потребуется щадящее диетическое питание;
- отказ от вредных привычек (распития алкогольных напитков, курения);
- не напрягать организм физическими нагрузками (хотя бы первые 2-3 месяца).
Инфильтрат при острой форме аппендицита у взрослых, детей в основном обладает положительным прогнозом, серьезной угрозы для жизни не несет
Но важно правильно определить заболевание, что удается не всегда. Пациенту нужно подробно изложить симптоматику, вовремя явиться к врачу
Дифференциальная диагностика, комплексная терапия помогут выявить аппендикулярный недуг и уклониться от образования гнойного абсцесса.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Виды патологии в зависимости от сложности процесса
Далее рассмотрены виды аппендицита согласно классификации Колесова.
Катаральный
Катаральный аппендицит – это начальная стадия заболевания. Продолжается она на протяжении двенадцати часов. Симптомы патологического процесса могут скрываться за клиникой других брюшных патологий. Боль начинает беспокоить около пупочной области и примерно через восемь часов она опускается в правую сторону. Характерна тупая или ноющая боль.
Флегмонозный
В этом случае воспалительный процесс охватывает весь орган. Гнойные очаги сливаются друг с другом и пропитывают все его стенки. Червеобразный отросток увеличивается в размерах. Стенки кишечника отекают, утолщаются и становятся рыхлыми.
При этом состояние больного значительно ухудшается. Отсутствие лечения может привести к прорыву гноя. На этой стадии боль проходит, но это ложный признак, радоваться которому не стоит.
При флегмонозном аппендиците в червеобразном отростке обнаруживается гнойное содержимое
Важно! Флегмонозная форма является одной из стадий аппендицита. Ее средняя продолжительность не превышает 24 часов.. На этой стадии симптомы катаральной формы нарастают, общее состояние больного сильно ухудшается
Пациент может указать четкую локализацию болезненных ощущений. Приступ тошноты усиливается. Общая интоксикация проявляется в виде высокой температуры, гипергидроза, тахикардии, слабости
На этой стадии симптомы катаральной формы нарастают, общее состояние больного сильно ухудшается. Пациент может указать четкую локализацию болезненных ощущений. Приступ тошноты усиливается. Общая интоксикация проявляется в виде высокой температуры, гипергидроза, тахикардии, слабости.
Мышцы передней брюшной стенки резко напряжены, а правая подвздошная область отстает в процессе дыхания
Крайне важно проведение своевременного оперативного вмешательства. В противном случае это грозит развитием серьезных осложнений:
- перфорация стенок;
- развитие деструктивных изменений;
- перитонит;
- кишечная непроходимость;
- заражение крови, которое в итоге может закончиться летальным исходом.
Гангренозный
В этом случае ткани червеобразного отростка погибают. Возникает гангренозный процесс на второй или даже третий день воспаления. Развитие этой опасной формы может быть связано с несколькими причинами:
- позднее обращение за медицинской помощью;
- детский возраст, при котором патологический процесс молниеносно распространяется по организму;
- преклонный возраст.
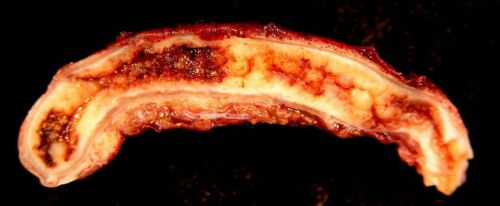 Специалисты называют гангренозную форму частой причиной смертей от аппендицита
Специалисты называют гангренозную форму частой причиной смертей от аппендицита
В группу риска попадают люди с аутоиммунными процессами, а также перенесшие тяжелые инфекции. Диагностику гангренозного аппендицита затрудняет неоднозначность клинической картины. Отмирание клеток аппендикса приводит к гибели нервных окончаний, в итоге пациенты могут и вовсе не чувствовать боли.
При гангренозной форме появляются признаки отравления: слабость, тошнота, гипертермия. Рвота не приносит облегчения. Напряжение мышц живота сохраняется по всей брюшной полости. Характерным проявлением гангренозного типа являются «токсические ножницы». На фоне нормальных температурных показателей присутствует выраженная тахикардия.
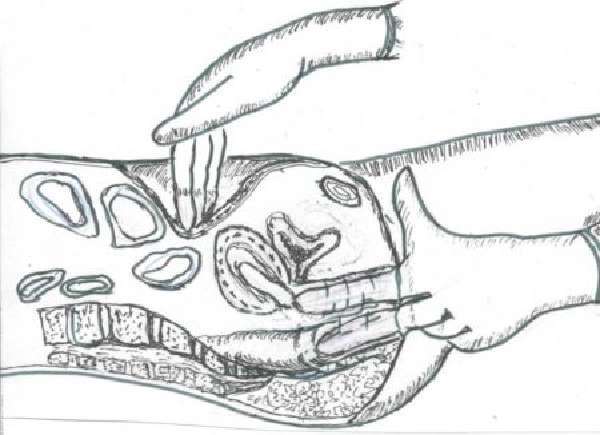
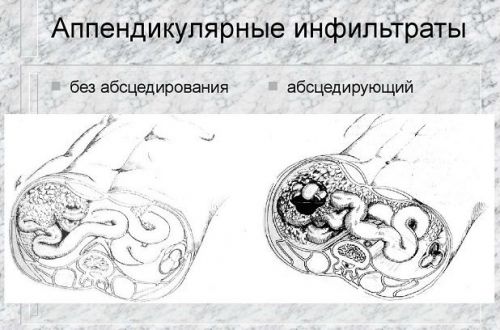
Аппендикулярный инфильтрат
Это осложненная форма аппендицита, для которого характерно скопление воспаленных тканей вокруг аппендикса. Новообразование имеет четкие границы. Развитие осложнения может быть связано со слабым иммунитетом, особенностями анатомического положения отростка слепой кишки, характера возбудителя.
Чаще всего аппендикулярный инфильтрат диагностируют у детей подросткового возраста. Заболевание начинается с внезапной приступообразной боли в районе пупка. Через несколько дней болезненность уменьшается, при этом симптомы интоксикации сохраняются.
При спокойном течении инфильтрата и наличии динамики его рассасывания врачи назначают консервативную терапию. Больным показан строгий постельный режим, щадящая диета, физиотерапевтические процедуры и антибактериальные средства широкого спектра действия.
 Аппендикулярный инфильтрат может рассосаться
Аппендикулярный инфильтрат может рассосаться
Классификация аппендицита в зависимости от характера течения
Острый процесс характеризуется сильным воспалением и быстроразвивающимися симптомами. Состояние требует скорого проведения операции. Хроническая форма встречается довольно редко. Выявить ее гораздо сложнее, но она также требует проведения аппендэктомии.
Острый
Патологический процесс развивается стремительно и характеризуется ярко выраженными клиническими симптомами:
- болевой синдром;
- тошнота и рвота;
- запор;
- метеоризм;
- высокая температура.
Больным категорически запрещено прогревать живот, снимать боль таблетками, алкоголем, проведение клизмы, применение слабительных средств. Больного следует уложить и обеспечить покой.
 При появлении симптомов аппендицита следует немедленно вызвать бригаду скорой помощи
При появлении симптомов аппендицита следует немедленно вызвать бригаду скорой помощи
Хронический
Хроническая форма по сравнению с острым процессом встречается гораздо реже. Затруднение в проведении диагностики может быть вызвано искажением характера боли, неясной клинической симптоматикой и отсутствием изменений на стенках червеобразного отростка.
Хронический процесс вызывает сужение просвета отростка. Это чревато скоплением гноя, газов и транссудата.
Боль в этом случае обычно имеет незначительный характер. Болевой синдром может усиливаться после приема пищи и физических упражнений. У больных может быть диарея или, наоборот, запор.
При ощупывании стенок живота появляются боли в правой стороне. При попытке поднять правую ногу возникают неприятные ощущения. Мышечный тонус с правой стороны значительно снижен. При ходьбе правая нога быстрее устает.
Причины и факторы риска
До сих пор точные причины возникновения острого аппендицита не установлены. Тем не менее, основной путь инфицирования – энтерогенный (попадание инфекционного агента сквозь просвет червеобразного отростка).
Развитие воспаления может быть спровоцировано следующими факторами:
- инфекционные заболевания (иерсиниоз, амебиаз, кишечный туберкулез и т.д.);
- нарушение иннервации кишечника;
- активация микрофлоры кишечника, обусловленная врожденной аномалий закупорки или развития его просвета (каловыми камнями, различными паразитами, новообразованиями, инородными телами и др.);
- иммунологические нарушения, включая аллергии;
- болезни, провоцирующие воспаление стенок кровеносных сосудов;
- травмы живота;
- регулярное несбалансированное питание;
- вредные привычки;
- дисбактериоз кишечника.
Риск развития болезни значительно повышается у беременных, это обусловлено увеличением матки, что приводит к смещению слепой кишки и аппендикса. Кроме этого, развитию патологического процесса в период беременности способствуют запоры, изменение кровоснабжения тазовых органов, перестройка эндокринной системы.
Причины острого аппендицита
В большинстве медицинских трудов врачи говорят о том, что в основе этиологии и патогенеза заболевания (причин и условий при которых возникает аппендицит) часто лежит закупорка (окклюзия) просвета отростка и застоя его содержимого, что нарушает кровоснабжение и в результате приводит к воспалению внутренних стенок, а затем и всего органа. Это может произойти из-за того, что в просвет попал каловый камень, глисты или другие простейшие паразиты. Также патология может возникнуть из-за:
- прямого попадания инфекции из крови обусловленное наличием инфекционных болезней кишечника или наличием хронических воспалительных заболеваний (у женщин это чаще болезни органов малого таза, например аднексит или воспаление яичников),
- появления опухоли
- увеличения лимфоузлов
- глистных образований
- нарушения питания мелких периферических сосудов из-за склонности к тромбозам,
- механических повреждений, полученных в результате травмы.
Поэтому профилактика заболевания включает:
- Правильное питание
- Своевременное лечение воспалительных заболеваний (особенно, если они перешли в хроническую форму)
- Противоглистная терапия
Виды у детей
В отличие от взрослых, заболевание у детей протекает несколько иначе. Это связано с тем, что внутренние органы находятся еще на стадии формирования. Самым распространенным и опасным является острый аппендицит. Он характеризуется воспалительно-некротическими изменениями.
Острый аппендицит бывает катаральным, поверхностным, а также деструктивным. Хронический аппендицит является довольно редкой формой у детей. Она является следствием перенесенного острого процесса. Для него характерно развитие склеротических и атрофических изменений в отростке.
У детей до трех лет при аппендиците появляются следующие симптомы: резкий плач, беспокойный сон, вялость, отказ от еды, срыгивание, рвота, подтягивание ножек к животу. Вообще говоря, в этом возрасте аппендицит появляется достаточно редко.
У детей просвет червеобразного отростка маленький, а лимфатическая система еще недостаточно развита. Отросток слепой кишки у детей едва ли напоминает по строению взрослый. Дети дошкольного возраста становятся непоседливыми, капризными, отказываются даже от самой любимой еды.
 В подростковые годы острый аппендицит проявляется точно так же как и у взрослых
В подростковые годы острый аппендицит проявляется точно так же как и у взрослых
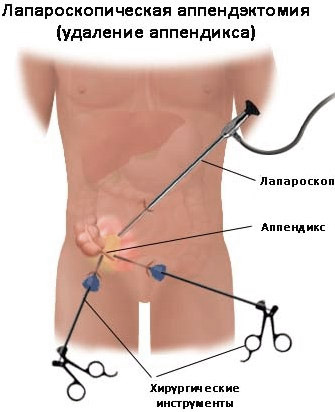
Операционное лечение
Операция для вскрытия абсцесса происходит под общим наркозом, его вскрывают. И ставят дренаж, который остается пока гной не перестанет выходить.
Симптомы, указывающие на нагноение:
- Температура тела резко начинает повышаться до 39-40 градусов
- Боль увеличивается, становится острой
- При прощупывании изменяются размеры аппендикулярного инфильтрата
- Появляются симптомы отравления организма
Чтобы этого не произошло, нужно сразу обратиться в больницу с целью обследования. Нередко на начальной стадии профессиональным врачам удается даже избежать операционного вмешательства. Клиника может помочь вылечить заболевание с помощью антибиотиков и правильно подобранных процедур.
Важно помнить, что при аппендикулярном инфильтрате у детей очень важно обращаться вовремя, ведь болезни у них проходят очень быстро и важно успеть до максимального роста и развития воспалительного процесса, который сложнее остановить с течением времени
Диагностика
Сначала врач проводит диагноз и выслушивает жалобы, выписывает анализы сдачи крови, проводит прощупывание места аппендицита. Наиболее эффективным методом является эхография ( Узи). Благодаря современным аппаратам получается успешно справиться с определением конкретного вида болезни и ее стадии.
Лечение консервативное
Лечение аппендикулярного инфильтрата может быть консервативное, строго происходит в стационаре, включает в себя лечение антибиотиками, ограничение физических нагрузок, так же больному нужна специальная диета.
Пациенты находятся под наблюдением врачей, пока антибактериальный инфильтрат полностью не рассасывается . После, проводят операцию по удалению аппендицита.
Основные препараты, при антибактериальной терапии:
- Цефтриаксон (антибиотик из группы цефалоспоринов). Взрослым и детям старше 12 лет назначают суточную дозировку 1-2г,при тяжелых случаях дозировку могут увеличить до 4г.)
- Цефипам (группа цефалоспоринов)
- Метронидозол (антибактериальный препарат)
- Амоксиклав (антибиотик широкого спектра)
- Тиенам (антибактериальный, противомикробный препарат)
- Ванкомицин (антибиотик, бактерицидный препарат)

Если произошло абсцедирование инфильтрата, то срочно нужно сделать операцию. Экстренная подготовка происходит в течение 3-6 часов перед хирургическим вмешательством ( антибактериальная терапия, исследование анализов
Важно употреблять жидкость в большом количестве
После операции на аппендицит больного выписывают через несколько дней домой. Через 7-10 дней снимают швы. Больной продолжает лечение антибиотиками, чтобы не возникло осложнений после операции. На протяжении 1-2 месяцев человек может испытывать не большую боль после операции по удалению аппендицита.
Осложнения, которые могут возникнуть после операции:
- На 5-7 день на послеоперационном рубце может появиться уплотнение, может повыситься температура после операции до 38 градусов, что является симптомом того, что шрам начинает гноиться
- Тошнота, рвота, запор, боли в животе – это симптомы спаечной кишечной непроходимости
- Свищ кишечника ( когда из шрама начинают отходить каловые массы)
- Пилефлебит (может появиться через пару недель после операции или чрез 2-3 недели). У больного начинаются боли справа под ребром, сильный озноб, увеличение температуры тела до 39-40 градусов, кожные покровы приобретают желтоватый оттенок, печень и селезенка увеличиваются в размерах.
Очень важно соблюдать в точности все рекомендации врачей. Клиника благодаря специалистам и хорошему оборудованию может производить диагностику у детей и взрослых, а также давать возможность лечения, которое не вызовет никаких негативных последствий
Лечение
Лечение аппендикулярного инфильтрата консервативное. Оно проводится в условиях стационара. За пациентом регулярно ведется наблюдением. После того как инфильтрат рассосется, показана аппендэктомия (удаление воспаленного аппендикса).
Консервативное лечение:
- медикаментозная терапия;
- постельный режим;
- диетическое питание;
- физиотерапевтические процедуры.
Основная суть терапии – остановить воспалительный процесс, не допустить его распространение на соседние органы, купировать болевой синдром. При аппендиците, осложненном инфильтратом, пациента госпитализируют в хирургическое отделение. Он должен соблюдать постельный режим и правильно питаться. Диета предполагает исключение газированных напитков и алкоголя, отказ от продуктов с высоким содержанием клетчатки (овощи и фрукты), а также исключение из рациона копченостей, острых и пряных блюд.
В качестве первой помощи для торможения распространения бактериальной флоры и уменьшения болезненных ощущений больному на живот кладут компресс со льдом.
Медикаментозная терапия:
- антибиотики широкого спектра действия (Цефтриаксон, Амоксиклав, Азитромицин, Цефепим, Тиенам и Метронидазол);
- пробиотики для нормализации микрофлоры после антибактериального лечения;
- спазмолитики (Но-Шпа);
- НПВС (Нимесил, Нурофен);
- дезинтоксикационная терапия для вывода токсических веществ из организма (Гемодез или Реополиглюкин);
- витамины.
Курс лечения до 10 дней. Если терапия оказалась успешной, то признаки воспаления аппендикса должны исчезнуть. За больным наблюдают до 3 месяцев, если его состояние нормализовалось, проводят плановую аппендэктомию. Оперативное вмешательство предполагает удаление аппендикса, разъединение сращенных органов и санацию полости.
Экстренная операция по удалению аппендикса проводится в таких случаях:
- нагноение инфильтрата;
- перфорация гнойника;
- септический шок;
- неэффективность терапии в первые 3-4 дня болезни;
- другие осложнения инфильтрата.
Абсцесс прокалывается, а затем производится его дренирование. В некоторых случаях удаляется и сам червеобразный отросток.
При несвоевременной терапии очень высока вероятность осложнений. Наиболее часто встречается колит, паранефрит, спаечная непроходимость кишечника, флегмоны, поддиафрагмальные абсцессы.
Аппендикулярный инфильтрат может стать причиной тяжелых осложнений и даже смерти больного, поэтому медлить с обращением в больницу не стоит. Решение о необходимости оперативного лечения должен принимать врач.
Полезное видео об осложнениях аппендицита
Клиника заболевания
Первое, что чувствует больной при воспалении отростка – это острый болевой синдром, сконцентрированный в околопупочной зоне. Возможно, что проявление симптомов может произойти позже из-за потребления противомикробных и антивирусных препаратов.
Патогенез наблюдается на 3 или 4 день, после первых признаков заболевания. Воспалённая ткань, образующая инфильтрат, формируется, охватывая определённую зону. В этот период болевой синдром снижается, температура тела держится на отметке 37,8.
Анализ крови в этот момент показывает повышенное содержание лейкоцитов.
 Лейкоциты в крови человека
Лейкоциты в крови человека
Пульс учащён. При осмотре у врача место сосредоточения инфильтрата хорошо прощупывается. При этом пациент ощущает боль при нажатии, воспалённый участок выделяется увеличенным объёмом. В дальнейшем температура тела увеличивается, достигает отметки 38 градусов и выше, болевой синдром становится интенсивнее.
Выделяется синдром и клиника недуга:
- Синдром абдоминальной боли локализуется справа, в области подвздошной ямы. Отдача болевого ощущения в другие части тела отсутствует. Хорошо определяется путём пальпации воспалённого участка.
- Синдром эндогенной интоксикации организма. Тело человека не может регулировать температуру, сердечный ритм нестабилен, возникает тахикардия. В крови увеличивается содержание лейкоцитов, что говорит о разрастающемся воспалительном процессе. Также подтверждением воспаления служит показатель скорости оседания эритроцитов. Изменение в большую сторону количественного содержания палочкоядерных нейтрофилов. Состав крови изменяется и в нём уменьшается содержание лимфоцитов.
Развитие АИ может быть двух видов:
- Абсцедированный.
- Без абсцедирования.
Абсцедирующий
Усиление воспалительного процесса приводит к значительному повышению температуры тела. Абсцедирующий процесс проявляется признаками отравления организма. Боль становиться интенсивнее. Абсцедирование характеризуется ухудшением состояния пациента, несмотря на проведение медикаментозной терапии. Потливость, озноб – и на УЗИ появляется полость неоднородной консистенции.
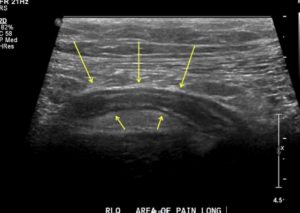 Аппендицит на УЗИ
Аппендицит на УЗИ
Без абсцедирования
Когда аппендицит проходит без абсцедирования, то наблюдается процесс, обратный воспалительному. Опухоль рассасывается на протяжении сорока дней. Это возможно, если лечение было адекватное и вовремя начато.
Внешние признаки образования инфильтрата проявляются на третьи сутки. Пациенты жалуются на постоянную боль, продолжающуюся все эти дни. Температура тела не спадает и остаётся высокой. Существует классификация АИ по плотности:
- Плотный. С правой стороны живота чётко прощупывается гладкая поверхность опухоли, можно определить её контуры. Сам живот и находящееся рядом пространство остается мягким. Такой инфильтрат лечат с помощью медикаментов, диеты, терапии с использованием УВЧ-оборудования, постельного режима.
- Рыхлый. В месте нахождения опухоли прощупывается мягкая консистенция. Сложность диагностирования заключается в напряжённом состоянии стенок брюшины. Рыхлое состояние формируется из гиперемированных соединений и отёчности находящихся рядом тканей. При этом сложно определить границы образования, что не даёт чёткого понимания возможности отсечения поражённого участка при проведении операции.
Отсутствие терапии приводит к развитию сепсиса:
- Температура повышается;
- Пульс и дыхание учащаются;
- На теле выступает холодный пот;
- Кожа бледнеет, количество лейкоцитов растет.
Лечение
Врач старается не производить хирургическое вмешательство без крайней нужды. Первоначально стремятся провести консервативное лечение, заключающееся в приёме медикаментов и использовании медицинского терапевтического оборудования.
Все усилия направлены на подавление воспалительного процесса в источнике заболевания. Когда воспаление спадает, то отёчность тканей рассасывается в течение месяца или полутора.
Лечение проводится по двум вариантам, в зависимости от течения заболевания.
Консервативная терапия
При госпитализации пациенту назначается постельный режим (осуществляется сестринский процесс), а также диета, направленная на предотвращение дальнейшего воспаления. На живот больного периодически размещают лёд, что приводит к замедлению деятельности патогенных микроорганизмов и невозможности их размножения.
Первые пять суток врачи стараются купировать воспалительный процесс с помощью медикаментозного лечения:
Лекарства с антибактериальным действием: Цефтриаксон, Ципролет, Амоксиклав, Доксициклин.

- Противовоспалительные препараты, не содержащие стероидов: Нимесил, Нурофен, Нимегезик.
- Терапия, направленная на снятие симптомов интоксикации организма. Как правило, используют растворы, очищающие кровь и выводящие токсические вещества. Вводятся внутривенно с помощью капельницы: глюкоза, хлорид натрия, Гемодез.
- Препараты, убирающие сопутствующие симптомы: витамины, спазмолитические средства, сорбенты, пробиотические препараты (устраняют дисбактериоз).
При положительных результатах нагноение инфильтрата прекращается. Пациент наблюдается до полного выздоровления. Хирургическое удаление не проводится. Во избежание возникновения рецидива после лечения назначается повторное обследование по истечению трёх месяцев.
Диета при аппендикулярном инфильтрате является щадящей и не должна содержать:
- Острые блюда, копчёности, пряности.
- Снизить или исключить из рациона грубую клетчатку. Также убрать овощи и фрукты, богатые ею.
- Алкогольные напитки и газировка находятся под строгим запретом.
При выписке пациенту проводят повторное обследование.
Если медикаменты не дают результат на протяжении четырёх дней, состояние больного ухудшается и нагноение увеличивается, назначается операция.
https://youtube.com/watch?v=kq7Ua8UAv1E
Хирургическое вмешательство
Хирургия проводится путём лапаротомии. Гнойник вскрывается, делается дренаж содержимого и отсекается аппендикс. Также делается прокол абсцесса и удаление внутреннего содержания через пункционную иглу.
Устанавливается дренажная система, удаляющая остатки гнойного процесса, подающая внутрь антисептические и антибактериальные растворы. Удаление происходит, когда прекращаются выделения. После операции противопоказаны физические нагрузки.
Тактика лечения хронического вида аппендикулярного инфильтрата заключается в проведении терапии медикаментами. После снятия обострения проводят оперативное удаление источника недуга.
Что таковое и код по МКБ-10 абсцесса
Абсцессом брюшной широкой полости именуется патология, вызванная инфекционно-воспалительным поражением органов отданной локализации. В итоге разрушения тканей патогенной микрофлорой (стафилококковой, стрептококковой, пищеварительной палочкой) наблюдается наличие гноя в области брюшной воспаленная полости. Водянистый некротический инфильтрат ограничивается пиогенной капсулой, обеспечивающей изолированность очага воспаления (это комплексный, местный и общий патологический процесс, возникающий в ответ на повреждение (alteratio) или действие патогенного раздражителя и проявляющийся в реакциях, направленных на устранение). Этому содействуют индивидуальности строения брюшной больной полости. Капсуле свойственно предотвращать распространение заразы. Абсцесцедирующий процесс носит заглавие ограниченного перитонита.
Код по МКБ 10 абсцесса (гнойное воспаление тканей с их расплавлением и образованием гнойной полости, может развиться в подкожной клетчатке, мышцах, костях, а также в органах или между ними) брюшной полости – К65.0 (острый перитонеальный абсцесс). С учетом того, какой из органов, занимающих место меньше диафрагмы, поражен, гнойному процессу присвоен код по МКБ-10:
- печень — К75.0;
- кишечный тракт — К63.0;
- абсцесс селезенки — D73.3;
- почки — N15.1.
Симптоматика болезни
Клиника аппендикулярного инфильтрата менее выражена, чем симптоматика аппендицита. Состоянию предшествуют проявления деструктивного типа воспаления червеобразного отростка.
Симптоматика проявляется на 3-5 сутки от начала воспалительного процесса. Возможно типичное и атипичное клиническое течение. У пациента наблюдаются следующие клинические симптомы:
- Болевой синдром. Отмечается уменьшение боли в области нижнего правого квадранта живота. Полностью болевой синдром не уходит. Боль затихает в покое, но при движении снова проявляется. Характер боли тупой, ноющий.
- Диспепсия. Возможен паралич кишки, который проявляется невыраженным вздутием, запором.
- Интоксикационный синдром. Пациенты отмечают слабость, плохое самочувствие. Отличительной чертой патологии является субфебрильная температура (не выше 37,4ᵒС). Больные жалуются на ломоту в теле, озноб, сухость ротовой полости.
Диагностической ценностью является субфебрильная температура. Аппендикулярный инфильтрат не проявляется лихорадкой. Это объясняется тем, что очаг воспаления удерживается конгломератом, развившимся вокруг аппендикса.
 Высокая температура не свойственна для аппендикулярного инфильтрата
Высокая температура не свойственна для аппендикулярного инфильтрата
Во время диагностики важно выяснить вид патологии (полный, неполный). Полный аппендикулярный инфильтрат, отзывы пациентов:
- Больные отмечают учащение сердцебиения, температуру до 37,5ᵒС.
- После обострения аппендицита и перехода его в АИ самочувствие улучшается.
- Интенсивность боли снижается.
Во время осмотра при полном АИ состояние больного удовлетворительное, отмечается сухость и обложенность языка, вздутие кишечника, которое равномерно распределено по всему животу. При этом виде инфильтрации отростка нет мышечного напряжения во время поверхностной пальпации живота. Отсутствуют также специфические проявления аппендицита и перитонита.
 Пальпация — важная часть первичного осмотра при аппендиците
Пальпация — важная часть первичного осмотра при аппендиците
Во время глубокого пальпаторного исследования правой подвздошной области выявляют плотное образование. Оно малоболезненное и практически не двигается. Во время пальцевого исследования прямой кишки можно прощупать нижний полюс конгломерата. Образование имеет плотную структуру, без признаков жидкости.
Неполный АИ характеризуется следующей симптоматикой:
- Есть признаки неограниченного перитонита. Состояние пациента при этом средней тяжести.
- Выявляется вздутие кишки, запор, отставание правой подвздошной области в акте дыхания.
- Признаки мышечного напряжения и болевого синдрома при поверхностном пальпаторном исследовании. Локализация боли не совпадает с областью нахождения конгломерата.
- Выявляется один или 2-3 симптома раздражения брюшины, такие как Щёткин-Блюмберг, Мендель; другие признаки аппендицита: симптомы Воскресенского, Ситковского и т.д.
При диагностике все клинические проявления учитывают, чтобы правильно поставить диагноз и назначить верную терапию. Ошибки в лечении патологии ведут к развитию перитонита, абсцесса и других состояний, осложняющих ведение пациента и ухудшающих прогноз.