Реферат: острый гангренозно перфоративный аппендицит, местный гнойный перитонит
Содержание:
- Реабилитация
- Причины развития гангренозного воспаления аппендикса
- Дифференциальная диагностика
- Методика лечения болезни
- Патанатомия гангренозного аппендицита
- Особенности лечения
- Диагностика
- Осложнения, возникающие в операционной ране
- Симптомы
- Истинные причины
- Гангренозный аппендицит: послеоперационный период
- Послеоперационный период
Реабилитация
Продолжительность и течение послеоперационного периода зависит от примененной методики удаления аппендикса и степени сложности состояния пациента. В первые сутки после процедуры иссечения за больным постоянно наблюдает медицинская сестра. В ее обязанности входит:
- следить за появлением симптомов кровотечения;
- контролировать температуру;
- осматривать шов;
- опрашивать человека на предмет появления болей и возникновения аппетита, следить за потребностью в испражнениях.

Хорошие прогнозы по этим показателям имеют те пациенты, у которых был неосложненный гангренозный аппендицит. Послеоперационный период в последующие дни включает:
- прием антибиотиков;
- обезболивание;
- инфузионную детоксикационную терапию;
- профилактику возникновения негативных реакций организма у лиц, входящих в группу риска (стрессовых язв кишечника и желудка, тромбоэмболических осложнений);
- ежедневный забор крови на анализы;
- перевязки;
- дыхательные упражнения, лечебную физкультуру, массаж.
Реабилитация может продолжаться от полутора недель до месяца. Маленькие дети и люди с избыточным весом восстанавливаются дольше.
Кроме соблюдения всех рекомендаций и назначений врача, помогающих быстрее позабыть, что такое гангренозный аппендицит, после операции важно придерживаться диеты
- В первый день есть нельзя вообще. Разрешается питье в небольших количествах. Медики рекомендуют употреблять нежирный кефир, чай с сахаром, негазированную воду.
- Если пациент хорошо себя чувствует, во второй день можно скушать немножко жидкой каши, пюре из картошки, вареного нежирного мяса, творожной запеканки. Если же состояние больного не улучшилось, то должен соблюдаться рацион первого дня.

Температура еды должна быть в диапазоне от двадцати до пятидесяти градусов.
В последующие после удаления гангренозного аппендицита дни можно добавлять в рацион овощные пюре, запеченные фрукты, рыбные и мясные бульоны. Через неделю после операции разрешается есть курагу и мед.
Существуют продукты, которые необходимо исключить из рациона в период восстановления. К ним относятся:
- соленья, копчености, жирное, острое, жареное;
- хлеб, выпечка;
- соусы, специи;
- алкогольные напитки;
- колбасные изделия.
Правильный режим питания является важной составляющей процесса выздоровления после удаления гангренозного аппендицита. Поэтому очень важно внести в свой рацион изменения, которые порекомендует врач
Также в течение нескольких месяцев после операции нельзя поднимать тяжести и физически нагружать организм. Щадящее отношение поможет ему быстрее восстановиться после опасной патологии.
Причины могут быть первичными и вторичными. В первом случае заболевание возникает на фоне других болезней. Чаще острый гангренозный аппендицит появляется, если не лечить гнойную форму. Некротические процессы возникают в течение 2-3 дней.
Другие причины:
- аутоиммунные заболевания;
- инфекционные процессы;
- нарушение оттока из аппендикса.
Первичные причины возникновения – пожилой возраст пациента, тромбоз, в результате чего нарушается кровоток, а также врожденные патологии сосудов (сужение просвета).
Специфическая симптоматика, которая указывает на гангрену аппендикса, отсутствует. Вместе с некрозом тканей происходит отмирание нервных окончаний, из-за чего болевого синдрома нет.
В результате гнилостных воспалительных процессов появляются симптомы интоксикации:
- слабость;
- сильная рвота;
- незначительное повышение температуры тела, озноб;
- сухость во рту, белый или желтый налет на языке;
- учащение сердцебиения;
- напряженность мышц живота.
У детей некротические процессы развиваются быстрее, поэтому симптоматика может быть тяжелее. Распознать аппендицит у ребенка можно по таким симптомам: вялость, капризность, плач без причины, отсутствие аппетита, боль при надавливании на живот, диарея. Малыш лежит на правом боку, ноги поджаты к животу.
Причины развития гангренозного воспаления аппендикса
В червеобразном отростке формируется воспалительный процесс – это развивается гангренозный аппендицит.
Врачам важно знать продолжительность состояния, поэтому при острых болях в животе следует, как бы то ни было тяжело, засечь время первого приступа. Основные факторы риска при развитии гангренозного воспаления аппендикса первичной формы:
Основные факторы риска при развитии гангренозного воспаления аппендикса первичной формы:
- немолодой возраст, когда происходят изменения в структуре сосудов;
- детский возраст, когда в наличии генетически обусловленной гипоплазии или смещения артерий, входящих в структуру аппендикса;
- атеросклероз артериальных стенок кишечника;
- развитие тромбов в артериях и венах аппендикса.
Прямые причины воспаления аппендикса – острое формирование нарушений, связанных с функциями микроциркуляторного характера.
Они формируют дестабилизацию кровообращения в отростке, что приводит к некрозу, или частичному появлению участков некротической ткани.
К этому присоединяются инфекционное поражение, дисфункция оттока жидкости из острого гангренозно пораженного аппендикса.
Такие симптомы усугубляют течение болезни, дают осложнения на соседние органы в брюшной полости и за ее пределами.
Основной фактор появления такого состояния, как гангренозный аппендицит, это переход несложной формы аппендицита в деструктивную.
Такое происходит при некорректном или позднем лечении. Тогда острый гангренозный аппендицит приводит к тому, что ткани аппендикса расплавляются его же гнойным содержимым, и пациенту приходится выдерживать длительный послеоперационный период.
Развитие воспаления аппендикса проходит несколько этапов, которые включают:
- фазу острого аппендицита;
- этап перфоративного аппендицита;
- этап гнойного аппендицита;
- фазу острого гангренозного аппендицита.
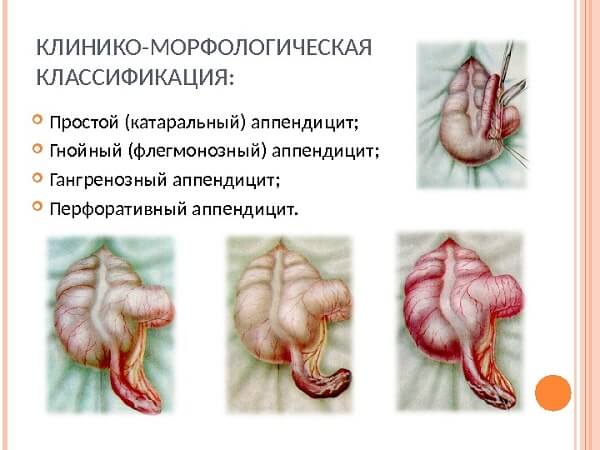
Стадии делятся на катаральную, флегмонозную, гангренозную, перфоративную. Чаще всего диагностируется вторичный аппендицит, воспаление при котором обязательно приводит к гангрене аппендицита.
Она развивается на 2-3-й день от начала заболевания, если нет медицинской помощи, редко характеризуется быстрым острым течением – 6-12 часов.
Особенно быстро острый гнойный аппендицит развивается у детей. Редко констатируется первичный гангренозный аппендицит, чаще ставится диагноз аппендицит, воспаление является обязательным сопутствующим процессом.
Спровоцировать развитие гнойного аппендицита могут сосудистые проблемы:
- возрастное поражение стенок сосудов;
- атеросклероз артерий, питающих кишечник, с наличием холестериновых бляшек;
- генетическая гипоплазия аппендикулярных артерий в детском возрасте;
- тромбоз вен и артерий кишечного отростка.
При таких отклонениях развивается нарушение кровообращения, отмирают ткани аппендикса, формируются перфоративный аппендицит, или флегмонозный аппендицит.
Ускорить их развитие могут инфекции разной этиологии или аутоиммунные функции кишечника.
Дифференциальная диагностика
Дифференциальная диагностика проводится с такими патологическими состояниями:
- закрытые травмы живота с поражением полых или паренхиматозных органов;
- острая непроходимость кишечника;
- острый мезаденит;
- острое воспаление поджелудочной железы, желчного пузыря;
- пневмококковый перитонит;
- прободение язвы желудка и 12-перстной кишки;
- расслоение аневризмы брюшного отдела аорты;
- тромбоэмболия мезентеральных сосудов.
У женщин гангренозный аппендицит следует отличать от внематочной беременности (разрыв трубы или трубный аборт), от апоплексии яичника, от острого воспаления маточных придатков, от пельвиоперитонита и некроза миоматозного узла.
Методика лечения болезни
Наличие у человека любого вида аппендицита свидетельствует о необходимости проведения оперативного вмешательства. Гангренозная форма воспаления червеобразного отростка не является исключением. Методика проведения хирургической операции по удалению аппендикса может быть следующей:
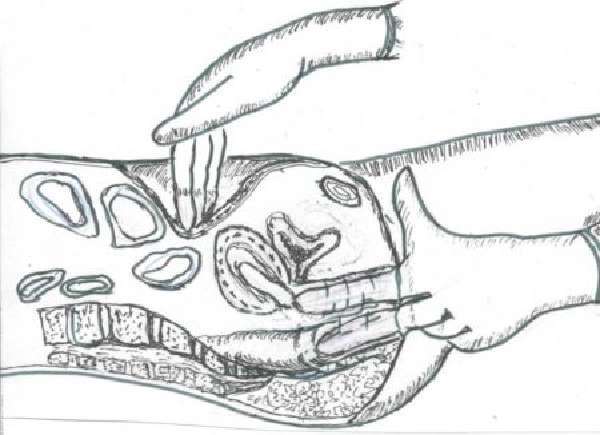
- Классическая операция. Проведение классического метода удаления аппендикса осуществляется посредством вскрытия брюшной полости больного. После удаления червеобразного отростка на место разреза накладываются швы. В случае если содержимое воспаленного аппендикса в ходе проведения оперативного вмешательства попало в полость брюшины, осуществляется ее промывание и установка дренажа.
- Транслюминальная методика осуществления хирургического вмешательства. Данная операция характеризуется удалением воспаленного придатка слепой кишки через естественные физиологические отверстия на теле пациента. Проведение такого рода операции в наши дни используется крайне редко.
- Лапароскопический способ. При проведении лапароскопической хирургической операции в стенке брюшной полости делается прокол, посредством которого вводится хирургический инструмент с камерой, с помощью которого осуществляется удаление аппендикса. Лапароскопический способ хирургического вмешательства является наиболее безопасным и сводит риск возникновения интоксикации организма к минимуму.
После проведения оперативного вмешательства пациенту назначается специальный восстановительный курс, так как удаление гангренозного аппендикса является достаточно серьезной нагрузкой для человеческого организма. Послеоперационный курс включает в себя следующее:
- Контролирование общего состояния пациента. К такому контролю относится проведение регулярных измерений температуры тела, промывание дренажа и замена телесных повязок, регулярное лабораторное исследование образцов крови.
- Проведение детоксикационной терапии.
- Введение в случае необходимости соответствующих обезболивающих средств в организм пациента.
- Проведение массажа и регулярных занятий по дыхательной гимнастике. Интенсивность выполнения таких лечебных процедур подбирается индивидуально для каждого пациента и зависит от общего состояния человека.
Пациенту назначается индивидуальный курс диетического питания, позволяющий снять нагрузку с желудочно-кишечного тракта больного. В течение первых суток после проведения операции пациенту разрешается употреблять только нежирный куриный или картофельный бульон, а также не крепкие травяные отвары. Спустя некоторое время рацион больного постепенно расширяется. Однако на протяжении всего диетического курса пациенту нельзя употреблять острую, жирную, копченую, жареную пищу и различные алкогольные напитки.
Гангренозный аппендицит является серьезным патологическим процессом, развитие которого может приводить к смерти больного. Поэтому при возникновении первых проявлений данной болезни необходимо как можно быстрее обратиться к врачу.
Гангренозный аппендицит — это патология, которая характеризуется некрозом тканей червеобразного отрезка и типичной клинической картиной, что позволяет дифференцировать ее от остальных форм воспалительного процесса непосредственно в аппендиксе. Чаще всего она протекает остро и провоцирует развите достаточно серьезных последствия для здоровья
Именно поэтому так важно своевременно обратиться за помощью к врачу, который определит причины патологического процесса и назначит терапию
Патанатомия гангренозного аппендицита
Воспаление начинается со стадии катаральных изменений:
- расширяются капилляры;
- усиливается приток лимфоцитов – защитная реакция организма для остановки и локализации болезни;
- образуются отек и инфильтрат стенки;
- появляются мелкие гнойные участки.
Эта стадия развивается стремительно – за 6 часов от первого приступа боли, поэтому неоднократно напоминается о том, что нельзя отмахиваться от болей в животе, пить Но-шпу и ждать улучшения, продолжая работать.
За сутки аппендикс увеличивается, его полости наполняются гнойным содержимым. Пока еще это расценивается как гангренозно перфоративный аппендицит с флегмоной – ограниченным гнойником.
Далее на стенках отростка развиваются некрозные очаги, выпот в брюшную полость становится гнойным.
Расплавляются от некроза все слои тканей аппендикса. Он увеличивается, становится грязно-зеленым, стенки теряют эластичность, на дряблых участках происходят кровоизлияния, развивается некроз. Омертвение происходит также очень быстро – за трое суток.
Промежуточная картина воспаления аппендикса представляет собой гангренозно перфоративный аппендицит с явно заметными флегмонозно-гангренозными изменениями тканей отростка.
Стадия гангренозного аппендицита характеризуется трансформацией воспаления на соседние органы. Из-за этого страдают ткани петлей кишечника, листков брюшины.
При вскрытии брюшной полости хирурги видят налет фибрина, участки кровоизлияния, гиперемию на сальниках, тканях слепой и подвздошной кишок.
При таком диагнозе, как гангренозный аппендицит, особенно опасным последствием считается разлитой перитонит.
Это значит, что гнойное содержимое аппендикса выливается непосредственно в брюшную полость.
Перитонит бывает локализованным, когда есть спайки, не дающие растекаться патологической жидкости.
Такое осложнение является весьма специфичным, может изменять клиническую картину, смазывать симптоматику.
Понятно, что это очень опасное состояние и пациента следует срочно госпитализировать.
Отсутствие частичной локализации, распространение гнойной жидкости по всей брюшной полости усиливает боли.
Они распространяются по всей поверхности брюшины
Это явные признаки того, что развивается острый гангренозный аппендицит, к которомуследует отнестись со всейосторожностью, и сразу же обращаться на прием к врачам
Ухудшается и общее состояние пациента:
- идентифицируется тахикардия;
- на языке появляется белесый налет;
- сознание становится вялым, заторможенным.
При этом пациента мучают множественные рвотные позывы, но они не приносят облегчения.
Прекращаются только после операции, а до операции хирург обязательно уточняет, сколько времени продолжается патологическое состояние, которое конкретизируется как острый гангренозный аппендицит.
Для гангренозного аппендицита характерны клинические проявления:
- отсутствие перистальтики кишечника;
- напряженность живота;
- раздраженность брюшины;
- паралитическая кишечная непроходимость.
Анализы крови показывают существенное увеличение числа лейкоцитов, увеличение СОЭ до критического уровня – 40-60 мм на час.
Анализы мочи показывают наличие большого количества белка, различных цилиндров – восковидных, иных. Это свидетельствует о токсической форме гангренозного воспаления.
Особенности лечения
При гангрене аппендицита показано хирургическое вмешательство – операция на гангренозный аппендицит. Существует два варианта ее проведения: аппендэктомия (классическая техника) и лапароскопия (малоинвазивная хирургия).
При первом типе операции через разрез в 9-12 см выводится отросток вместе с кишкой. После аппендикс отрезается, на кишку накладываются швы, область брюшины очищается, рана зашивается, обязательно фиксируется дренаж.
При лапароскопии делается пара минимальных разрезов, хирург работает через монитор. Этот способ отличается коротким сроком реабилитации пациента, минимальными осложнениями (риски снижены в 4 раза).
При подозрении на эту патологию врач первоначально проводит пальпацию живота
Временным противопоказанием к хирургическому лечению является скопление вокруг аппендикса воспаленных клеток («аппендикулярный инфильтрат»). Необходимо дождаться его полного рассасывания. Только через примерно три месяца разрешено хирургическое лечение.
Перед операцией проводится подготовка больного. Очищается кишечник (без клизмы), бреется место операции, обрабатывается спиртовым раствором. После операции назначаются противовоспалительные препараты (Амикацин), обезболивающие средства (Но-шпа, Пенталгин, Морфин), регидратационная терапия перорально или внутривенно (Регидрон, глюкоза).
Для предотвращения осложнений после операции в виде тромбов назначается компрессионное белье, тугие бинты. Во избежание стрессовых язв – антикоагулянты (Клексан) и блокаторы (Омез).
Лапароскопическая операция на аппендицит отличается малой травматичностью для пациента
Диагностика
Установление диагноза при гангренозном поражении отростка затрудняется из-за нетипичных признаков. При осмотре и сборе жалоб врачи не всегда госпитализируют пациента. Однако назначают ряд анализов и обследования для точной установки диагноза.
Для обнаружения гангренозного аппендицита врачи используют следующие методы диагностики:
- пальпацию – исследование мышц области живота;
- ультразвуковое исследование брюшины;
- рентгенографию;
- общие анализы крови и мочи.
Основные трудности при диагностике гангрены аппендицита у взрослых и детей связаны с атипичными симптомами болезни. Отсутствие болевого синдрома, мягкий живот, обычная температура нередко вводят врача в заблуждение, и он считает, что оснований для госпитализации нет. При повторном обращении у пациента уже диагностируют гангренозное поражение аппендикса, и требуется немедленное хирургическое вмешательство, чтобы предотвратить опасные осложнения.
Все формы аппендицита – и острый катаральный, и гнойный флегмонозный, и гангренозный с подозрением на перфоративный – требуют специальных методов диагностики:
- Беседа с больным и сбор анамнеза (симптомы фиксирует история болезни).
- Тщательная последовательная пальпация живота (особенно аккуратно нужно действовать при аппендиците у детей).
- Анализы мочи и крови.
- Рентген и УЗИ брюшной полости.
- Компьютерная томография.
- Лапароскопия (исследование с помощью миниатюрной камеры).
Один из самых ответственных моментов диагностики при гангрене аппендицита – это пальпация. Гангренозное поражение обычно трудно выявить из-за почти полного отсутствия болей и раздражения брюшины. В этом случае нужно особо тщательно исследовать мышцы правой и левой повздошной области, чтобы при малейшей разнице в их состоянии направить пациента на рентген и другие исследования.
Но на практике эти изменения в клинической картине фиксируются редко, а диагноз гангренозного аппендицита ставится во время хирургического вмешательства. Червеобразный отросток визуализируется сильно увеличенным в размерах, с рыхлыми стенками, рвущимися при малейших манипуляциях, имеющими гнойные наложения, участки некроза (светлые) и гангрены (темные).
Диагностика гнойного аппендицита, и гангренозной формы в том числе, основывается на жалобах пациента. Это сильные боли в правой половине живота, лихорадка, тошнота и рвота, нарушения стула. При осмотре выявляется резкая болезненность и напряжение брюшной стенки. В клиническом анализе крови – резкий лейкоцитоз, значительное увеличение СОЭ, сдвиг лейкоцитарной формулы в сторону юных форм.
Некоторые заболевания могут создавать похожую клиническую картину, поэтому важно проведение дифференциальной диагностики. Она осуществляется по отношению к язвенной болезни желудка или двенадцатиперстной кишки, острому холециститу, острому панкреатиту, аднекситу, болезни Крона, дивертикулезу кишечника
Осложнения, возникающие в операционной ране
А теперь речь пойдет об осложнениях после операции аппендицита. Первая группа осложнений — те, что ограничены операционной раной. Наиболее часто развиваются воспалительные инфильтраты и нагноения. Как правило, возникают на 2-3 день после удаления аппендикса, при этом уже стихшая боль в ране возвращается вновь, повышается температура тела, ухудшается общее состояние.
На ране при снятии повязки визуализируется покраснение и набухание кожи, нити послеоперационных швов врезаются в кожу. При пальпации наблюдается резкая болезненность и прощупывается плотный инфильтрат.
Через несколько дней, если вовремя не вмешаться и не назначить лечение, инфильтрат может нагноиться. Тогда его границы становятся менее четкими, при пальпации можно обнаружить симптом флюктуации, который характеризует наличие гнойной жидкости. Если не вскрыть и не дренировать абсцесс, он может приобрести хроническое течение. Тогда состояние больного становится все хуже и хуже. Он худеет, истощается, аппетит снижен, возникают запоры. Через определенное время гнойный процесс из подкожных тканей распространяется на кожу и самостоятельно вскрывается. Это сопровождается вытеканием гноя и облегчением состояния больного.
Помимо перечисленных выше наиболее распространенных осложнений после удаления аппендицита, могут возникнуть такие патологические состояния в послеоперационной ране:
- гематома;
- кровотечение;
- расхождение краев.
Неполная остановка кровотечения при операционном вмешательстве может вызвать образование гематомы. Наиболее частая локализация — в подкожном жире, реже возникает накопление крови между мышечными волокнами. На следующий день после операции больного беспокоят тупые боли в области раны, ощущение давления. Хирург при осмотре определяет припухлость справа внизу живота, болезненность при пальпации.
Для устранения процесса необходимо частично снять операционные швы и убрать сгустки крови. Далее швы накладываются вновь, сверху фиксируются повязкой. К ране прикладывается что-то холодное. В случаях, когда кровь еще не свернулось, можно сделать прокол и удалить гематому при помощи пункции. Главное в лечении гематомы — не откладывать его, так как рана может нагноиться, что ухудшит состояние больного и прогноз заболевания.
Симптомы
Симптомы гангренозного аппендицита не всегда однозначны, поэтому диагностировать заболевание, основываясь лишь на клинической картине, практически невозможно. Происходит интоксикация (отравление токсичными веществами) организма, которая провоцирует основные изменения. В большинстве случаев пациенты отмечают:
- боли, первоначально носящие яркий характер, становятся менее выраженными, что связано с отмиранием нервных окончаний, а при перфорировании аппендикса боль резко усиливается и растекается по всему животу;
- тошноту, одно- или многократную рвоту;
- незначительную напряжённость мышц живота;
- сухой обложенный язык;
- озноб;
- гипертермию (резкое повышение температуры тела).
Чаще всего боль локализуется в околопупочной области и эпигастрии
Особенности симптоматики у женщин
Общая клиническая картина заболевания у женщин может свидетельствовать как об аппендиците, так и о ряде других проблем со здоровьем, что связано с частыми воспалительными процессами в гениталиях, находящихся в непосредственной близости от аппендикса, а также с изменением типичных симптомов при беременности. Это затрудняет диагностику и повышает риск развития осложнений.
Кроме общих симптомов, о наличии аппендицита у женщин часто свидетельствуют положительные синдромы Жендринского, Промптова, Шиловца.
- Согласно синдрому Жендринского, при воспалении гениталий боль, возникающая при нажатии на точку Кюммеля (находится на 2 см ниже пупка) в положении лёжа, уменьшается после вставания при постоянном давлении на брюшную стенку. При остром аппендиците у женщин, наоборот, характерно усиление болезненности.
- Симптом Промптова определяется при влагалищном исследовании — шейка матки захватывается двумя пальцами, затем производятся колебательные движения. При воспалении придатков боли усиливаются, их отсутствие свидетельствует о наличии аппендицита.
- Синдром Шиловца заключается в том, что в положении лёжа на спине определяется место наибольшей болезненности в правой подвздошной области. После поворачивания на левый бок боль смещается ниже.
Особенности клинической картины у детей
Особую сложность представляет определение аппендицита у детей, особенно у самых маленьких. Клиническая картина заболевания стёрта, а любое промедление может грозить страшными последствиями, поскольку у малышей перитонит развивается гораздо быстрее, чем у взрослых. На аппендицит могут указывать следующие симптомы:
- снижение активности, вялость, нарушения сна;
- беспокойство, постоянный плач;
- подтягивание ножек к животу;
- повышение температуры тела;
- учащённый стул, рвота, отсутствие аппетита;
- болезненность при надавливании на живот;
- пассивное напряжение мышц в правой подвздошной области (можно определить только тогда, когда ребёнок полностью расслаблен).
Истинные причины
Истинные причины возникновения гнойного аппендицита до сих пор изучаются учеными. Существует несколько теорий, среди которых можно выделить механическую, инфекционную. Сосудистую и эндокринную. Что касается механической теории возникновения, медики утверждают, что воспалительная реакция может быть результатом закупоривания просвета в слепой кишке из-за каловых камней, паразитов, кусочков пищи, лимфоидных фолликулов, новообразований.
 Аппендикс в настоящее время так и остается до конца не изученным органом
Аппендикс в настоящее время так и остается до конца не изученным органом
В большинстве случаев причиной закупорки становятся именно каловые массы. Копролиты появляются не у всех, причины могут быть связаны с индивидуальными особенностями организма или же погрешностями в рационе питания. Если человек пьет недостаточное количество природной воды и в его рационе практически отсутствуют продукты, богатые клетчаткой, тогда риски возникновения гнойного аппендицита резко возрастают.
Погрешности в питании снижают перистальтику кишечника и приводят к хроническим запорам. Это влечет за собой плохую усвояемость продуктов. Много клетчатки содержат овощи и зерновой хлеб. Специалисты рекомендуют питаться сбалансировано, не переедать и по возможности принимать пищу в одно и то же время.
Механизм развития патологического процесса довольно прост: из-за перекрытого просвета слепой кишки происходит нарушение кровотока, это, в свою очередь, активизирует рост и размножение патогенной микрофлоры и развитие воспалительной реакции. Всего лишь за дня два это может вылиться в перфорацию стенок червеобразного отростка, омертвение тканей и перитонит.
Это опасные осложнения, которые могут стать причиной летального исхода.
Теперь поговорим про инфекционную теорию возникновения аппендицита. Такие заболевания, как брюшной тиф, амебиаз, туберкулез, могут стать причиной гнойного процесса. Проникновение в орган грамотрицательных бактерий также может спровоцировать активизацию патологического процесса. Речь идет о кишечной палочке, а также стафилококковой и стрептококковой инфекции.
Патогены могут проникать в червеобразный отросток через лимфатические сосуды и кровеносную систему. Если говорить о сосудистой и эндокринной теориях, то стоит отметить, что среди специалистов они не нашли широкой поддержки. Хотя считается, что в преклонном возрасте воспаление стенки кровеносных сосудов и их дальнейшее разрушение может вызвать аппендицит. Это связано с тем, что при васкулите сужается просвет сосудов и нарушается кровообращение.
Из-за трофических нарушений некоторые клетки погибают, за этим происходят некротические изменения в мягких тканях. Если ко всему этому присоединяется инфекционный процесс, то есть в аппендикс проникают патогены, ткани начинаются загнивать и разрушаться. Также считается, что дисфункция эндокринных клеток АПУД-системы может послужить катализатором развития аппендицита.
 Недостаточное потребление простой воды может привести к хроническим запорам и образованию копролитов – каловых камней
Недостаточное потребление простой воды может привести к хроническим запорам и образованию копролитов – каловых камней
Важно! В девяносто процентов случаев аппендицит возникает из-за инфекции.
Также выделим предрасполагающие факторы в развитии гнойного процесса:
- пожилой возраст;
- ослабленный иммунитет;
- аномалии развития кишечника и кровеносных сосудов в области червеобразного отростка;
- аутоиммунные процессы;
- повреждения слизистой оболочки;
- белковая диета. Чрезмерное употребление животного белка провоцирует развитие гнилостных процессов и нарушение эвакуации содержимого кишечника;
- перегибы кишечника;
- глистная инвазия.
Гангренозный аппендицит: послеоперационный период
На фоне гангренозных изменений аппендикса, риск послеоперационных осложнений повышается. Послеоперационный период отличается от обычного гнойного аппендицита.
Послеоперационные мероприятия:
- Ежедневные анализы крови;
- Промывание раны и дренажей;
- Перевязки;
- Наркотические и ненаркотические обезболивающие препараты;
- Ввод глюкозы и солевых растворов;
- Мощная антибактериальная терапия;
- Лечебная физкультура;
- Массаж и дыхательная гимнастика.
Важно в этот период аккуратно и точно соблюдать все рекомендации врача. Только через 2 недели после операции можно мыться, а до этого только душ
Только через месяц после операции можно потихоньку увеличивать физические нагрузки.
Большое значение в послеоперационном периоде имеет правильное питание. Так как нарушена перистальтика кишечника, пищеварение замедляется. В первые 24 ч пить кипяченую воду, кефир, отвар из урюка, яблок, кураги и других сухофруктов. На обед жидкий суп и бульон. В последующем продолжать соблюдать диету. Больше свежих овощей и фруктов, молочных продуктов.
Исключить следующие продукты:
- Острые соусы и приправы;
- Шоколад и сладости;
- Жирные блюда;
- Мучные продукты.
Гангренозный аппендицит – опасное заболевание. Может привести к тяжёлым последствиям. Знание причин воспаления аппендицита даёт возможность принять меры и избежать серьёзного заболевания.
Аппендицит – это заболевание, характеризующееся появлением воспаления червеобразного отростка слепой кишки. Болезнь проявляется в различных видах, один из них – гангренозный аппендицит. Гангренозная форма острого аппендицита характеризуется некрозом тканей
Признаки гангрены аппендицита заметно отличаются от прочих симптомов, поэтому важно обращать внимание на состояние здоровья, своевременно консультироваться с врачами-специалистами и строго соблюдать их указаниям по лечению и питанию в послеоперационном периоде. Последствия гангренозного аппендицита очень трудноизлечимы: может произойти перфорация стенки органа и выход гнойных и каловых масс в брюшную полость
- Как проявляется?
- Способы лечения
- Период после операции
- Соблюдение диеты
- Какие осложнения могут появиться?
Воспаление возникает, проходя несколько стадий развития. Оно может перейти во флегмонозный, гангренозный или гангренозно-перфоративный аппендицит. Появление таких видов заболевания происходит ввиду следующих причин:
- Аппендицит не заметили в течение одного дня и начался некроз тканей.
- Образование недуга в зрелом и пожилом возрасте. Изменения сосудов, происходящие у пожилых людей, могут стать причиной ускоренного развития недуга.
- Нарушение кровообращения в кишечнике.
- Тромботические бляшки в кровеносных сосудах, пронизывающие аппендикс.
- Атеросклероз сосудов кишечника.
- Появление инфекции в области возникновения болезни.
- Чрезмерная активность иммунных клеток.
- Нарушения оттока содержимого червеобразного отростка, застой экссудата.
Симптомы
На появление гангренозного типа аппендицита указывают следующие признаки:
1. Для заболевания характерны некроз и отмирания нервных окончаний, поэтому интенсивность боли может быть существенно снижена по сравнению с обычным аппендицитом.
2. В острой стадии болезни основным признаком будет неукротимая рвота, которая не приносит облегчения.
3. Язык сухой, иногда с коричневым налетом.
4. Возможны различные симптомы интоксикации организма – тошнота, вялость, холодный пот.
5. Несмотря на появление воспалительного процесса, температура тела останется в пределах нормы.
6. Патологически учащенное сердцебиение (синдром «токсических ножниц»).
7. Напряженный живот, пациент реагирует на любое прикосновение, говорит, что ему больно.
8. Боль, если появляется, то дислоцируется в правой подвздошной зоне.
Методы лечения
Лечение гангренозного заболевания заключается в проведении полостной операции по удалению воспаленного участка (аппендэктомии). Хирургическое вмешательство проводят двумя способами:
1. Традиционный – отросток удаляется хирургом через разрез в брюшной стенке. Операция проходит под общим наркозом.
2. Лапароскопия – инструменты для удаления гангренозного аппендикса помещаются непосредственно в брюшную полость через несколько микроскопических проколов. Одним из таких инструментов является маленькая камера, расположенная на конце микротрубки. В процессе проведения хирургических манипуляций доктор видит изображение, передаваемое камерой, на экране монитора, что помогает максимально точно провести операцию.
Послеоперационный период
Последствия
- Применение антибактериальных и обезболивающих препаратов.
- Инфузионная детоксикационная терапия с использованием солевых растворов, рефортана, глюкозы и альбумина.
- Ежедневные анализы крови.
- Профилактика язв и тромбоэмболических осложнений. В послеоперационный период пациентам назначают блокаторы желудочной секреции («Квамател», «Омез»), антикоагулянты («Клексан»).
- Ежедневные перевязки и промывание ран.
- ЛФК, специальный массаж, дыхательная гимнастика.
-
Необходимость мощной антибактериальной терапии (цефалоспорины или левофлоксацин, амикацин, орнидазол);
-
Адекватное обезболивание (наркотические и ненаркотические аналгетики);
-
Инфузионная детоксикационная терапия (солевые растворы, глюкоза, реосорбилакт, ксилат, рефортан, свежезамороженная плазма, альбумин);
-
Профилактика тромбоэмболических осложнений и стрессовых язв желудка и кишечника у лиц из группы риска (эластическое бинтование голеней, антикоагулянтные препараты (фраксипарин, клексан), блокаторы желудочной секреции (омез, квамател);
-
Ежедневное исследование показателей крови;
-
Перевязки. Их проводят ежедневно. Производится замена повязок, промывание раны и дренажей, замена перчаточно-марлевых выпускников. Оценивается процесс заживления раны и наличие гнойных осложнений;
-
ЛФК, массаж и дыхательная гимнастика. Их объем определяется общим состоянием пациента и фактической возможностью ходьбы. Ранняя активизация – один из постулатов хирургии при гангренозных аппендицитах.
https://youtube.com/watch?v=kg1mINGa008
Диета после операции по поводу гангренозного аппендицита имеет важнейшее терапевтическое значение. Употребляемые продукты должны быть не только сбалансированными по белкам, жирам и углеводам, но и оказывать минимальное раздражающее влияние на кишечник, а также быть в максимально усвояемой форме.
После хирургического вмешательства кишечник не может нормально перистальтировать и продвигать пищевые массы, кишечные ворсинки недостаточно всасывают питательные вещества. Задача диеты – бережно и щадяще восстановить все кишечные функции за короткий период.
Поэтому все блюда должны быть не в виде крупных кусков, а протертыми, не слишком горячими и не холодными. Из способов обработки продуктов допускается отваривание и приготовление на пару, реже запекание. С целью химического щажения полностью исключаются любые приправы, кофеин, газированные напитки. Немаловажный принцип – дробное питание (5-6 раз в день) небольшими порциями.
К концу первого дня после операции разрешено выпить стакан воды или некрепкого бульона. На второй день – овощное пюре, отварное и протертое куриное мясо, кисель. С третьего дня разрешены натуральные йогурты, мясные бульоны, разнообразные отварные овощи и крупы. На второй неделе вводятся молочные и кисломолочные продукты, запеченные овощи и фрукты, рыба и постное мясо на пару.
Гангренозный аппендицит – это жизненно опасное состояние. Своевременная операция, грамотное ведение послеоперационного периода с соблюдением специальной диеты – вот главные условия сохранения жизни пациента и его выздоровления.