Аппендицит
Содержание:
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Причины гнойного аппендицита
- Стадии гнойного воспаления
- Лечение
- Лечение различных форм заболевания аппендицитом
- Лечение гнойного аппендицита
- Симптомы
- Признаки аппендицита у детей
- Как диагностируют аппендицит?
- Перитонит
- Симптомы
- Клиническая картина аппендицита
- Лечение
- Что можно кушать после операции на аппендицит?
Симптомы
Симптоматика может отличаться в зависимости от вида аппендикса. Основным симптомом является болевой синдром. Боль острая, продолжительная. Приступ усиливается в вечернее время, при этом определить точную локализацию болезненных ощущений невозможно, они могут ощущаться выше или ниже расположения аппендикса.
Боль усиливается в горизонтальном положении, особенно если лежать на левом боку, при физических нагрузках и кашле.
Общие симптомы:
- рвота (наиболее частые позывы в первые несколько часов после появления боли);
- повышение температуры тела;
- диарея или запор;
- повышение артериального давления;
- учащение сердцебиения.
Признаком тяжелого течения болезни являются желтые пятна на животе.
Диагностика
С постановкой диагноза не возникает трудностей, достаточно пальпации и наблюдения за пациентом в течение 2-3 ч. Среди лабораторных анализов информативным является только общий анализ крови и мочи. Повышенное количество лейкоцитов и белка свидетельствует о воспалительном процессе.
Женщин обследует гинеколог для выявления гинекологических патологий.
Для дифференциации гнойного аппендицита с другими болезнями проводят такие методы диагностики:
- УЗИ;
- рентгенограмму;
- ЭКГ.
В некоторых случаях не обойтись без лапароскопии.
Гнойный аппендицит дифференцируют с почечной коликой, пиелонефритом, холециститом, плевритом, пневмонией, дивертикулом Меккеля, болезнями тонкого и толстого кишечника, а также внематочной беременностью, патологиями правого яичника.
Лечение
Гнойный аппендицит лечат только хирургическим путем. Его могут удалить непосредственно во время лапароскопического обследования. Для этого используют петлю, с помощью которой отрывается воспаленный отросток. Ткани и сосуды прижигаются для профилактики кровотечения.
Лапароскопичекская операция – это малоинвазивная методика, поэтому вероятность осложнений минимальна, пациент быстрее восстанавливается и обретает трудоспособность. После операции не остается рубцов. Подробнее про лапароскопическую аппендэктомию →
Подготовка в операции:
- принятие душа;
- промывание желудка через зонд;
- опорожнение мочевого пузыря с помощью катетера.
Для профилактики тромбоэмболии больному вводят раствор гепарина и туго перевязывают конечности.
При тяжелом течении заболевания или возникновении осложнений аппендикс удаляют лапаротомическим путем. Это открытое оперативное вмешательство через разрез передней стенки брюшной полости. С помощью операции не только иссекают воспаленный аппендикс, но также устраняют возникшие осложнения.
После хирургического вмешательства необходимо минимизировать физические нагрузки, соблюдать диету, принимать антибактериальные препараты, а также обрабатывать рану.
После лапаротомной аппендэктомии не обойтись без голодания в течение 2 дней. Весь период восстановления пациент должен наблюдаться у хирурга и терапевта, при возникновении симптомов инфицирования раны нужно срочно обратиться в больницу.
Профилактика
Специальных профилактических мероприятий не существует. Чтобы снизить вероятность гнойного аппендицита, необходимо придерживаться таких рекомендаций:
- отказаться от вредных привычек;
- правильно питаться, отдавать предпочтения продуктам с высоким содержанием клетчатки;
- выпивать не менее 1,5 л жидкости в сутки;
- не переедать и не голодать;
- заниматься спортом, вести активный образ жизни;
- своевременно лечить инфекционные заболевания.
Необходимо обращаться в больницу при возникновении любых болезней, которые могут привести к воспалению аппендикса.
Нужно помнить, что намного легче избавиться от болезни на ранней стадии, нежели лечить осложнения. В случае тяжелого течения гнойного аппендицита умирает до 15% пациентов.
Причины гнойного аппендицита
Гнойный аппендицит составляет около 60% всех форм воспалительного процесса в червеобразном отростке. В настоящее время выделяют несколько теорий возникновения гнойного аппендицита: механическую, инфекционную, сосудистую и эндокринную. Для понимания этих теорий следует знать, для чего служит червеобразный отросток в организме. Аппендикс выполняет функцию иммунного фильтра для кишечника и других внутренних органов. По механической теории к развитию гнойного аппендицита предрасполагают особенности строения червеобразного отростка: он имеет узкий извитой просвет, плохое кровоснабжение, часто перегибается. В связи с этим нередко происходит закупорка просвета аппендикса копролитами (каловыми камнями). Копролиты образуются в кишечнике не у всех людей. Чаще всего их формирование связано с недостаточным количеством потребляемой клетчатки, жидкости, а также с индивидуальными особенностями организма. Обтурация просвета аппендикса может вызываться не только копролитом (35% случаев), но и гиперплазированными лимфатическими фолликулами, опухолью, инородным телом, паразитами.
После закупорки просвета отростка в нем нарастает давление, ухудшается кровоснабжение, начинает активно размножаться кишечная флора. Это ведет к возникновению и прогрессированию воспаления, которое в течение нескольких дней может привести к некрозам и перфорации стенки отростка, распространению воспалительного процесса на брюшину (перитониту). Состав микробной флоры при гнойном аппендиците полиморфен и неспецифичен. Инфекционная теория развития гнойного аппендицита указывает на возможность возникновения местного воспалительного процесса в червеобразном отростке при амебиазе, иерсиниозе, брюшном тифе, туберкулезе. Однако учеными не доказана специфическая природа гнойного аппендицита.
Менее признанными теориями формирования гнойного аппендицита являются сосудистая и эндокринная. Первая гипотеза предполагает возможность возникновения патологии на фоне васкулитов — чаще это происходит у пожилых людей (первичный аппендицит). Эндокринная теория рассматривает червеобразный отросток как место скопления специфических клеток, секретирующих серотонин – гормон воспаления. Также выделяют различные пути проникновения инфекции в червеобразный отросток: чаще всего это энтерогенный путь, намного реже гемато- или лимфогенный.
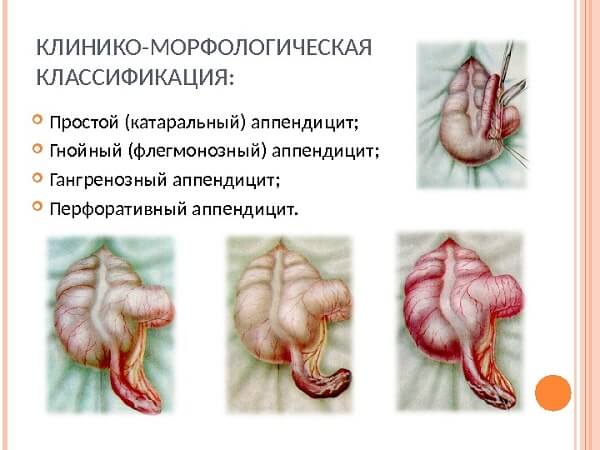
Классификация гнойного аппендицита вплотную связана с патоморфологическими изменениями, происходящими в червеобразном отростке. На начальных этапах формирования воспалительного процесса в аппендиксе, до начала гнойного пропитывания тканей, аппендицит является катаральным. Прогрессирование воспаления ведет к инфильтрации тканей аппендикса лейкоцитами – наступает стадия флегмонозного аппендицита. Такой отросток во время операции выглядит утолщенным, гиперемированным, серозная оболочка покрыта фибриновым налетом. На разрезе определяются изъязвления слизистой аппендикса, в его полости — скопления гноя.
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациента
Дальнейшее расплавление червеобразного отростка приводит к разрывам тканей – формируется гангренозно-перфоративный гнойный аппендицит. Гангренозно измененный червеобразный отросток во время операции расползается в руках, в его стенке видны участки некрозов, отмечается тромбоз сосудов брыжейки. Цвет гангренозно измененного отростка грязно-зеленый, от него исходит неприятный гнилостный запах. Вокруг слепой кишки определяется умеренное количество мутного фибринового выпота (при условии, что перфорация не произошла). Если же прогрессирование воспаления приводит к разрыву отростка, чаще всего это оканчивается местным или разлитым перитонитом.
Стадии гнойного воспаления
Острый аппендицит начинается с простой (катаральной) стадии. Это состояние проявляется лимфоидной инфильтрацией поверхностного слоя червеобразного отростка. Если заболевание прогрессирует, то все дальнейшие этапы воспаления относятся к деструктивному аппендициту.
Стадии гнойного аппендицита:
- флегмонозный;
- гангренозный;
- перфоративный;
- осложненный.
Флегмонозное воспаление червеобразного отростка
Развивается через 6-24 часа после начала болезни. В этой стадии заболевания наблюдают лимфоцитарную инфильтрацию всех слоев кишечной стенки. Содержимое аппендикса представлено густым гноем. Воспаление переходит на серозную оболочку и брюшину. Пациентов беспокоит сильная боль в правой подвздошной области. При осмотре выявляются характерные перитонеальные симптомы. Температура тела достигает 38 градусов по Цельсию и выше. В анализах крови фиксируется выраженное увеличение числа лейкоцитов и сдвиг формулы влево.
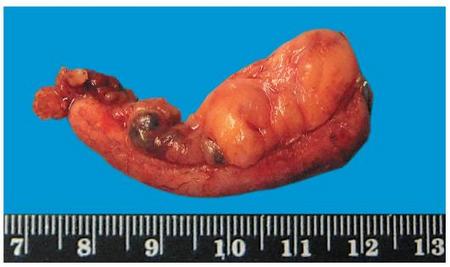 Макропрепарат, флегмонозный аппендицит
Макропрепарат, флегмонозный аппендицит
Гангренозное воспаление червеобразного отростка
Эта стадия развивается через 24-72 часа от начала болезни. Гистологи определяют диффузную нейтрофильную инфильтрацию кишечной стенки. В области давления копролита или инородного тела возникает язва. Оболочки червеобразного отростка лишаются нормального кровоснабжения и иннервации. Кишечная стенка частично некротизируется. Жалобы в этой стадии заболевания менее выражены. Больные отмечают уменьшение боли. Но общее состояние прогрессивно ухудшается: нарастает лихорадка, слабость, интоксикация. В клиническом анализе крови сохраняется лейкоцитоз.
Перфоративное воспаление червеобразного отростка
Прорыв омертвевшей стенки червеобразного отростка может произойти через сутки от начала острого аппендицита. Гной из просвета кишечника изливается в брюшную полость. Это становится причиной острого осложнения – разлитого перитонита. Жалобы на этой стадии на боль в животе становятся нестерпимыми. Температура тела превышает 39 градусов по Цельсию. В крови сохраняется лейкоцитоз, подъем уровня С-реактивного белка, гипербилирубинемия.
Осложненный аппендицит
Осложнения деструктивного воспаления обычно развиваются не ранее, чем через сутки от начала болезни.
Некроз и перфорация кишечной стенки провоцируют:
- инфильтрат аппендикулярный;
- абсцесс аппендикулярный;
- разлитой гнойный перитонит;
- пилефлебит;
- сепсис.
Относительно благоприятно протекает ограниченное воспаление (инфильтрат и абсцесс). Гнойный аппендицит с перитонитом приводит к гибели 3-15% больных. Сепсис становится причиной смерти в 40% случаев.
Лечение
Ввиду высокой вероятности осложнений, лечение (удаление) аппендицита выполняется исключительно хирургическим методом.
Его проведение производится сразу после подтверждения диагноза. Операция проходит под общим наркозом, с помощью разрезов (лапаротомии) либо проколов (при помощи эндоскопических инструментов).
При некоторых видах аппендицита возможно проведение лапароскопии. При наличии осложнений производится вскрытие всех пластов брюшной стенки.
При остром аппендиците существует единственный способ лечения – это операция по удалению воспаленного аппендикса. Других способов не существует. Отказываться от операции нельзя, так как воспаленный аппендикс может разорваться, а это чревато летальным исходом. Это несложная операция, после которой восстановление происходит достаточно быстро.

Врач назначает диету, при которой необходимо питаться часто, но малыми порциями.
Лечение хронического аппендицита с невыраженной симптоматикой может проходить консервативным путем. При этом назначаются спазмолитики, физиотерапевтические процедуры, профилактические средства от расстройств кишечника. Это говорит о том, что современная медицина стремится применять оперативное лечение только в крайнем случае, так как здоровый аппендикс не является бесполезным органом, как это считалось раньше.
Лечение различных форм заболевания аппендицитом
Единственный метод лечения при воспалении аппендикса – это немедленное удаление пораженного органа. Отсрочка аппендэктомии возможна в двух случаях – при формировании инфильтрата или абсцессе без прорыва отростка.
В первом случае врач назначает консервативное лечение для рассасывания опухоли. При гнойном образовании необходим курс антибиотиков, а затем дренаж абсцесса. Через несколько недель хирург проводит аппендэктомию.
При опухолях также необходимо вырезание отростка вместе с новообразованием. При тяжелых формах карциноида и метастазах требуется правосторонняя гемиколэктомия – удаление правой половины толстой кишки.
Сегодня существует 2 основные технологии вырезания аппендикса: традиционная и лапароскопическая аппендэктомия. При традиционной на коже делают разрез 9-12 см, удаляют отросток и зашивают рану. Лапароскопия – это одновременно метод диагностики и операции. Сначала хирург через небольшие отверстия опускает в брюшную полость специальную оптическую систему для исследования и постановки диагноза, затем таким же образом вводит внутрь инструменты и проводит операцию, наблюдая за происходящим на мониторе.
Заболевание аппендицитом вот уже несколько веков не теряет своей актуальности: несмотря на современные методы диагностики и оперативного лечения, различные формы этой патологии фиксируются с одинаковой периодичностью. Единственный способ избежать гнойных форм аппендицита, хронического воспаления, различных опухолей и осложнений – это вовремя заметить опасные симптомы и обратиться к опытному хирургу.
Лечение гнойного аппендицита
Лечение гнойного аппендицита только хирургическое. В первые часы заболевания бывает достаточно сложно определиться с медицинским заключением, в этом случае пациент направляется под наблюдение в отделение гастроэнтерологии или хирургии, где в течение двух-трех часов должен быть установлен правильный диагноз, проведена предоперационная подготовка. Подготовка к операции включает санитарную обработку (гигиенический душ), профилактику тромбоэмболических осложнений (тугое бинтование конечностей, введение гепарина). Если пациент принимал пищу в течение последних шести часов до операции, производится промывание желудка через зонд. Также нужно опорожнить мочевой пузырь. При необходимости назначаются седативные препараты, они помогут пациенту легче перенести наркоз и операцию.
Оперативное вмешательство при неосложненных формах гнойного аппендицита (флегмонозный, гангренозный без перфорации) проводится лапароскопическим методом – частота осложнений после такой операции минимальна, послеоперационный период протекает намного легче, быстрее восстанавливается трудоспособность. На теле не остается грубых рубцов, послеоперационная рана редко воспаляется. При наличии осложнений (перфорация, перитонит, формирование абсцессов брюшной полости) операцию лучше провести путем классической лапаротомной аппендэктомии, которая позволит осуществить тщательную ревизию брюшной полости, обнаружить абсцессы, спайки, провести санацию очагов инфекции. В послеоперационном периоде рекомендуется соблюдение диеты, ограничение физических нагрузок. Пациент должен наблюдаться у терапевта и хирурга, осуществлять тщательный уход за послеоперационной раной.
Специфической профилактики гнойного аппендицита не существует, рекомендуется правильное питание с употреблением достаточного количества клетчатки, жидкости, санация очагов хронических инфекций. Прогноз при неосложненных формах аппендицита достаточно благоприятный, но при распространении воспаления значительно ухудшается.
Симптомы
Гнойное воспаление при флегмонозном аппендиците развивается быстро. Оно приводит к расплавлению тканей, но стенки отростка чаще всего не нарушаются. Они утолщаются, становятся рыхлыми. Сам орган увеличивается в размерах, его наполняет гной, он становится красным и отечным. На поверхности заметно отложение фиброзных пленок, которые могут переходить на соседние органы. Внутри располагается зеленоватое или сероватое гнойное содержимое. Иногда оно выходит на поверхность органа в виде выпота.
Эти характерные признаки острого флегмонозного аппендицита можно увидеть во время операции, и разбираются в них только специалисты. Даже фото удаленного органа не поможет обычному человеку разобраться в симптомах.
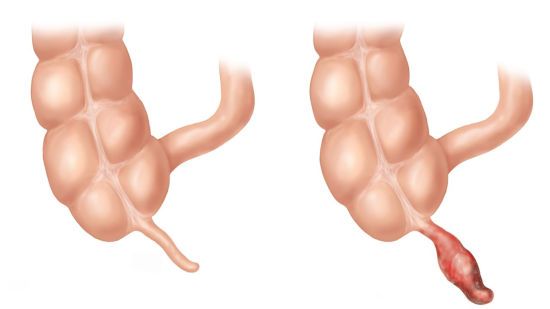 При флегмонозном аппендиците воспаленный отросток увеличивается в размерах, становится красным и отечным.
При флегмонозном аппендиците воспаленный отросток увеличивается в размерах, становится красным и отечным.
На этой стадии аппендикс удалять нужно как можно скорее, чтобы не допустить его разрыва. Поэтому каждому человеку желательно знать общие признаки острого аппендицита. Это поможет вовремя обратиться к врачу:
- внезапно начинаются боли в животе, которые за несколько часов перемещаются в правую нижнюю его часть;
- боли усиливаются при напряжении, например, при чихании или кашле;
- появляется тошнота, может возникнуть рвота, обычно однократно;
- развивается запор или понос, метеоризм;
- иногда немного повышается температура.
При появлении таких признаков желательно обратиться к врачу. Не все делают это на первом этапе, так как дискомфорт может быть несильным. Но флегмонозная стадия часто развивается меньше чем за сутки, поэтому нужна срочная госпитализация, если тошнота и болезненность внезапно усиливаются. Боль при этом четко локализуется справа в подвздошной области. Она становится интенсивной, иногда приступообразной или пульсирующей. Больной принимает вынужденное положение на правом боку с согнутыми ногами.
У него резко повышается температура – до 38–39 градусов, появляется слабость, тахикардия, потливость, головная боль. Язык обложен серым налетом, кожа бледная, аппетит исчезает. Иногда наблюдается нарушение мочеиспускания.
Внимание: особенно тяжело протекает флегмонозный аппендицит у детей. Но опасность в том, что он не сопровождается специфическими симптомами – просто повышается температура, ребенок становится капризным, вялым, у него появляется понос и рвота.
Признаки аппендицита у детей
Воспаление аппендикса у детей протекает с проявлением следующих признаков:
- высокая температура(38–40 градусов);
- рвота, в том числе неоднократная у детей ясельного возраста;
- частый стул с примесью слизи, что может привести к дегидратации организма;
- беспокойство и снижение двигательной активности;
- острые боли в животе;
- отказ от еды;
- у детей младшего возраста может наблюдаться нарушение сна, плач, сопротивление осмотру, ребенок рефлекторно подтягивает ножки к животу;
- язык влажный, с налетом в области корня при первой стадии воспаления, полностью белый и влажный на второй, полностью сухой и белый при переходе в третью, гангренозную стадию воспаления.
Острый аппендицит у детей является причиной 75% экстренных операций в детской хирургии. Для детского возраста характерно стремительное развитие воспаления, а следовательно и возникновение деструктивных изменений в тканях аппендикса за короткий промежуток времени. Аппендицит у детей часто приводит к развитию перитонита. Наиболее редко аппендицит развивается у детей ясельного возраста (до двух лет), этому способствуют особенности питания и своевременное опорожнение червеобразного отростка. Наибольший риск развития аппендицита (80%) приходится на группу детей школьного возраста.
При выявлении признаков аппендицита у детей необходима немедленная госпитализация. Давать слабительные и обезболивающие препараты строго запрещено. Для наиболее точной диагностики, особенно у детей в возрасте до двух лет, может потребоваться выполнение рентгенографии или КТ брюшной полости, УЗИ органов малого таза, ректороманоскопия, копрограмма, анализ кала на дисбактериоз и на яйца глистов, бактериологическое исследование кала.
При несвоевременном обращение в лечебное учреждение существует большой риск появления спаечной болезни.
Следует уделить особое внимание правильному режиму питания, следить за своевременным опорожнением кишечника ребенка, не допускать пропусков в лечении хронических воспалительных заболеваний. Помните, что течение аппендицита всегда стремительное и нередко атипичное, поэтому при любом признаке проявления воспаления червеобразного отростка требуется своевременная консультация педиатра
Как диагностируют аппендицит?
Боль в животе может быть признаком аппендицита.
Огромное значение в точной диагностике острого аппендицита играют симптомы больного
При подозрении на воспаление аппендикса медики обычно обращают внимание на следующие жалобы пациента:
- постоянная ноющая боль в животе, чуть более остро ощущающаяся в области пупка, а также – в правом боку снизу (или в области печени, если аппендикс располагается высоко);
- повышение температуры тела;
- периодическая тошнота или рвота;
- любые симптомы воспаления соседних с аппендиксом органов (боль в пояснице, цистит и т.п.).
Для более точного определения источника боли, врач может попросить пациента сымитировать кашель. Чтобы данный диагностический метод сработал, больному следует воздержаться от приема обезболивающих препаратов непосредственно перед обследованием.
В том случае, если к моменту осмотра у врача, пациент перестает жаловаться на болевые ощущения в брюшной полости, это может быть тревожным признаком. Зачастую облегчение является временным и напрямую связано с тем, что аппендикс больного уже лопнул (то есть, произошло так называемое прободение).
В отличие от острого аппендицита, хроническая форма заболевания протекает очень медленно и почти бессимптомно. Болевые ощущения в области живота если и проявляются, то могут быть охарактеризованы, скорее, как тупые и вполне терпимые.
Повышения температуры или рвоты при этом не наблюдается. Именно из-за трудностей в диагностике хронический аппендицит считается более опасной формой данного заболевания. Впрочем, в отличие от острого воспаления аппендикса, в редких случаях данный недуг может пройти и сам собой, без хирургического вмешательства.
Отдельно стоит сказать несколько слов о диагностике аппендицита у маленьких детей. Как правило, дошкольникам сложно корректно формулировать свои жалобы на самочувствие, что значительно усложняет постановку диагноза
На что же следует обращать внимание родителям? Помимо описанных выше симптомов, аппендицит у детей характеризуется:
- нетипичным поведением (зачастую имеют место капризность, вялость, апатия);
- потерей аппетита;
- специфической позой во время отдыха или сна (колени подтянуты к животу).
Здесь же следует обратить внимание на то, что аппендицит крайне редко поражает детей в возрасте до 7 лет, и практически никогда не наблюдается у грудничков. Поэтому при обнаружении у ребенка симптомов, соответствующих данному диагнозу, не стоит сразу предполагать самое худшее
Однако и от необходимости незамедлительно показать малыша врачу данный факт не избавляет.
Перитонит
Гнойный перитонит после разрыва аппендикса – самое часто встречаемое осложнение. Интоксикация организма из-за выхода гноя в брюшную полость происходит стремительно, различают несколько стадий данного заболевания.
Стадии перитонита:
- Сразу после разрыва червовидного отростка и выхода гноя, происходит раздражение всех прилегающих тканей. Боль становится постоянной, разливающейся на все отделы живота. Человека беспокоит вздутие, тошнота, может присоединиться неконтролируемое рвота.
- На второй стадии состояние пациента начинает мнимо улучшаться. Это происходит из-за атрофии нервных окончаний, которые поражаются гноем. Пострадавший может чувствовать себя практически здоровым, боль полностью проходит, его больше не беспокоит вздутие кишечника. Единственное, на коже может появляться липкий пот, наблюдается учащение пульса и кишечная непроходимость.
- Третий этап характеризуется стремительным разгаром симптомов интоксикации. Налицо все признаки гнойного перитонита, различные диспепсические расстройства. Температура тела повышается до высоких отметок, боль не резкая, но постоянная. Человека беспокоит газообразование, сильное вздутие.
- Четвертая стадия, которая еще называется терминальной, зачастую приводит к смертельному исходу. Она характеризуется неукротимой рвотой, полной кишечной непроходимостью и сильными интоксикационными признаками. Начинают страдать жизненно важные органы (такие как печень, сердце, почки и легочная система). Зачастую на этой стадии пациенту уже не помочь.

В любом случае, перитонит легче предотвратить, чем впоследствии его лечить
Именно поэтому так важно своевременно обращаться за помощью к врачам. Однако для организма не проходит бесследно ни одна стадия данного заболевания
Осложнения из-за перитонита
Помимо смертельного исхода, что при наличии современной медицины встречается достаточно редко, перитонит может стать катализатором развития других неприятных болезней, которые также опасны летальностью.
У пациентов с таким заболеванием диагностируют:
- гнойно-септические поражения близлежащих органов;
- различные абсцессы;
- гангрены;
- почечную и печеночную недостаточность.
Для предотвращения подобных неприятностей необходимо помнить о том, что нужно внимательно относиться к организму, особенно если отягощен анамнез. Только качественное лечение аппендицита сможет предотвратить некроз ткани отростка.
https://youtube.com/watch?v=xZ9R5Qhv5Bk
Симптомы
В начальном периоде развития флегмонозного процесса возникает боль. Она появляется в эпигастрии и постепенно перемещается в правую подвздошную область. Боль может быть умеренной, тупой, постоянной, усиливающейся в положении на левом боку, при натуживании и кашле. По мере прогрессирования воспалительного процесса боль может уменьшаться и даже кратковременно исчезать. Но спустя нескольких часов болевой синдром может возвращаться, становится более выраженным, сопровождаться повышением температуры до фебрильных цифр, явлениями выраженной интоксикации, что указывает на развитие диффузного воспаления брюшины.
Больной может жаловаться на появление тошноты, одно- или двукратной рвоты, поноса. В редких случаях у больного может возникать тахикардия, эпизодическое повышение артериального давления. На начальных стадиях повышение температуры чаще всего бывает незначительным, не выше 38°С. Течение патологического процесса может осложниться при несвоевременном обращении за медицинской помощью, а также при длительном откладывании операции. Аппендикс постепенно расплавляется, вокруг него формируется воспалительный инфильтрат. С течением времени происходит либо дальнейшее расплавление тканей с формированием аппендикулярного абсцесса, либо распространение процесса на соседние органы.
Клиническая картина аппендицита
Острая форма
Для воспаления аппендикса характерна яркая и специфичная клиническая картина. Благодаря ей доктор быстро и точно поставит диагноз и своевременно начнет лечение, что поможет избежать осложнений. При развитии острого воспалительного процесса в слепом отростке кишечника обычно наблюдаются следующие симптомы:
- Боль. При аппендиците пациент жалуется на тупую, непрекращающуюся боль, которая усиливается, если повернуть туловище. Во время приступа болевой синдром локализуется около пупка. После того, как острый приступ спадает, болевые ощущения смещаются в правую сторону живота. Иногда сильная боль через некоторое время стихает, из-за чего пациент считает, что все прошло само. На самом деле это может свидетельствовать об отмирании фрагмента аппендикса.
- Учащенное сердцебиение. Пульс пациента достигает 100 ударов в минуту. Нередко сопровождается одышкой, так как ритм дыхания также нарушается.
- Резкие перепады артериального давления. Оно быстро повышается и внезапно падает по несколько раз в день.
- Расстройства пищеварения. Острый аппендицит часто сопровождается непостоянным жидким стулом, ощущением сильной сухости во рту, постоянной тошнотой. Возможна рвота.
- Жар. Температура тела пациента резко повышается.
Хроническая форма
Хронический воспалительный процесс в аппендиксе становится следствием нарушения его кровоснабжения, перегибов отростка, наличия спаек и кист, гиперплазии лимфоидной ткани. Иногда хронический аппендицит в рецидивирующей форме развивается у людей, которые перенесли операцию по удалению аппендикса. Это возможно, если хирург оставил «культю» отростка длиной более 20 мм.
Во время обострения хронического аппендицита могут проявляться все симптомы, характерные для острой формы заболевания. В остальное время пациент чувствует себя хорошо. Температура тела остается в пределах нормы, иногда отмечается незначительный подъем вечером. К характерным признакам хронического аппендицита относятся:
- Умеренный болевой синдром в околопупочной или подвздошной области живота. Иногда боль иррадиирует в поясничную область, пах или бедро. При физических нагрузках, во время дефекации, чихания, кашля боль усиливается.
- Периодически возникает понос или запор.
- В правой нижней части живота ощущается тяжесть, дискомфорт.
- Наблюдается учащенное болезненное мочеиспускание.
Лечение
Лечение перитонита при аппендиците требует комплексного подхода
При подозрении на эти заболевания важно вовремя обратиться за помощью. Попытки вылечить самостоятельно симптомы только усугубят ситуацию
Больной нуждается в обязательной госпитализации.
При перитоните лечение можно разделить на следующие этапы:
- Перед проведением аппендэктомии (ампутации отростка) проводится быстрая подготовка пациента. Желательно ее выполнять в реанимационном отделении, под наблюдением специалистов (анестезиолог, реаниматолог).
- Под анестезией удаляют аппендикс.
- Промывание брюшной полости антисептическими растворами обеспечивает купирование инфекционного процесса. Предусмотрены манипуляции перитонеального диализа. В брюшную полость вводится раствор, который остается в ней от 4 до 12 часов. После жидкость сливается вместе с продуктами распада, обмена.
- Завершается хирургическое вмешательство дренированием брюшной полости.
После операции пациент нуждается в медикаментозном лечении. Схема подбирается в каждом случае индивидуально. Рассмотрим примерную терапию:
- Обезболивающие препараты. Первые 3 дня после операции применяют сильнодействующие лекарства (Морфин, Тамадой).
- Антибактериальные препараты препятствуют распространению инфекции (Бензилпенициллин, Ампицилин, Метицилин, Сумамед).
- Сорбенты помогут вывести токсины (Энтерас-гель, Сорбекс).
- При необходимости применяют жаропонижающие препараты (Парацетамол, Найз).
- Для поддержания иммунной системы назначают витаминные комплексы (Дуавит, Ревит).
Важно соблюдать режим питания. Диета назначается медицинским работником индивидуально
Удалив аппендикулярный перитонит, первые дни человека держат на искусственном питании. Затем разрешат пить бульоны.
Что можно кушать после операции на аппендицит?
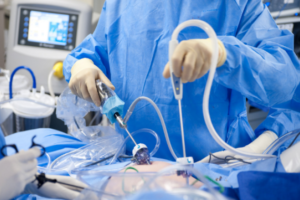
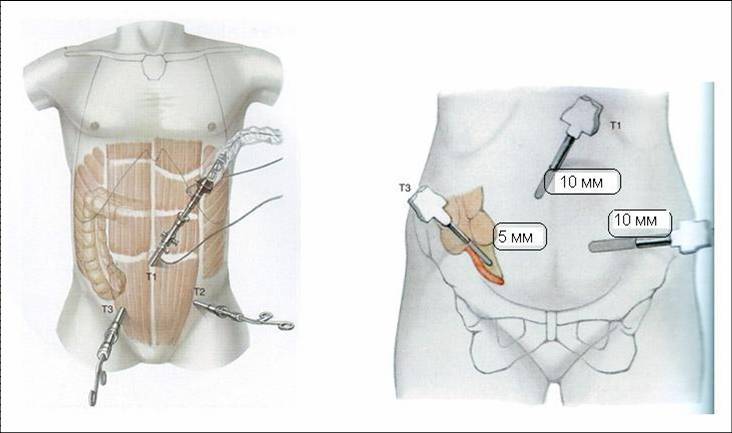 Удаление аппендицита с помощью лапароскопии
Удаление аппендицита с помощью лапароскопии
До недавнего времени аппендицит удаляли обычным хирургическим путем с помощью разреза в передней части брюшины. Такое оперативное вмешательство носит название аппендэктомия. Применяют его и по сей день.
Суть лапароскопии заключается в удалении аппендикса путем проделывания всего двух микроскопических отверстий в передней части живота. Через указанные отверстия в брюшную полость вводят камера и хирургический инструмент.
Лапароскопия имеет ряд преимуществ перед аппендэктомией:
- Непродолжительная реабилитация после операции
- Более ускоренное восстановление работы кишечника
- Отсутствие сильных болевых ощущений после процедуры
- Непродолжительное нахождение в стационаре
- Эстетический внешний вид надрезов
- Сокращение числа осложнений после операции
- Период нетрудоспособности в разы сокращается
Удаление аппендикса с помощью лапароскопии проводится под общей анестезией. Подготовка к операции занимает не более двух часов. В это время больному обеспечивается антибактериальная и болеутоляющая терапия.
В случаях с острым аппендицитом подготовка проходит значительно быстрее.
Как правило, лапароскопия показана при катаральной, флегмонозной и гнойной стадии аппендицита. В редких случаях гангренозный аппендицит удаляют с помощью лапароскопии. При разрыве аппендицита, перитоните или аппендикулярном абсцессе показано проводить только открытую операцию.
- В норме, операция по удалению аппендицита длится до 40 минут — одного часа. Однако столько времени понадобится хирургу лишь в том случае, если не было никаких последствий аппендицита
- При перитоните или других осложнениях операция по удалению аппендицита может длиться и более двух часов
 Что можно кушать после операции по удалению аппендицита?
Что можно кушать после операции по удалению аппендицита?
- Восстановительный период после операции по удалению аппендицита может длиться от недели и до трех
- В первые 8-12 часов после операции больному нельзя есть и пить — можно лишь мочить губы
- По истечению этого времени разрешается употреблять лишь легкую жидкую пищу — куриный бульон, кисель, рисовый отвар, чай с сахаром
- На вторые-третьи сутки пациенту позволяется перейти на пюре и каши — картофель, тыква, кабачки, рис
- Первая неделя после операции — самая аскетическая. Из дозволенных продуктов — каши на воде, сухофрукты, суп-пюре, овощные пюре, нежирные рыба, мясо, кисломолочные продукты. Запрещенные продукты — жирная, жареная и кислая пища; молочная продукция; продукты, насыщенные клетчаткой; соленья, пряности, специи; алкоголь
- На второй неделе реабилитации обогатить свой рацион можно следующими продуктами — грибы, запеканки, омлеты, свекла, супы-пюре без зажарки. Запрещенные на этом этапе продукты — майонез, кетчуп, соус, хлебобулочные изделия, бобовые
- Употреблять в пищу выпечку и бобовые можно будет лишь спустя месяц после операции
- В идеале соблюдать указанную диету нужно до трех месяцев