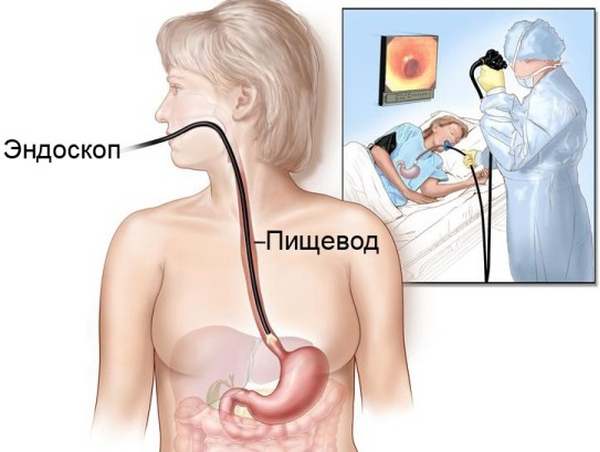
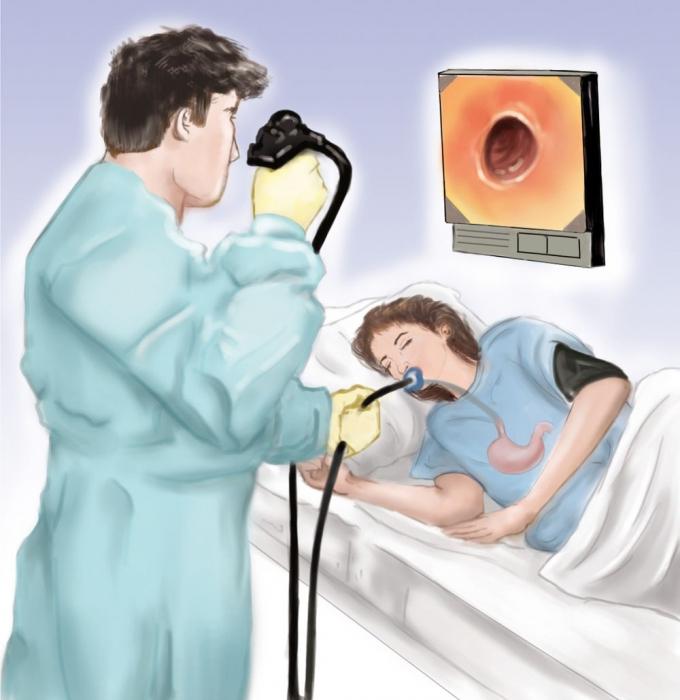
Бужирование
Содержание:
- Как делают бужирование пищевода?
- Проведение процедуры
- Методы проведения бужирования
- Возможные осложнения бужирования
- Противопоказания
- Когда применяется бужирование уретры
- Бужирование у детей
- Осложнения
- Стриктура пищевода, сужение пищевода, ожог пищевода, желудка, бужирование пищевода
- Виды бужей
- Что такое атрезия цервикального канала
- Что такое бужирование пищевода, кому назначается и как проводится
- Методы бужирования
- Виды инструмента
- Показания для проведения
Как делают бужирование пищевода?
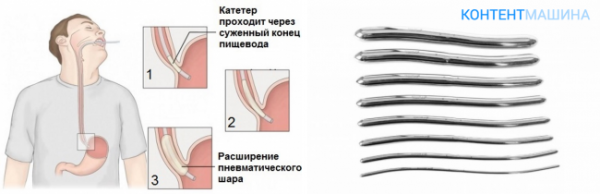
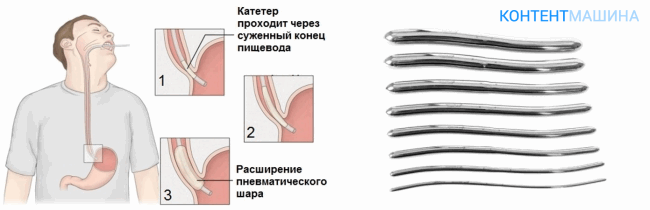
Процедура бужирования является достаточно сложной, ее длительность составляет в среднем несколько недель и определяе6тся выраженностью сужения пищевода. Для этого каждодневно проводится введение бужа в пищевод на время от нескольких минут до одного часа.
С каждым последующим сеансом, номер бужа (определяет диаметр зонда) и время, на которое он вводится в пищевод, постепенно увеличиваются.
Затем устанавливается так называемое плато – около недели каждодневно вводится максимальный номер бужа на максимальное время (полчаса – час). Окончание процедуры бужирования определяет врач в индивидуальном порядке, в зависимости от результатов.
Техника бужирования пищевода
Пациенты часто интересуются у своего врача, как делают бужирование пищевода. Его начинают проводить только после выполнения эзофагоскопии (введение оптического зонда в пищевод) для определения локализации, характера и степени сужения пищевода. Затем буж минимального размера смазывается медицинским вазелином для лучшего его прохождения по пищеводу. Его введение проводится под контролем зрения, без приложения больших усилий. Далее номер (определяет диаметр) бужа увеличивают до ощущения затруднения во время его введения. Буж остается в пищеводе на время около 2-5 минут, затем его увеличивают до 10-15 минут.
Следующий по величине номер бужа начинают вводить в пищевод только после того, как предыдущий номер вводится без затруднения.
Максимальным является 15 номер, который в течение нескольких недель (обычно 2-3) вводится на полчаса или час в пищевод каждодневно или через день. Прохождение этого номера бужа в пищевод без затруднений свидетельствует об эффективности расширения просвета. Контроль возможных осложнений осуществляется посредством каждодневного измерения температуры тела. Ее повышение свыше 37,5 С является показанием к временному прекращению проведения процедуры.
Бужирование пищевода у детей
Так как бужирование пищевода является инвазивной процедурой, ее проведение у детей имеет ряд особенностей:
- Для процедуры используются мягкие зонды с закругленным наконечником для предотвращения возможного повреждения стенок пищевода.
- Минимальный начальный номер бужа для первого сеанса выбирается, в зависимости от возраста ребенка – чем меньше возраст, тем меньший номер бужа.
- Маленького ребенка во время бужирования заворачивают в простынку, помощник удерживает его голову – это необходимо для исключения резких движений и возможности повреждения пищевода.
- Максимальное разовое время введения бужа в пищевод ребенка не должно превышать полчаса.
- Каждодневное проведение процедуры ребенку не рекомендуется, обычно она выполняется 3 раза в неделю.
- Весь курс сеансов бужирования в среднем для детей составляет 1,5-2 месяца.
- В течение всего курса выполнения процедуры расширения пищевода, ребенок должен находиться в стационаре с постоянным контролем его общего состояния и отсутствия осложнений бужирования.
- Во время бужирования рекомендуется прием антибактериальных препаратов для предотвращения инфекционных осложнений.
Эти особенности проведения бужирования у детей являются общими. Подбор номера бужа, времени его введения, длительности всего курса определяет врач в индивидуальном порядке.
Проведение процедуры
Процедуре предшествуют подготовительные мероприятия:
- Пациента укладывают на спину (бужирование уретры у мужчин проводится на урологическом, а у женщин – на гинекологическом кресле) и осуществляют дезинфекцию наружных половых органов антисептическими растворами во избежание занесения инфекции в мочевыводящие пути.
- При необходимости в просвет уретры вводят местную анестезию. Обезболивание осуществляется не во всех случаях. Маленьким детям процедуру осуществляют под общим обезболиванием. Детям старшего возраста – под местной анестезией.
- Буж обрабатывают вазелином для наилучшего скольжения.
- Так как пациент должен быть расслабленным во время манипуляций, ему могут предложить седативные препараты.
В общих чертах процедура проводится для всех пациентов примерно одинаково:
Буж осторожно вводят в уретру до суженного участка или мочевого пузыря – металлическую трубку оставляют у начала сужения, а синтетическую медленно проталкивают дальше, а затем наполняют водой (для расширения канала).
В зависимости от показаний, буж оставляют в мочеиспускательном канале на 5–15 минут (для первой процедуры время минимальное) либо извлекают и заменяют трубочкой потолще, повторяя манипуляцию и каждый раз вводя буж большего диаметра.
При завершении процедуры уретру промывают антисептическим раствором.
Процедура, в зависимости от степени сужения и особенностей строения органов пациента, может длиться от 15 минут до нескольких часов. За один раз расширить мочеиспускательный канал до первоначальных размеров невозможно – существует большой риск разрыва слизистой оболочки уретры. Процедуры повторяют через каждые 8–24 ч. Количество сеансов и длительность лечения зависит от степени сужения и его причины. Терапия может проводиться в течение как нескольких дней, так и нескольких месяцев. В среднем требуется от 3 до 14 процедур.
В силу анатомических особенностей бужирование у мужчин и женщин осуществляется чуть по-разному:
- Для женщин процедуру проводить проще, так как у них более короткий и менее извилистый мочеиспускательный канал.
- Для мужчин применяют гибкий буж, который вращательными движениями вводят до мочевого канала.
- Для женщин используют стальной буж, проталкивая его до суженного участка: размер головки бужа при этом чуть превышает диаметр сужения.
Несмотря на то, что бужирование является простой процедурой, ее нельзя назвать абсолютно безопасной. Поэтому после ее проведения при наличии сильных болей внизу живота и в области половых органов, гнойных выделений или значительного кровотечения пациенту обязательно следует обратиться к врачу. Дискомфорт, жжение, немного крови в моче в первые дни считаются нормой.
Обычно во избежание осложнений после бужирования по рекомендации врача принимают антибиотики. Если пациенту сложно мириться с дискомфортом внизу живота, ему также могут назначить обезболивающие препараты.
Методы проведения бужирования
Какой же метод применяется для такой сложной медицинской процедуры? Их существует несколько, и врач выбирает признанный наиболее безопасным в зависимости от степени стеноза, индивидуальных особенностей организма человека.
Раннее бужирование дает лучшие результаты, так как стеноз хорошо поддается коррекции. В настоящее время в практике применяются следующие методы процедуры:
- Слепое бужирование. Размер зонда подбирается уже в ходе самой процедуры. В настоящее время применяется довольно редко, потому что оно очень опасно возникновением травм.
- Эндоскопическая манипуляция проводится, если перед суженным участком есть расширения. Данное оборудование необходимо, чтобы обойти труднодоступные участки пищевода.
- Бужирование с рентгеноскопией. Этот способ проводится с применением контрастных веществ и под контролем рентген-аппарата. Риск перфорации, однако, при этой методике возрастает, вместе с тем существует большая опасность облучения.
- Бужирование за нить проводится при условии подготовки пациента. За неделю до процедуры ему устанавливают гастростому — отверстие в пищеводе. Далее больной проглатывает нить и употребляет литр воды, которая и выталкивает буж.
- Бужирование по нити проводится аналогично вышеописанной методике, однако зонд вводится в пищевод по струне. Устройство может отклоняться из-за недостаточно жесткой нити. Такой метод применяется в основном при рубцовых изменениях и сужениях, отличающихся высокой степенью ригидности.
Таким образом, ни один из методов бужирования не является полностью безопасным для пациента и всегда связан с определенными рисками.

Возможные осложнения бужирования
Серьезным осложнением такой процедуры является обострение эзофагита. Симптомы данного явления — боли в спине, за грудиной. Пациент может ощущать некоторые трудности в проглатывании еды, жидкости, его беспокоят незначительные кровотечения из пищевода.
Наиболее серьезным осложнением бужирования является прободение пищевода. У больного резко обостряются вышеуказанные симптомы. К ним присоединяется высокая температура. Можно не допустить таких осложнений, если плавно вводить зонд в пищевод или осуществлять его размещение с помощью эзофагоскопии. Иногда может потребоваться уменьшение номера зонда, чтобы не спровоцировать разрыв эпителиальной ткани или появление кровотечения.
Итак, бужирование — очень серьезная процедура, требующая хорошей подготовки врача. Пациент всегда должен помнить о том, что она может вызвать серьезные осложнения
В то же время, если ее проводить осторожно, то удастся добиться полного исчезновения стриктур. Естественно, что для этого необходимо время и терпение больного, поскольку такое лечение связано с некоторыми ограничениями и неприятными ощущениями
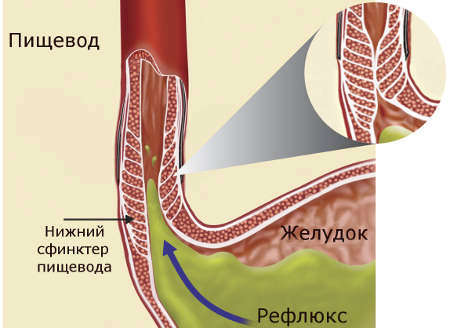
Стеноз или стриктура представляет собой патологическое состояние, при котором стенки пищевода сужается, препятствуя естественным физиологическим процессам (в т.ч. глотанию). Состояние требует медицинского вмешательства. Больному назначают бужирование пищевода, в процессе которого врач при помощи зонда постепенно расширяет трубчатый орган.
Противопоказания
Общие ограничения к проведению процедуры:
- медиастинит, сопровождающийся воспалением клетчатки в средостении;
- эзофагит и периэзофагит в острой фазе — воспаление пищевого тракта или клетчатки вокруг него;
- соматические расстройства внутренних органов в обостренной хронической форме;
- системные заболевания кроветворного аппарата с падением свертываемости;
- онкология любой локализации;
- инфицирование организма, сопровождающееся интоксикацией, лихорадкой;
- тяжелое психическое расстройство с галлюцинациями, речевыми и двигательными нарушениями.
Бужирование может быть отсрочено на время, требуемое для лечения выявленной патологии, ставшей противопоказанием. Расширение пищевода после операции совершается после подживления раны и минимального риска расхождения швов. Противопоказания со стороны пищевого тракта представлены наличием:
- дивертикул;
- перфораций;
- полного рубцевания стриктур;
- свищей.
Когда применяется бужирование уретры
Бужирование может быть диагностическим и лечебным.
Диагностическое бужирование проводится с целью:
- Определения места сужения и приблизительного размера просвета сужения.
- Определение места локализации камня в уретре.
- Калибровки урологических инструментов перед какими-либо эндоуретральными обследованими или операциями.
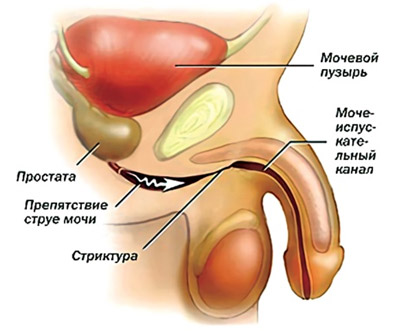
стриктура (сужение) уретры
Причинами сужения уретры могут быть:
- Последствия травмы таза.
- Последствия травмы самого мочеиспускательного канала (после медицинских процедур, исследований, после введения в уретру инородных тел).
- Рубцовые сужения уретры после перенесенных воспалительных заболеваний.
- При сужениях уретры основной симптом – это нарушение мочеиспускания. Моча с трудом проходит через суженное место, мочевой пузырь опорожняется не полностью, перерастягивается. Растянутые стенки мочевого пузыря хуже сокращаются, от этого выход мочи только ухудшается.
Стриктуры могут быть:
- Врожденными.
- Приобретенными.
- Короткими (до 2 см).
- Длинными.
- Первичными.
- Вторичными (развившимися после первичного бужирования).
Эта процедура достаточно проста, не требует общего обезболивания и особой подготовки, может проводиться амбулаторно.
Бужирование у детей
Поскольку процедура относится к инвазивной, то бужирование пищевода у детей требует соблюдения некоторых мер.
Среди основных особенностей стоит выделить:
- Для проведения операции используются только мягкие устройства, у которых будет округлый наконечник. Это позволяет исключить механические повреждения слизистой органа.
- Исходя из возраста ребенка, подбирается минимальный номер бужа. Чем младше дети, тем с меньшим номером используют бужи.
- Если ребенок очень мал, то в ходе процедуры его необходимо обворачивать в простынь, а медработнику потребуется придерживать голову. Это позволяет устранить возможные резкие повороты головой, за счет чего исключается вероятность травм для пищевода.
- Разовое время введения устройства не должно быть более 30 минут.
- Каждый день бужирование пищевода у детей не рекомендуется проводить. Допустимой нормой будет 3 раза на протяжении недели.
- Курс определяется персонально для каждого ребенка, но в среднем составляет до 2 месяцев.
- На протяжении лечения, расширения просвета пищевода, дети должны постоянно быть в больнице, где за ними следят доктора. Это исключает вероятность негативных последствия, осложнений, которые могут быть после процедуры. Даже при появлении подобных, признаки быстро купируются.
- Во время процедуры следует использовать антибиотики, которые не позволяют появляться вторичному заражению и осложнениям.
Описанные особенности относятся к общепринятым, но некоторые особенности проведения определяется персонально для каждого ребенка.
К ним относится выбор номера бужа, время введения его пищевод, а также курс лечения.
Осложнения
Частым отрицательным последствием является обострение фонового воспаления, например, эзофагита. Это сопровождается болями в спине за грудным отделом, затруднением заглатывания пищи и жидкости, кровянистыми выделениями на зонде.
Другим не менее серьезным последствием является перфорация или прободение пищевода. Процесс сопровождается усилением указанных выше симптомов с повышением температуры, увеличивающимся лейкоцитозом. Перфорация может возникнуть над стриктурой или в самом сужении, что особенно актуально при искривленных стенозах. В результате слюна с инфильтратом пищевода через отверстие будет попадать в близлежащую клетчатку, что вызовет развитие медиастинита, эмпиему плевры. Чтобы не допустить возникновение осложнений, следует:
осторожно вводить бужирующее устройство;
при возникновении боли следует взять зонд меньшего диаметра;
при безуспешном проведении простого бужирования рекомендуется применить способ с контролем зрения (посредством эзофагоскопа).
Стеноз или стриктура представляет собой патологическое состояние, при котором стенки пищевода сужается, препятствуя естественным физиологическим процессам (в т.ч. глотанию). Состояние требует медицинского вмешательства. Больному назначают бужирование пищевода, в процессе которого врач при помощи зонда постепенно расширяет трубчатый орган.
Стриктура пищевода, сужение пищевода, ожог пищевода, желудка, бужирование пищевода
Определение, этиология. Ожоговая стриктура пищевода — это рубцовое сужение пищевода, сформировавшееся в результате случайного или преднамеренного приема через рот термически (горячая вода и т.п.) или химически (кислота, щелочь, соли тяжелых металлов, растворители и т.п.) агрессивных веществ. В отделении оказывается специализированная помощь больным со сформировавшимися рубцовыми стриктурами пищевода, спустя 1 мес. и более после получения ожога.
Классификация. Cтриктура пищевода может быть как полной (отсутствие просвета) или неполной, так и короткой (длиной до 5,0 см) или протяженной. Последние могут распространяться на весь пищевод – тотальные стриктуры. Нередко поражение пищевода сочетается со стриктурами глотки и желудка.
Симптоматика рубцовой стриктуры зависит от тяжести поражения пищевода. Основным симптомом является дисфагия, степень которой чаще всего коррелирует с протяженностью и диаметром суженного участка пищевода. Нарушенная проходимость пищевода сопровождается слюнотечением, регургитацией, тошнотой и пищеводной рвотой. Дефицит питания обуславливает прогрессивное похудание больных, быстро приводящее их к истощению, которое может достигать крайней степени – кахексии.
Диагностика. Рентгенография пищевода позволяет выявить неравномерное сужение пищевода вплоть до его полной облитерации в сочетании с нарушением рельефа слизистой, ригидностью стенок и расширением просвета пищевода над сужением пищевода. Кроме того, при этом исследовании определяют границы ожогового поражения и его протяженность. Рентгенография позволяет обнаружить рубцовую деформацию глотки и желудка, пищеводно-респираторные свищи. Эзофагоскопия позволяет выявить изменения слизистой оболочки пищевода и исключить ее раковое превращения. По возможности осматривают желудок и двенадцатиперстную кишку с целью диагностики комбинированного ожогового поражения и сопутствующих заболеваний.
Лечение. Существуют два основных способа лечения ожоговых стриктур пищевода – пластика и бужирование пищевода.
Виды бужей
Поговорим об инструментах для процедуры, ведь они часто внушают страх тем, кто их видит впервые. Буж – это такой медицинский инструмент, который используют для обследования или в некоторых случаях лечения уретрального канала. Есть разные виды инструмента, которые отличают по форме и техническим характеристикам. Бужи делают из металла или синтетических материалов. Первые используют в том случае, если необходимо удалить констрикции. Синтетические бужи применяются для лечения сужения уретры и диагностики патологии мочеиспускательного канала.

По форме бужи тоже разнятся. Есть с ровными поверхностями, дополнительными расширениями на конце инструмента или в какой-либо его части. Короткие и длинные бужи необходимы для того, чтобы проводить процедуру на разной глубине. Бужирование уретры у женщин чаще всего проводится короткими бужами. Есть прямые по форме и изогнутые инструменты. Прямые необходимы при диагностике и лечении интрауретральных констрикций у женщин, а изогнутые – для терапии и диагностики непроходимости цервикального канала у представителей мужского пола.
Каждый тип инструмента имеет определённые преимущества и недостатки. Специалисты считают, что синтетические бужи гораздо более удобны и безопасны, особенно при проведении процедуры у мужчин. Такие инструменты эластичны и не приводят к травмированию уретры, что может случиться при использовании металлических бужей (в случае резкого введения инструмента).
Что такое атрезия цервикального канала
Под понятием атрезия или стеноз цервикального канала подразумевают аномалию строения шейки матки, заключающуюся в сужении или полной непроходимости цервикального канала. В медицинской литературе термин означает полное сращение стенок полого органа. Атрезия может быть частичной или абсолютной. Если канал не проходим на всём протяжении, диагностируют полное его сращения. Если патология наблюдается на участке наружного или внутреннего зева диагностируют частичный стеноз.
Основная задача гинеколога отличить стеноз и атрезию цервикального канала от стриктуры. При стриктуре непроходимость шейки возникает из-за рубцовых деформаций. Болезнь выявляется на основании жалоб пациентки и простых диагностических манипуляций. Диагноз полный стеноз определяется при невозможности входа в полость матки зондом диаметром 12 мм. Основная опасность подобной деформации заключается в том, что она может иметь онкологическую основу. Чтобы исключить вероятность развития рака пациентке проводят биопсию эндометрия.
Если атипичные клетки и отрицательные симптомы у женщины отсутствует, проводят оперативное вмешательство. Стоит заметить, что стеноз, обнаруженный в период менопаузы, не лечится, проходимость цервикального канала восстанавливают только женщинам детородного возраста. В отдельных случаях для диагностики болезни проводят УЗИ органов малого таза и МРТ. Нужно учитывать, что атрезия может сопровождаться нарушениями строения мочеполовой системы. Для уточнения диагноза проводится уретроцистоскопия.
В медицинской практике различают приобретенную и врожденную атрезию. При врожденной патологии заращение цервикального канала происходит на стадии эмбрионального развития. Причины, провоцирующие подобную деформацию следующие:
- заражения беременной женщины токсоплазмозом, хламидиозом или сифилисом;
- прием некоторых лекарственных препаратов в первом триместре беременности;
- воздействие на женщину ионизирующего излучения.
При врожденном сращении симптомы не беспокоят женщину до периода полового созревания, а, точнее, до первой менструации. Приобретённая атрезия появляется из-за возрастных изменений или по причине травм цервикального канала. В норме период менопаузы сопровождается существенным уменьшением размеров матки и шейки, изменением структуры всех тканей и органов, обеспечивающих репродуктивную функцию. Такие перемены проявляются на фоне прекращения процесса выделения эстрогена и нечувствительности клеток к фолликулостимулирующему гормону. На фоне снижения интенсивности выработки происходит истончение эпителия, обеспечивается частичное сужение просвета канала. С течением времени стеноз прогрессирует и проявляется полное сращивание.
Основные причины атрезии, проявившейся в репродуктивном возрасте, могут быть следующими:
- перенесенная электрокоагуляция канала;
- химическая обработка шейки матки;
- нарушение технологии выскабливания при аборте;
- осложненное течение эндометрита или эндоцервицита;
- рак шейки или тела матки;
- последствия перенесенных инфекций (туберкулез, гонорея, хламидиоз).
При появлении атрезии цервикального канала у женщины прекращается менструальное кровотечение или существенно снижается его интенсивность. Такой симптом должен стать поводом для беспокойства, девушка должна срочно обратиться к врачу. Основная опасность заключается в том, что менструальная кровь скапливается в полости матки и может стать причиной инфицирования.
Видео и фото в этой статье помогут читателю понять, как именно происходит операция.
Что такое бужирование пищевода, кому назначается и как проводится

Стеноз или стриктура представляет собой патологическое состояние, при котором стенки пищевода сужается, препятствуя естественным физиологическим процессам (в т.ч. глотанию). Состояние требует медицинского вмешательства. Больному назначают бужирование пищевода, в процессе которого врач при помощи зонда постепенно расширяет трубчатый орган.
Показания для бужирования пищевода
Процедура показана людям, у которых сужение просвета пищевода произошло в результате травмы:
- химический ожог, спровоцированный проглатыванием щелочных или кислотных составов (сформированный грубоволокнистый шрам перекрывает пищевой тракт);
- термический ожог (формирование рубца из-за заглатывания горячей еды и питья);
- механические повреждения (ранения проникающего типа);
- присутствие в пищеводе инородного тела, закрепившегося на стенках органа;
- инфекционные заражения пищевода (при формировании гранулемы);
- стрептококковое, стафилококковое поражение и поражение кишечными микробами (осложненное осадком инфильтрата);
- пептическая язва (кислотная среда из желудка поднимается в пищевод, провоцируя образование рубцов);
- хронический эзофагит в острой форме (воспаление);
- опухоли, перекрывающие или сдавливающие пищевод.
Состояние стеноза имеет и врожденный характер. Частичное или абсолютное заращение пищевода у детей тоже требует проведения процедуры бужирования.
Виды бужирования
Перед процедурой врач выявляет степень сужения пищевода посредством рентгеноконтрастной или эзофагогастродуоденоскопической методики анализа. На основании полученных данных подбирается способ бужирования.
- Слепое расширение. Способ применяется крайне редко, так как может стать причиной повреждения полости органа. Введение зонда проводится в два этапа – сначала используют мелкий, а затем крупный буж.
- Эндоскопическое расширение. Метод показан при наличии эксцентричных и стриктурных сужений, при наличии расширений перед стенозированным отделом пищевода. Оптическое оборудование позволяет аккуратно обойти поврежденные участки.
- Рентгенологическое расширение. Для проведения процедуры используют бужи с проводником из стали (тонкой струной). Сначала вводится проводник, а затем продвигается прикрепленный к ней буж. Ход операции контролируется с помощью рентгена. Метод достаточно опасен из-за угрозы облучения и перфорирования пищевода.
- Расширение за нить. Метод требует предварительной подготовки. За неделю до процедуры больному делают гастрому (доступ к желудку через внешнюю переднюю часть брюшного отдела). После этого пациент глотает капроновую нить с медицинской бусиной на конце и выпивает не менее литра жидкости, чтобы протолкнуть зонд через гастрому. Метод сопряжен с рисками (возможна деформация тканей желудка).
- Расширение по нити. Больной проглатывает капроновую нить с закрепленной медицинской бусиной. В дальнейшем нить создает траекторию для движения зонда.
Бужирование бывает лечебным и профилактическим. Профилактические сеансы проводят, когда рубец только начинает формироваться (7–10 день после получения травмы).
Техника
Перед бужированием в пищевод вводят оптический зонд, чтобы выявить особенности места сужения и его локализацию.
Затем врач в индивидуальном порядке подбирает расширитель, обрабатывает его вазелином для легкого скольжения и вводит в пищевод (усилие при введении должно быть минимальным).
ВНИМАНИЕ! Каждый буж имеет номер, соответствующий размеру. Самым крупным является расширитель под номером 15
Инструмент имеет конусообразную форму. Иногда выполняется в виде зонда, оснащенного оптическими и световыми элементами.
Контроль состояния пациента проводят путем ежедневного измерения температуры. Это помогает вовремя предупредить осложнения. Причиной для прекращения сеансов бужирования является температура свыше отметки 37,5С.
Осложнения после операции
Риск осложнений минимален и неблагоприятные последствия после лечения встречаются редко, но их необходимо брать во внимание:
- нарушение целостности стенки пищевода (перфорация);
- повреждение слизистой оболочки;
- повреждения мелких сосудов и последующие кровотечения;
- инфицирование пищевода с сопутствующим развитием эзофагита и периэзофагита;
- разрывы спайки тракта;
- рестеноз.
Осложнения возможны и после операции по формированию гастромы (операция сопутствует одному из методов бужирования).
Рецидив относится к осложнениям только косвенно. Но даже при положительном исходе лечения со временем просвет пищевода может снова уменьшиться.
Методы бужирования
Способ бужирования представляет собой лечебно-диагностическую манипуляцию, которая помогает расширить просвет пищевода. Он порой является единственным доступным методом лечения сужения (или иначе стеноза, стриктуры). Эффективность бужирования пищевода экспериментально доказана, поэтому к такому методу при стенозе прибегают достаточно часто.
https://youtube.com/watch?v=EzK8tVX9Eq4
Буж имеет конусовидную форму и обычно оборудован источником света и оптическим приспособлением, но может применяться и без дополнительных устройств. Форма инструмента обусловлена необходимостью постепенно расширять просвет органа при введении. Процедура протекает около получаса, при этом используется два размера зонда. Сначала применяется небольшой инструмент, а затем зонд большего размера.
В ходе подготовки пациенту объясняют, почему инструменты бывают разного размера и типа жесткости и зачем необходимо подбирать инструмент в соответствии с тяжестью заболевания и выраженностью симптоматики.
Используются такие методы бужирования:
- Слепое расширение. Этот способ применяется редко в связи с большой вероятностью травмирования стенок органа.
- Эндоскопический метод расширения. Метод применяется при сложных структурных сужениях, а также если больной имеет углубления в стенке органа. С помощью оптического оборудования специалист может уверенно обойти пораженные участки без опасности травмировать канал пищевода.
- Рентгенологический метод. В этом случае применяются контрастные рентгенологические инструменты, оборудованные стальной струной. Сначала происходит введение струны, а затем процесс происходит под контролем рентгена. Буж продвигается при помощи прикрепления к стальной струне. При этом существует опасность перфорирования пищевода.
- Бужирование ретроградно за нить. При этом способе предполагается предварительная подготовка организма к процедуре. За 7 дней до процедуры пациенту следует сделать гастрому, которая представляет собой небольшое отверстие в полости желудка и передней брюшной стенке. После этого пациенту предлагают проглотить нить из прочного капрона с бусиной на конце, а затем выпить не менее литра воды для выталкивания зонда из гастромы. Метод также чреват возможными осложнениями, особенно на стадии создания отверстия. Кроме того, способ ретроградного бужирования может осложниться случайной деформацией желудка и нарушением функций ЖКТ.
- Бужирование по нити. Перед исследованием больной должен проглотить капроновую нить с бусиной, зафиксированной на конце. По нити вводится зонд, стараясь не отклоняться от заданной траектории.
Почти 40% пациентов с рубцовыми стриктурами необходимо хирургическое лечение, в этом случае существует вероятность разрыва тканей. В некоторых случаях метод не дает результата и после манипуляции просвет может заново сужаться.
Виды инструмента
Для бужирования подходят:
- зонды с оливой;
- простые конические;
- полые рентгеноконтрастные.
Зонды могут быть выполнены из пластика или металла. Чаще применяются рентгеноконтрастные расширители, сделанные из поливинилхлорида. Они содержат порошкообразный оксид висмута, который поглощает рентгеновские лучи. Рентгеноконтрастные бужи поставляются комплектом из 17 номеров (№ 8—40), из которых:
- № 8, 10, 12 являются сплошными;
- № 14—40 — зонды с продольным каналом в 1—2 мм в центре.
Зонды комплектуются струнами-направителями из металла, оснащенные пружинным наконечником. Преимущество зондов — способность изменять направление движения при подведении к стриктуре.
Показания для проведения
Метод бужирования применяется при сужении просвета пищевода, которое бывает врожденным, а также возникает при ожоге или повреждении.
Способ применяется, если возникло:
- обострение хронической формы эзофагита, спровоцированное агрессивным воздействием;
- химический ожог слизистой ЖКТ, вызванный проглатыванием раздражающих веществ и приведший к образованию келоидной ткани и сужению пищеводной трубки;
- механическая травма пищевода, вызванная проглатыванием инородного тела или проникающим ранением;
- термический ожог внутренней оболочки пищевода, вызванный употреблением обжигающих напитков и пищи;
- инфицирование оболочки органа специфическими инфекциями с последующим сужением просвета в виде гранулемы;
- инфицирование пищевода неспецифическими микроорганизмами с формированием инфильтрата, сужающего просвет органа;
- язвенное поражение пищевода, причина которого в забросе раздражающего содержимого желудка с дальнейшим образованием грубоволокнистого рубца.
Кроме того, эндоскопическое бужирование используется для диагностики новообразований, прогрессирующих со временем и вызывающих сдавление тканей пищевода, а также при атрезии с полным или частичным заращением просвета органа.