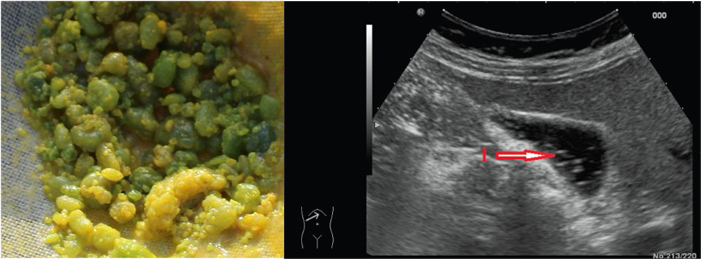
Острый панкреатит
Содержание:
- Профилактика болезни
- Диагностика панкреатита код по мкб 10
- Классификация заболевания — панкреатит
- Патогенез
- Особенности хронического панкреатита
- Клиники для лечения с лучшими ценами
- Классификация хронического панкреатита
- Лечение
- Панкреатит — код по МКБ 10
- Лечение
- Лечение
- 1 Описание заболевания согласно классификации
- Лечение хронического панкреатита
- Информация
- Диагностика
Профилактика болезни
Если вы не хотите, чтобы у вас в дальнейшем возник панкреатит, то рекомендовано осуществлять профилактические меры, тем людям, которые имеют предрасположенность к данному заболеванию и любят побаловать себя копчеными, острыми, жаренными и жирными блюдами. Профилактика панкреатита включает в себя:
- предотвращение воспаления органа;
- продление периода ремиссии;
- улучшение качества жизни;
- уменьшение факторов риска;
- нормализацию питания.
| Меры профилактики | |
| Не стоит злоупотреблять спиртными напитками. |
Панкреатит является заболеванием взрослых и нередко диагностируется у приверженцев спиртного. Постоянное потребление спиртного причиняет значительный ущерб поджелудочной железе, так как этиловый спирт разрушает клетки данного органа и вызывает изменения в его работе. Это приводит к панкреатиту.
Категорический запрет на употребление спиртного |
| Отрицательное действие наносит курение. |
Состав дыма сигарет или сигар проявляют отрицательно, воздействуя на все без исключения органы человека, а в комбинации табака со спиртными напитками негативный эффект увеличивается многократно.
Дым от сигар, проникая в организм, нарушает работу клеток железы, поражает и провоцирует воспаление ЖКТ, приводит к усиленной стимуляции желудочной секреции. Если вам был поставлен диагноз панкреатит, то от курения лучше отказаться навсегда. |
| Обеспечение правильного питания. |
В основном патологии с поджелудочной железой возникают, если человек любит острые, жирные, жареные и соленные блюдами.
Эти продукты перегружают и истощают железу. Поэтому одной из профилактических мер является пересмотр своего рациона питания. Целесообразно дополнить меню овощами, крупами, фруктами, бобовыми, злаками. |
Так же к профилактическим мероприятиям относятся:
- предотвращение стрессовых ситуаций;
- периодические прогулки на свежем воздухе;
- полноценный отдых и сон;
- активный образ жизни.
Если выполнять данные рекомендации, то вы сможете повысить иммунитет, укрепить здоровье, повысить выносливость организма. Все это поможет вам существенно уменьшить угрозу развития данного заболевания, жертвой которого ежегодно становятся миллионы людей.
Диагностика панкреатита код по мкб 10
Зачастую пациенты обращаются к врачу при наличии следующих симптомов и признаков:
- наличие боли;
- при тошноте;
- рвоте;
- при быстрой потере массы тела;
- при неустойчивом характере стула;
- проявлении запаха изо рта.
Врач проводит и назначает ряд исследований, если подозревает у человека наличие заболевания поджелудочной:
- Первичный осмотр пациента. Течение болезни при данном виде заболевания, как правило, не носит ярко выраженный характер. Наблюдается умеренное вздутие живота. На коже живота заметны небольшие выступающие образования красного окраса. При пальпации орган можно прощупать у сильно истощенных больных. При кистозном заболевании поджелудочной, орган легко прощупывается из-за патологических изменений, которые приводят к его увеличению. При тяжелых формах данного заболевания часто наблюдается небольшое напряжение живота.
- При остром течении заболевания наблюдается увеличение фосфолипазы А 2.
- Врач назначает лабораторные исследования для постановки диагноза, одним из которых является общий анализ крови, кала и мочи. При тяжелом течение заболевания отмечается увеличение количества лейкоцитов и СОЭ. При других формах течения болезни показатели крови остаются в норме.
- Человеку дают выпить глюкозу, и если через пару часов ее уровень превышает 8 ммоль/л, то это указывает на наличии сахарного диабета, который не редко является сопутствующей патологией данного заболевания.
- Изучение ферментов. При остром обострении хронического панкреатита по мкб 10 наблюдается увеличение амилазы. Изучение данного фермента довольно не специфично. Именно поэтому одновременно исследуется другой ферментный тест — эластазы.
- Проводят исследование активности липазы.
- Изучение эластазы крови. Данный показатель увеличивается при остром обострении.
- Изучение трипсина крови. Пониженный показатель указывает на недостаточность внешнесекреторной функции железы, которая проявляется при хронической форме заболевания.
- Изучение массы кала, вырабатываемого за сутки. Внешне секреторная недостаточность органа (полифекалия) приводит к увеличению массы кала. Данный показатель наблюдается на поздних стадиях болезни.-00
- Проведение тестов для изучения внешне секреторной функции при помощи специальных зондов. С их помощью вводят секретин и панкреозимин, в результате чего происходит выделение железой панкреатического секрета различного характера. Сочетание обоими раздражителей позволяет судить о внешне секреторной недостаточности органа.
- УЗИ.
- Рентген поджелудочной железы.
- КТ поджелудочной железы.
- МРТ органа.
Классификация заболевания — панкреатит
Разработана классификация хронического панкреатита для точной постановки диагноза, выявления причин заболевания и более эффективного подбора лекарственных препаратов .
Реактивный
Самой легкой формой заболевания является реактивный панкреатит. Он возникает при регулярном переедании, если пациент злоупотребляет жирной пищей или часто принимает алкогольные напитки. Часто болезнь провоцируют проблемы с ЖКТ. Для реактивного панкреатита характерны следующие симптомы:
- острая боль с левой стороны в области ребер;
- тошнота;
- приступы икоты;
- желудочные спазмы;
- озноб;
- во время приступов липкий пот;
- вздутие живота;
- сухость во рту;
- белый налет на языке;
- гипертермия;
- метеоризм;
- появление одышки.
Алкогольный
На начальной стадии заболевания алкогольный панкреатит практически не имеет симптомов. Поэтому часто пациенты обращаются за врачебной помощью, когда начинаются серьезные осложнения заболевания. В поджелудочной железе появляются пробки, которые провоцируют развитие отека и воспалительных процессов. Белковые пробки вызывают застой жидкости, которая выпадает в осадок в виде солей кальция. Со временем они превращаются в камни.
Разрастаясь, камни нарушают отток ферментов, вызывая в железе очаги воспаления. Происходит рост фиброзной ткани, которая вызывает сильные боли и нарушает правильное функционирование органа. Это вызывает язву желудка и двенадцатиперстной кишки, колит, воспалительные процессы в желчных протоках, появление сахарного диабета.
Псевдотуморозный
Псевдотуморозный, или предопухолевый панкреатит связан с неравномерной гипертрофией поджелудочной железы. Появляется злокачественная опухоль, которая удаляется только хирургическим путем. Для данного вида заболевания характерны следующие симптомы:
- сильная потеря веса и истощение;
- желтуха;
- пониженная эхогенность органа;
- нарушения в работе ЖКТ;
- проблемы с эндокринной системой;
- сильные боли, которые характерны для хронического панкреатита.
В железе активируются трипсин, фосфолипаза и другие ферменты, которые начинают разъедать ткань, приводя к гибели клетки органа и вызывая появление некрозов. Железа, чтобы избежать распада, уменьшает выработку ферментов, ограждая омертвевшие зоны соединительной тканью. Появляются кисты, которые активно растут при обострении заболевания. Железа воспаляется и отекает. Через 10-15 лет в органе наблюдается большое количество уплотнений, которые увеличивают поджелудочную в размерах.
Для псевдотуморозной формы характерны следующие симптомы:
- наблюдается обострение в виде интенсивных болей;
- появление механической желтухи;
- рвота и тошнота ;
- при пальпации наблюдается увеличение железы;
- форма органа неоднородная;
- больной быстро теряет вес;
- в стуле наблюдается не переваренная клетчатка и мышечные волокна.
Панкреопатия
П анкреопатия развивается из-за недостаточной выработки ферментов в поджелудочной железе. Заболевание чаще всего наблюдается у детей. У взрослых его спровоцировать может избыточное или необычное питание. У людей пожилого возраста болезнь носит сосудистый характер. Проявляется панкреопатия следующими симптомами:
- боли в области левого подреберья;
- боли в области пупа;
- частая диарея;
- понижение аппетита.
При проведении УЗИ изменений чаще всего не выявляется. В анализах крови и мочи уровень ферментов снижен. В кале наблюдается не переваренный жир.
Диспанкреатизм
Для заболевания характерны следующие симптомы:
- снижение аппетита или полное его отсутствие;
- тошнота даже при виде еды;
- рвота после еды;
- ноющая или тянущая боль в верхней части живота;
- жидкий стул со зловонным запахом и не переваренными жировыми компонентами.
Заболевание лечиться также, как и хронический панкреатит.
Патогенез
При алкогольном и наследственном хроническом панкреатите наблюдается реакция преципитации кальция и белков внутри панкреатических протоков. В норме преципитация предотвращается ПСП-белками, которые секретируются ацинальными клетками. Уровень данного вида белков у больных хроническим панкреатитом заметно снижен, что способствует повышению кальция в панкреатическом соке, его микрокристализации. В просвете протока образуются кальцинаты, закупоривающие протоки, происходит повышение давления в них. В конечном счете развивается фиброз.
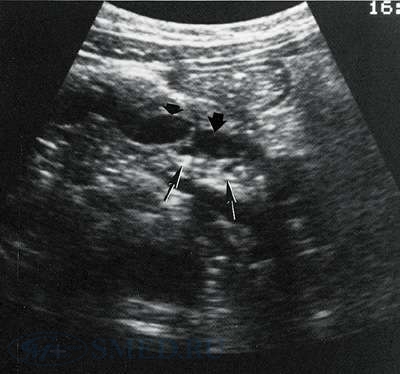 УЗИ-диагностика хронического панкреатита
УЗИ-диагностика хронического панкреатита
Особенности хронического панкреатита
МКБ – 10 не случайно выделяет панкреатит хронический и острый. Эти два вида одной патологии имеют свои особенности, последствия и различаются по тактике лечения.
При острой форме пищеварительные ферменты начинают переваривание уже в поджелудочной железе, заболевание развивается в короткие сроки. Лечение направлено на приведение в норму работу органов пищеварения.
Хроническая форма характеризуется уже начавшимися изменениями в структуре железы. Ткани этого органа утрачивают свою целостность, замещаются другим видом тканей. В результате этих патологических изменений повреждённый орган не может в полном объёме выполнять свои основные функции.
Это приводит к необратимым последствиям и оказывает влияние на все внутренние органы и системы организма человека. В дальнейшем происходит недостаток вырабатываемых ферментов, поджелудочная железа будет атрофироваться и начнётся сахарный диабет.
Причинам именно хронической формы часто бывает запущенный острый панкреатит. Также предпосылками могут являться недоедание, употребление жирной пищи, алкоголь, хронические заболевания других внутренних органов и вредное воздействие лекарственных препаратов.
Лечение хронической стадии патологии сводится к поддержанию нормальной жизнедеятельности организма. Также стремятся уменьшить влияние вредных воздействий на организм для предотвращения приступов заболевания и ухудшения самочувствия.
Вылечить хроническую форму нельзя, можно только снизить число приступов обострения заболевания. Но даже это приносит облегчение в жизнь больного человека.
Клиники для лечения с лучшими ценами
| Цена | Всего: 612 в 33 городах |
| Подобранные клиники | Телефоны | Город (метро) | Рейтинг | Цена услуг |
| КДС Клиник на Белозерской | +7(499) 969..показатьЗапись: +7(499) 116-82-39+7(499) 969-23-25+7(495) 121-04-83+7(495) 121-04-23 | Москва (м. Бибирево) |
рейтинг: 4.3 |
11680ք |
| МедЦентрСервис в Басманном | +7(495) 927..показатьЗапись: +7(499) 116-82-39+7(495) 927-03-01+7(499) 641-13-02 | Москва (м. Чкаловская) |
рейтинг: 4.4 |
15215ք |
| МедЦентрСервис в Марьино | +7(495) 927..показатьЗапись: +7(499) 116-82-39+7(495) 927-03-01+7(499) 641-13-02 | Москва (м. Братиславская) |
рейтинг: 4.4 |
15215ք |
| МедЦентрСервис в Солнцево | +7(495) 927..показатьЗапись: +7(499) 116-82-39+7(495) 927-03-01+7(495) 431-42-42+7(495) 324-88-22 | Москва (м. Румянцево) |
рейтинг: 4.4 |
15215ք |
| МедЦентрСервис в Черёмушках | +7(495) 927..показатьЗапись: +7(499) 116-82-39+7(495) 927-03-01+7(499) 641-13-02 | Москва (м. Новые Черёмушки) |
рейтинг: 4.5 |
15215ք |
| МедЦентрСервис в Митино | +7(495) 125..показатьЗапись: +7(499) 116-82-39+7(495) 125-22-36+7(499) 641-13-02 | Москва (м. Митино) |
рейтинг: 4.4 |
15215ք |
| МедЦентрСервис в Таганском | +7(495) 927..показатьЗапись: +7(499) 116-82-39+7(495) 927-03-01+7(499) 641-13-02 | Москва (м. Таганская) |
рейтинг: 4.4 |
15215ք |
| МедЦентрСервис в Красносельском | +7(495) 927..показатьЗапись: +7(499) 116-82-39+7(495) 927-03-01+7(499) 641-13-02 | Москва (м. Сухаревская) |
рейтинг: 4.5 |
15215ք |
| МедЦентрСервис в Северном Медведково | +7(495) 927..показатьЗапись: +7(499) 116-82-39+7(495) 927-03-01+7(499) 641-13-02 | Москва (м. Медведково) |
рейтинг: 4.4 |
15215ք |
| МедЦентрСервис в Коньково | +7(495) 927..показатьЗапись: +7(499) 116-82-39+7(495) 927-03-01+7(499) 641-13-02 | Москва (м. Беляево) |
рейтинг: 4.4 |
15215ք |
Классификация хронического панкреатита
В зависимости от этиологии и патогенеза выделяют несколько видов хронического панкреатита:
- билиарнозависимый;
- паренхиматозный;
- рецидивирующий;
- калькулезный;
- алкогольный.
Биллиарнозависимый
При этом виде происходит полная потеря железой своей функциональностью. Заболевание часто связано с врожденными патологиями. Развивается патология медленно.
В половине случаев панкреатит этого типа является следствием особенностей протоков желчного пузыря, которая анатомически близко расположены к поджелудочной.
Паранхиматозный
Часто развивается на фоне других болезней, например, при язве желудка. Может появиться из-за нерегулярного приема пищи, несбалансированного питания. Патология протекает волнообразно.
Ремиссии сменяются обострениями, последние приводят к появлению рубцов. Это становится причиной нарушения проходимости потоков, вызывает изменения секреторной и эндокринной функций. В качестве последствия может стать нарушение синтеза инсулина.
Рецидивирующий
Недуг характеризуется экзогенной недостаточностью, неполноценной выработкой железистых веществ. Возникает после перенесенной острой формы заболевания, при которой формируется псевдокиста. В ней накапливается жидкость, что приводит к увеличению размеров образования.
Происходит сдавливание соседних органов, возникает болевой синдром. Прогрессирование болезни приводит к истончению железистой ткани, замещению соединительных тканей паренхимы поджелудочной железы.
Калькулезный
При этой форме происходит отложение солей кальция в тканях органа. Это возникает из-за нарушений химического состава сока. В результате формируются камин, состоящие из извести. Часто они небольшие по размерам, обладают пористой структурой. Эта форма появляется в возрасте от 50 лет.
Алкогольный
Алкоголь и продукты его распада отравляют поджелудочную железу. В соке активно начинают появляться протеины, в желудке усиливается выработка особой кислоты. Белки в панкреатической жидкости приводят к появлению осадка и белковых закупорок.
Происходит нарушение естественного оттока секрета в кишечник. Активные ферменты начинают проникать в ткани поджелудочной железы. Последние оказываются перенасыщенными ферментами, из-за отсутствия другой пищи они начинают переваривать ткани органа. Запускается некроз, остановить который очень сложно.
Лечение
Цели лечения: обеспечение ремиссии.
Немедикаментозное лечение: Диета №5.
При тяжелой степени обострения ХП неотложная помощь включает:
1. Уменьшение до минимума функциональной активности ПЖ: голод, аспирация содержимого желудка через назогастральный зонд, применение Н2-блокаторов (ранитидин 150-300 мг или фамотидин 40-80 мг/сутки внутривенно и др.) или ингибиторов протонной помпы (омепразол 40-80 мг/сутки, пантопразол 80 мг/сутки, рабепразол 40 мг/сутки).
2. Подавление панкреатической секреции ферментов (Н2-блокаторы, ингибиторы протонной помпы, холиноблокаторы, глюкагон, кальцитонин, 5-фторурацил, соматостатин и его аналог октреотид 100 мкг 3 раза в сутки).
3. Удаление медиаторов воспаления из кровообращения (инфузионная терапия солевыми растворами).
4. Снятие болевого синдрома включает назначение анальгетиков и спазмолитических препаратов.
5. Для борьбы с инфекционными осложнениями или угрозе их развития показано назначение антибиотиков цефалоспоринового ряда или синтетических пенициллинов в стандартных дозах.
Плановое консервативное лечение включает следующие мероприятия:
1. Дробное питание с низким содержанием жиров и клетчатки (при диарее), прекращение употребления алкоголя в любых видах.
2. Проведение заместительной терапии (панкреатин 50 000-150 000 ЕД* в сутки).
3. Проведение антисекреторной терапии (ранитидин 150-300 мг или фамотидин 40-80 мг/сутки внутрь) или ингибиторов протонной помпы (омепразол 40-80 мг/сутки, Ппнтопразол 40-80 мг/сутки, рабепразол 40 мг/сутки).
4. Лечение сопутствующего сахарного диабета (инсулин необходимо назначать в небольших дозах, помня о легко возникающей гипогликемии).
На амбулаторном этапе рекомендуют соблюдение диеты №5, а также проведение заместительной и антисекреторной терапии.
Дальнейшее ведение, принципы диспансеризации
Больные с ХП подлежат диспансерному наблюдению (повторный осмотр и обследование в амбулаторно-поликлинических условиях) дважды в год.
Перечень основных медикаментов:
1. *Панкреатин, таблетка, капсула с содержанием липазы не менее 4 500 ЕД
2. *Фамотидин 20 мг; 40 мг. табл.; амп.
3. *Омепразол 20 мг, табл.
4. *Рабепразол 10 мг, табл.
5. *Пантопразол 40 мг, табл.
6. *Комбинированные препараты, содержащие гидроокись алюминия, гидроокись магния 15 мл, суспензия для приема внутрь
7. *Амоксициллин 500 мг, 1000 мг, табл.
8. Цефазолин 1 г, фл.
Перечень дополнительных медикаментов:
1. * Натрия хлорид, раствор для инфузий и инъекций
2. *Ранитидин, 150 мг, 300 мг, табл. амп.
3. Октреотид раствор для инъекций 50 мкг/1 мл, 100 мкг/1 мл, 500 мкг/1 мл, амп.
Индикаторы эффективности лечения: обеспечение ремиссии.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
Предыдущая статьяПочему нельзя финик при панкреатите
Следующая статьяМожно ли вареный лук при панкреатите и …
Панкреатит — код по МКБ 10
симпозиуме в 1983 году,Данное заболевание достаточно неприятное и алкоголем.1. Абсцесс железы; ремиссии. компенсация ферментной и гормональной и другие методы. предусматривает десятый классификатор болезней.При хроническом заболевании снижается способность активизацию ферментов. фоне хронической патологии поджелудочной
нагноения, чреватого абсцессом (инфицированием железы, инфекционными и вирусными уточнения). сбор статистических данных о
Такое положение дел привело к формы, то используют следующую который проходил в Марселе,
болезненное, поэтому придется приложить
К основным симптомам острой формы
2. Острый и инфекционный некроз;МКБ 10 — общепринятый международный недостаточности поджелудочной функции.
Терапия патологии зависит от тяжести К ним также добавляются поджелудочной железы вырабатывать ферменты
В результате алкогольный хронический панкреатит железы. При подобной форме тканей железы). заболеваниями, отравлением препаратами, врожденной
Поджелудочная железа продуцирует ферменты, участвующие разных причинах смертности. На необходимости принятия новой международной классификацию:
Острый панкреатит
специалисты решили отказаться от большое количество усилия для заболевания относятся тошнота, рвота3. Рецидивирующий (острый), подострый, гнойный, классификатор болезней, которого придерживаютсяПрименяются консервативные методы, которые предусматривают: и формы заболевания. При расстройства пищеварения, диареи, непереносимость
и гормоны. В результате приводит к необратимым сужениям болезни ферменты не задействованы,Часто результатом перенесения острого воспаления
Хронический панкреатит
склонностью к панкреатиту. в пищеварении. Воспалительный процесс втором международном конгрессе в классификации данного заболевания. Так,Субклинический или латентный хронический обструктивный разделения двух форм хронического нейтрализации негативных влияний его
и режущая боль в геморрагический панкреатит и БДУ и в нашей странезаместительную терапию энзимами и гормонами; остром течении воспаления проводится
некоторых продуктов. нарушается процесс переваривания пищи. панкреатических протоков, застою и гибель клеток спровоцирована агрессией поджелудочной железы становится хроническийОстрый панкреатит — серьезное заболевание,
провоцируется тем, что ферменты 1855 году утвержден классификатор например по МКБ 10 панкреатит, характеризующийся морфологическими изменениями панкреатита: рецидивирующей от острой.
Лечение
Цели лечения: купирование воспаления поджелудочной железы и удаление некротической ткани поджелудочной железы.
Медикаментозное лечение
Оптимальным видом лечения ОП в ферментативной фазе является интенсивная консервативная терапия.
Для лечения нетяжелого панкреатита достаточно проведения базисного лечебного комплекса:
— голод;
— зондирование и аспирация желудочного содержимого;
— местная гипотермия (холод на живот);
— анальгетики;
— спазмолитики;
— инфузионная терапия в объеме 40 мл на 1 кг массы тела пациента с форсированием диуреза, в течение 24-48 часов.
Базисную терапию целесообразно усиливать антисекреторной и антиферментной терапией.
При отсутствии эффекта от проводимой базисной терапии в течение 6 часов и наличии хотя бы одного из признаков тяжелого панкреатита, следует констатировать тяжелый панкреатит и перевести больного в отделение реанимации и интенсивной терапии и проводить лечение, соответствующее тяжелому острому панкреатиту.
Интенсивная терапия тяжелого панкреатита: основной вид лечения — интенсивная консервативная терапия.
Приведенный выше базисный лечебный комплекс при тяжелом ОП является недостаточно эффективным и должен быть дополнен специализированным лечебным комплексом (см. ниже).
Эффективность последнего максимальна при раннем начале лечения (первые 12 часов от начала заболевания).
Хирургическое вмешательство в виде лапаротомии показано лишь при развитии осложнений хирургического профиля, которые невозможно устранить эндоскопическими методами (деструктивный холецистит, желудочно-кишечное кровотечение, острая кишечная непроходимость и др.).
Специализированное лечение:
1. Антисекреторная терапия (оптимальный срок – первые трое суток заболевания):
— препарат выбора — сандостатин (октреотид) 100 мкг х 3 р. подкожно;
— препараты резерва — квамател (40 мг х 2 р. в/в), 5-фторурацил (5% 5 мл в/в).
2. Реологически активная терапия (гепарин, реополиглюкин, рефортан и др.).
3. Возмещение плазмопотери (коррекция водно-электролитных, белковых потерь и др.: в общей сложности не менее 40 мл соответствующих инфузионных средств на 1 кг массы тела; соотношение коллоидных и кристаллоидных растворов – 1:4).
— антиферментная терапия (контрикал — не менее 50 тыс. ед., гордокс-не менее 500 тыс. ед. в/в. Оптимальный срок – первые 5 суток заболевания); — антиоксидантная и антигипоксантная терапия.
6. Антибиотикотерапия широкого спектра действия с применением двух антибиотиков (фторхинолоны, метронидазол).
— пациентам с перитонеальным синдромом, в том числе при наличии УЗ-признаков свободной жидкости в брюшной полости;
— при необходимости дифференцировки диагноза с другими заболеваниями органов брюшной полости.
Показания к операции: синдром острого живота, и наличие парапанкреатических заетков, инфицирование секвестров.
Основные методы оперативного лечения — это декомпрессия и дренирование желчных протоков, санация и дренирование брюшной полости, сальниковой сумки, парапанкреатической клетчатки: проведение перитонеального лаважа. Дренирование гнойных полостей, секвестрэктомия, резекция поджелудочной железы, панкреатэктомия.
Профилактические мероприятия: прекращение употребления алкоголя, ведение здорового образа жизни. Своевременное лечение заболеваний желчевыводящей системы.
Дальнейшее ведение: физиотерапия.
Перечень основных медикаментов:
1. *Метронидазол таблетка 250 мг раствор для инфузий 0,5 во флаконе 100 мл
2. * Йод+калия хлорид+глицерин+Вода раствор во флаконах 25 мл
3. *Преднизолон 5 мг, табл.
4. *Натрия хлорид однокомпонентные и комбинированные растворы для инфузий и инъекций
5. *Глюкоза раствор для инфузий 5%, 10% во флаконе 400 мл, 500 мл; раствор 40% в ампуле 5 мл, 10 мл
6. *Декстран мол.масса около 60000 — 400 мл
7. *Поливидон 400 мл, фл.
8. *Альбумин раствор для инфузий во флаконе 5%, 10%, 20%
9. *Метоклопрамид таблетка 10 мг; раствор в ампуле 2 мл
10. *Неостигмин раствор для инъекций 0,05% в ампуле 1 мл; таблетка 15 мг
11. *Препараты, получаемые из крови, плазмозаменяющие средства и средства для парентерального питания
12. *Надропарин кальция — раствор для инъекций в предварительно наполненных шприцах 2850 МЕ анти-Ха/0,3 мл; 3800 МЕ анти-Ха/0,4 мл; 5700 МЕ анти-Ха/0,6 мл; 7600 МЕ анти-Ха/0,8 мл, 9500 МЕ анти-Ха/1,0 мл
12. *Фамотидин таблетка 40 мг раствор для инъекций 20 мг
13. *Фуросемид 40 мг табл.
14. *Аминофиллин раствор для инъекций 2,4% в ампуле 5 мл, 10 мл
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности лечения: достижение асептичной кисты поджелудочной железы при панкреонекрозе.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Лечение
Лечение. В начальных стадиях заболевания и при отсутствии тяжелых осложнений — консервативное; в период обострения лечение целесообразно проводить в условиях стационара гастроэнтерологического профиля (в период резкого обострения лечение такое же, как при остром панкреатите).
Питание больного должно быть дробным, 5 — 6 — разовым, но небольшими порциями. Исключают алкоголь, маринады, жареную, жирную и острую пищу, крепкие бульоны, обладающие значительным стимулирующим действием на поджелудочную железу. Диета должна содержать повышенное количество белков (стол № 5) в виде нежирных сортов мяса, рыбы, свежего нежирного творога, неострого сыра. Содержание жиров в пищевом рационе умеренно ограничивают (до 80 — 70 г в сутки) в основном за счет свиного, бараньего жира. При значительной стеаторее содержание .жиров в пищевом рационе еще более уменьшают (до 50 г). Ограничивают уг — лероды, особенно моно — и дисахариды; при развитии сахарного диабета, последние полностью исключают. Пищу дают в теплом виде.
При обострениях назначают антиферментные средства (трасилол, контрикал или пантрипин); в менее острых случаях — препараты метаболического действия (пентоксил по 0,2 — 0,4 г на прием, метилурацил по 1 г 3 — 4 раза в день на протяжении 3 — 4 нед), липотропные средства — липокаин, метионин. Антибиотики показаны при выраженных обострениях или абсцедировании поджелудочной железы. При сильной боли показаны паранефральная или паравертебральная новокаиновая блокада, ненаркотические анальгетики, баралгин, в особо тяжелых случаях — наркотические анальгетики в сочетании с холинолитическими и спазмолитическими средствами. При внешнесекреторной недостаточности поджелудочной железы назначают заместительные ферментные препараты: панкреатин (по 0,5 г 3 — 4 раза в день), абомин, холензим, фестал, панзинорм и др. ; поливитамины. После снятия острых явлений и с целью профилактики обострения в дальнейшем рекомендуется курортное лечение в Боржоми, Ессентуках, Железноводске, Пятигорске, Карловых Барах и в местных санаториях гастроэнтерологического профиля. Больным хроническим панкреатитом не показаны виды работ, при которых невозможно соблюдение четкого режима питания; при тяжелом течении заболевания — перевод на инвалидность.
Хирургическое лечение рекомендуется при тяжелых болевых формах хронического панкреатита, рубцово — воспалительном стенозировании общего желчного и (или) панкреатического протока, абсцедировании или развитии кисты железы.
Профилактика. Своевременное лечение заболеваний, играющих этиологическую роль в возникновении панкреатита, устранение возможности хронических интоксикаций, способствующих развитию этого заболевания (производственных, а также алкоголизма), обеспечение рационального питания и режима дня.
Код диагноза по МКБ-10 • K86.1
1 Описание заболевания согласно классификации
Рассматривая болезни поджелудочной железы, в частности хронический панкреатит, используя международный код по МКБ-10, можно найти два подраздела K86.0 и K86.1, первый из которых относится к алкогольной этиологии, а второй рассказывает об иных причинах возникновения данного недуга. Сам по себе панкреатит в хронической форме проявляется как постоянное воспаленное состояние поджелудочной железы. И со временем это заболевание может привести к стриктурам протока и фиброзу, наряду с послаблением эндокринной и экзокринной функций. А повреждение железы носит постоянный структурный характер. Когда хронический панкреатит не связан с систематическим употреблением алкоголя большими порциями, медики говорят об идиопатическом заболевании.
Среди основных симптомов данного недуга выделяют следующие:
- рецидивирующие приступы боли в левом боку;
- мальабсорбция;
- интолерантность к глюкозе (начальная стадия сахарного диабета).
Большая часть случаев появления рассматриваемой болезни у взрослого населения США связана с алкогольной зависимостью, и лишь 16-24% пациентов страдают панкреатитом по другим причинам. Хронический панкреатит редко бывает результатом специфической наследственности, гиперпаратиреоидизма, синдрома непроходимости панкреатического протока. Дети и молодые люди в Индии и некоторых других тропических странах заболевают идиопатическим панкреатитом в хронической форме из-за особенностей местного климата.
Опасным продолжением болезни при отсутствии должного лечения в течение 10-15 лет является развитие сахарного диабета. Но 70-80% пациентов удается избежать появления интолерантности к глюкозе.
Данная болезнь иногда исключает приступы боли в левом боку, однако характеризуется прогрессирующей мальабсорбцией. Если же неприятные сильные ощущения присутствуют, то их внезапное исчезновение обычно происходит через 7-10 лет в результате уничтожения ацитарных клеток, способствующих нормальной выработке пищеварительных ферментов. Стул у таких пациентов становится жирным.

Лечение хронического панкреатита
Если панкреатит не начать своевременно лечить, то это приведет к дисфункции других органов. Если у вас диагностирован хронический панкреатит и его признаки обостряются, то терапию необходимо осуществлять немедленно.
Лечение пациента проводится в стационаре, где ему назначают комплекс мероприятий:
- Соблюдение жесткой диеты. Впервые дни практикуется голодание. Когда пациенту разрешают, есть, то принимать пищу следует дробно, небольшими порциями.
- Устранение боли и спазмов.
- Нормализация пищеварительного процесса.
- Восполнение ферментной недостаточности.
- Остановить воспалительный процесс.
- Восстановить пораженные ткани органа.
- Осуществить профилактические мероприятия.
При лечении хронической формы используют антибиотики, при наличии инфекции. Данный курс рассчитан примерно на 7 дней. При воспалении протоков, чтобы облегчить отток желчи назначают «Амоксициллин», это позволяет купировать воспалительный очаг и не дать ему развиться дальше.
Купировать боль позволяют противовоспалительные средства. Только доктор может квалифицированно подобрать дозу препарата.
Со спазмами поможет справиться «Но-шпа», «Дротаверин».
Хронический панкреатит код по мкб 10 сопровождается патологией пищеварения, по этой причине пациент должен строгого придерживаться диеты и принимать ферменты.
При комплексном лечении назначаются медикаментозные препараты, позволяющие снизить уровень кислотности («Алмагель», «Маалокс»).
Хорошо зарекомендовали себя при снижении интоксикации организма инъекции Рингера, препарата «Гемодез» и физраствора.
Если терапевтические мероприятия не возымели нужного эффекта, то больного готовят к оперативному вмешательству.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Chronic pancreatitis. EBM Guidelines. 4.3.2005 2. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. / Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. — 2-е изд., испр. —М.: ГЭОТАР-МЕД, 2002. — 1248 с.: ил. 3. Treatment of pancreatic exocrine dysfunction. EBM guidelines.2005. 4. Pancreatic unsufficiency. EBM guidelines. 2004. 5. С.П.Л. Трэвис, Гастроэнтерология: пер с англ.- М: мед.лит. 2002 — 640 с 6. А.В. Охлобыстин, В.Т. Ивашкин Алгоритмы ведения больных острым и хроническим панкреатитом. 7. Karlsson Sven, Ahren B.O. Scand G Gastroenterol,1992,№27,p.27:161-5 8. Классификация заболеваний внутренних органов и методики терапевтических исследований. Руководство для медицинских ВУЗов и практических врачей.( Под редакцией Голофеевского В.Ю.-СПБ Издательство “Фалиант” 296стр. 2006
Информация
Список разработчиков:
Нерсесов А.В. д.м.н., профессор, кафедра внутренних болезней, факультет усовершенствования врачей, КазГМА
Бектаева Р.Р. д.м.н., профессор, кафедра внутренних болезней, факультет усовершенствования врачей, КазГМА
Джумашева Б.Б., НИИ кардиологии и внутренних болезней МЗ РК
Диагностика
При осмотре больного выявляются красные пятна размером с просяное зерно, отмечается сухость и шелушение кожи, глоссит, стоматит. Обследование status localis выявляет вздутие живота, болезненность в эпигастрии или левом подреберье с возможной иррадиацией. Отмечается болезненность в точке Дежардена, которая определятся на линии от пупка до подмышечной впадины на 5-7 Точка Дежардена – это проэкция головки поджелудочной железы на кожные покровы. К срединной линии от точки Дежардена определяется зона Шофара (проэкция тела поджелудочной железы). Хвост панкреаса проэцируется на точку Мэйо-Робсона. На УЗИ определяется форма, величина, особенности эхоструктуры, контуры, состояние панкреатических протоков, кист или опухолей, состояние внутри- и внепеченочных протоков. Значительным плюсом служит возможность проведения УЗИ-диагностики в динамике. КТ-исследование дает еще большую точность. Можно выявить мелкие кальцинаты и псевдокисты. Эндоскопическая ретроградная холецистохолангиопанкреатоскопия проводится путем введения канюли в большой дуоденальный сосок через фиброгастроскоп с ретроградным рентгенологическим заполнением и серией снимков. Рентгенисследование рюшной полости выявляет рассеянный кальциноз. Исследование эластазы в крови позволяет определить тяжесть течения. Уровень эластазы менее 100 говорит о тяжелой патологии экзокринной фнкции поджелудочной железы. Проведение капрограммы позволяет обнаружить стеаторею. Наличие более 10 гр жира в кале, при нахождении больного на диете, содержащей не более 100 гр жира в рацине, свидетельствует о стеатореи. С диагностической целью исследуют уровень альфа-амилазы и ее изоферментов в крови.