Панкреатит. причины, симптомы, современная диагностика, лечение и диета
Содержание:
Как помочь себе при приступе панкреатита?
Шаги
Что делать?
В чем смысл?
1. Снизить боль Принять обезболивающее средство. Таблетка 500 мг Парацетамол
1-2 таблетки, до 3 раз в день
Важно! Осторожно принимать лицам пожилым, людям с нарушениями функции печени и почек. Не принимать больше, чем написано в инструкции
Наиболее безопасное обезболивающее средство при панкреатите рекомендованное ВОЗ является парацетамол
Парацетамол обезболивает, уменьшает воспаление, снижает температуру. 2. Устранить спазм Принять спазмолитик Варианты:Таблетка 40-80 мг Дротаверин (Но-Шпа, Беспа, Биопша, Дроверин и др.), или спазмолитик из другой группы: Мебеверин (Дюспаталин, Ниаспам), Метеоспазмил ( 2 в 1 спазмолитик и пеногаситель) и др. Если есть возможность сделать внутримышечную инъекцию эффект наступить быстрее (Дротаверина, Папаверина). Основной симптом обострения панкреатита это боль. Боль вызвана в основном спазмом гладкой мускулатуры кишечника и сфинктеров. Поэтому назначение спазмолитиков является наиболее эффективным и в то же время безопасным способом устранения боли. Однако не стоит забывать, что такие препараты снижают давление и людям с низким артериальным давлением следует быть осторожными в приеме. 3. Снизить кислотность желудка Принять гастропротектор, препарат снижающий секрецию соляной кислоты в желудке Вариант: Ингибиотры протонной помпы: Омепразол, Лансопразол, Пантопразол и др. Достаточно 1 таблетки. Можно добавить обвалакивающие средства Маалокс, Фосфалюгель и др. При снижении кислотности в желудке, меньше раздражается кишечник и поджелудочная железа, что уменьшает спазмы, вздутия и тем самым болевые ощущения. 4. Снизить секрецию поджелудочной железы Принять ферментные препараты такие как: Мезим 20000, Пангрол, Креон 40000. 2-4 таблетки. Важно, чтоб ферментный препарат имел в своем составе большое количество протеаз. (>25 000 Ед). Принятие большого количества пищеварительных ферментов из вне, тормозит продукцию и выделение таких же ферментов из собственной поджелудочной железы. Поджелудочная железа выделяет мощные пищеварительные ферменты, которые могут перерабатывать продукты питания, но и способны повредить себя саму. При панкреатите происходит их неконтролируемый выброс, что вызывает повреждение тканей железы, усугубляя воспаление. 5. Снять вздутие Принять ветрогонные или пеногасители. Вариант: Симетикон 2-4 капсулы (Эспумизан, Симетикон и др.) Вздутие часто усиливает болевые ощущения при панкреатите. Вздутие вызывает растяжение гладкой мускулатуры кишечника, на что реагируют болевые рецепторы. Так же чрезмерное вздутие нарушает транзит по кишечнику, что еще больше усугубляет застой и газообразование, а с ним и симптомы заболевания. 6. Голод, холод и покой Ни есть ничего во время обострения. Соблюдать постельный режим. Основные принципы лечения, помогающие «остыть» воспаленной поджелудочной железе. Однако слишком долгое голодания, как показывают последние исследования, могут приводить к нарушению защитных механизмов слизистой пищеварительного тракта и развитию патогенной флоры, что может вызвать инфекционные осложнения со стороны поджелудочной железы. Поэтому возвращаться к питанию следует после стихания симптомов, но при этом должна соблюдаться строгая диета.
Хронический панкреатит лечение
Для лечения применяют комплексный метод лечения, его основная цель заключается в восстановлении рабочих функций поджелудочной железы.
При возникновении приступа панкреатита, больного желательно доставить на стационар, где ему проведут комплексное обследование.
Пациенту обязательно назначают строгую диету, исключая из рациона все вредные продукты (жирные, острые, кислые, жаренные), питание должно быть дробным, маленькими порциями шесть раз в день.
При лечении медпрепаратами, специалисты уделяют внимание таким факторам:
- для купирования сильных болей, пациенту назначают определенные препараты, например, Но-шпу, Новокаин, Папаверин, Платифиллин, Атропин;
- чтобы подавить секрецию железы, зачастую применяют Омепразол, и лекарства типа контрикала;
- чтобы облегчить работу поджелудочной железы и помочь нормальному перевариванию пищи, пациенту назначают препараты на основе ферментов, например, Панкреатин, Мезим, Фестал.
Хирургический метод применяют в тех случаях, когда консервативное лечение при сильных болях не дает положительного эффекта, при наличии кисты, при тяжелых осложнениях, которые сопровождаются обтурационной желтухой.
Профилактика состоит из отказа от употребления спиртных напитков и соблюдения диеты. Внимательно следите за своим здоровьем!
Симптомы панкреатита
Как проявляется панкреатит? Основными симптомами панкреатита являются – сильные боли и признаки интоксикации организма. Однако, следует различать симптомы острого панкреатита и хронической формы данного заболевания, основное отличие которых заключается в болях и течении.
Симптомы острого и хронического панкреатита
Боль при остром панкреатите. Тупая или режущая, интенсивная, на постоянной основе, боль. Локализация болевых ощущений – в левом или правом подреберье (в зависимости от участка воспаления органа), под ложечкой, или же опоясывающего характера (при полном воспалении железы). Боль также может отдавать в лопатку, грудь, спину. Обострение боли при панкреатите происходит при употреблении алкоголя, острой, жирной, жаренной и другой пищи, увеличивающей секрецию сока поджелудочной железы. При неоказании первой медицинской помощи, у больного может произойти развитие болевого шока, он может потерять сознание. При болевом шоке возможна даже смерть пациента.
Боль при хроническом панкреатите. Приступообразная боль при хроническом панкреатите может сопровождать человека на протяжении нескольких лет, и даже десятилетий, особенно усиливаясь, минут через 15-20 после приема пищи – острого, жаренного, жирного, копчености, алкоголь, и даже кофе с шоколадом. При одновременном употреблении подобных блюд, боль неимоверно усиливается. Длительность боли может быть от 1 часа до нескольких суток. Локализация, как и при острой форме болезни. Интенсивность боли снижается при наклонах и приседаниях.
Изменение окраса кожного покрова и других частей тела. Кожа лица при панкреатите бледнеет, а со временем приобретает серо-землянистый оттенок. В области поясницы и пупка, кожа часто приобретает синюшный оттенок, как будто мраморный. В паховой области кожа окрашивается в сине-зеленый оттенок. Изменение оттенков кожи объясняется нарушениями в кровотоке при воспалении поджелудочной железы, при котором кровь способна проникнуть под кожу.
Пожелтение кожи и склер. Данные изменения могут свидетельствовать о наличии склерозирующей формы панкреатита, которая обычно развивается при сдавливании увеличенной железой части общего желчного протока. Иногда желтизна кожи, например при хронической форме болезни проходит, однако белки глаз остаются желтоватого оттенка.
Среди основных симптомов острого панкреатита также можно выделить:
Икота;
Тошнота, иногда с рвотой (рвота обычно начинается с частиц пищи, далее содержит желчь);
Вздутие живота (метеоризм), отрыжка;
Изжога;
Повышенная и высокая температура тела;
Повышенная потливость с липким потом;
Пониженное или повышенное артериальное давление;
Сухость в ротовой полости, а на языке появляется налет желтоватого оттенка;
Диарея или запор, часто с частицами не переваренной пищи;
Затвердение мышц живота;
Одышка;
Возможна стремительная потеря веса.
Важно! При вышеперечисленных симптомах срочно вызывайте «скорую помощь», т.к. каждая минута может усложнить состояние больного
Что еще происходит при хроническом панкреатите?
При хроническом панкреатите, в отличие от острой формы, начинают происходить деструктивные изменения в тканях поджелудочной железы. К сожалению, даже при купировании воспалительного процесса, данные изменения ПЖЖ требуют от пациента и далее соблюдать диету, а также различные профилактические меры, для недопущения возвращения острой фазы течения панкреатита.
Также, при структурных изменениях поджелудочной железы, нарушаются некоторые функции данного органа, например – нарушается выработка гормона инсулина, который отвечает за переработку углеводов. При его недостаточности, в крови повышается уровень глюкозы, что со временем может привести к развитию сахарного диабета.
Очень важно, чтобы больной, при острых приступах панкреатита, обратился к лечащему врачу, чтобы не допустить перехода острой формы данной болезни в хроническую. Важно! Часто, хронический панкреатит протекает бессимптомно, или с минимальными признаками
Важно! Часто, хронический панкреатит протекает бессимптомно, или с минимальными признаками. Абсцесс железы;
Панкреонекроз (омертвление тканей поджелудочной железы);
Образование ложной кисты;
Панкреатогенный асцит;
Легочные осложнения;
Сахарный диабет;
Летальных исход
Абсцесс железы;
Панкреонекроз (омертвление тканей поджелудочной железы);
Образование ложной кисты;
Панкреатогенный асцит;
Легочные осложнения;
Сахарный диабет;
Летальных исход.
Медикаментозное лечение
В фазе ремиссии
Больной должен соблюдать только основные принципы щадящей диеты. Медикаментозное лечение в эту фазу не назначается. Диета должна стать своеобразным образом жизни для пациента. Если пациент строго придерживался правил, то правильное питание может вывести заболевание в период стойкой ремиссии, либо «оттянуть» следующее обострение, тем самым остановив дальнейшее разрушение ткани железы.
У взрослых людей при хроническом панкреатите питание должно быть пятиразовым в одно и то же время. В рацион включается больше белковой пищи, жирные, жареные, острые блюда исключаются, так как они увеличивают нагрузку на поджелудочную железу. Также исключаются газированные и спиртные напитки, кофе, квас. Пациенту рекомендуют полностью отказаться от курения.
На завтрак употребляют основную часть углеводных продуктов. Это различные каши на молоке, картофельное пюре с отварным мясом.
Обед должен состоять из двух блюд: первое и второе. Первое блюдо – суп. Его готовят на нежирном мясном или овощном бульоне. На второе отваривают или готовят на пару нежирное мясо или рыбу. В качестве гарнира подойдут овощи, которые также отваривают или готовят на пару.
Ужин состоит из кисломолочных продуктов, творожных запеканок, нежирных сортов рыбы. Он должен быть очень лёгким и легко усваиваемым.
В качестве второго завтрака и полдника отлично подойдёт печёные груши и яблоки, пудинги, запеканки, овощи. Из напитков употребляют чаи, компоты, отвары трав, кисели. За день можно употребить кусочек подсушенного несвежего хлеба и десертную ложку сахара. В качестве подсластителя используют мед, но в небольшом количестве. От употребления свежего молока лучше отказаться, так как оно затруднительно для пищеварения.

В фазе обострения
В первые дни острой симптоматики показан полный голод, затем щадящая диета. Диету сочетают с медикаментозным лечением.
Для лечения боли больному назначаются анальгетики. Препараты первой линии – нестероидные противовоспалительные препараты. Они одномоментно снимают воспаление и боль, не вызывая при этом привыкания. В тяжёлых случаях в качестве альтернативы в лечении могут быть использованы наркотические анальгетики и блокада нервных стволов и сплетения. Если болевой симптом вызван закупоркой протока камнем, то назначаются спазмолитики (но-шпа, папаверин, платифиллин).
Кроме этого, в лечение добавляют глюкокортикостероиды и антигистаминные препараты. Они подавляют иммунный ответ организма, что в итоге приводит к снижению аутоагрессии против своих же клеток поджелудочной железы.
Для профилактики инфекционных осложнений при обострении активно применяются антибиотики широкого спектра действия (цефалоспорины III поколения). С целью восстановления объёма циркулирующей крови и выведения воспалительных токсинов, назначаются инфузионные вливания в больших объёмах. В тяжёлых случаях инфузионную терапию заменяет форсированный диурез.
В случае тяжёлого состояния пациента, он срочно госпитализируется в отделение интенсивной терапии, где проводят реанимационные мероприятия по лечению и восстановлению деятельности жизненно важных органов и систем организма. После стабилизации состояния пациента, решается вопрос об оперативном вмешательстве.

Основные причины панкреатита
На работу поджелудочной железы взрослого человека влияет множество факторов – рацион питания, наличие вредных привычек, общее состояние здоровья, образ жизни. Для того чтобы БЖУ, поступающие с пищей, могли полноценно усваиваться в пищеварительном тракте должны присутствовать и вырабатываться определенные ферменты – панкреатин, липаза, трипсин. Если по каким-либо причинам работа поджелудочной железы нарушается, она не может вырабатывать необходимые для пищеварения ферменты, пищеварительный процесс замедляется, в организме накапливается панкреатический сок, в результате чего возникает воспалительный процесс железы.
Обычно острое воспаление поджелудочной железы у взрослых вызвано:
- пищевым или алкогольным отравлением;
- перееданием;
- употреблением в пищу слишком жирных или очень острых блюд;
- травмами передней брюшной стенки и ушибом внутренних органов.
Как правило, панкреатит редко протекает, как самостоятельное заболевание, чаще всего в патологическом процессе участвуют и другие органы пищеварительного тракта – желудок, двенадцатиперстная кишка, желчный пузырь, тонкий кишечник. Постановка правильного диагноза затрудняется тем, что поджелудочная железа расположена в глубине брюшной полости, ее размеры небольшие и при воспалении органа возникают симптомы, напоминающие другие патологические процессы.
Выделяют ряд предрасполагающих факторов, которые могут приводить к развитию острого панкреатита:
- заболевания желчевыводящих путей и желчного пузыря – является одной из самых частых причин. При скоплении камней в железе, закупорки ими желчевыводящих протоков поджелудочная железа реагирует патологической химической реакцией. В ней накапливаются вещества, которые стимулируют действие вырабатываемых ферментов против собственных тканей. В результате этого ткани поджелудочной железы становятся отечными, происходит разрушение кровеносных сосудов, появляются кровоизлияния и развивается острый воспалительный процесс.
- Заболевания двенадцатиперстной кишки и желудка – при неполноценности сфинктера Одди содержимое кишечника может забрасываться в протоки поджелудочной железы, вызывая ее воспаление. Чаще всего это происходит на фоне таких заболеваний, как гастрит, язвенная болезнь желудка и двенадцатиперстной кишки.
- Интоксикации и отравления организма – панкреатит у взрослых развивается часто на фоне отравления алкоголем, недоброкачественной пищей, лекарственными препаратами, химическими веществами. Кроме этого способствовать сбоям в работе поджелудочной железы и ее воспалению могут несезонные овощи и фрукты, напичканные пестицидами и химическими добавками.
- Артериальная гипертензия, сахарный диабет, беременность – при любом нарушении кровообращения в брюшной полости и в организме в целом возрастает риск развития заболеваний поджелудочной железы, так как на фоне недостаточного кровоснабжения органа нарушается ее питание, развивается ишемия, сбивается процесс выработки ферментов и гормонов, что приводит к воспалительному процессу.
- Постоянное переедание – при избыточном поступлении пищи в организм нарушается жировой обмен из-за постоянной перегрузки поджелудочной железы. При регулярном переедании возрастает риск заболеваний поджелудочной железы и ее воспаления.
- Прием некоторых лекарственных препаратов – длительный и бесконтрольный прием таких лекарственных средств, как Тетрациклин, сульфаниламиды, глюкокортикостероиды, эстрогенсодержащие препараты приводит к нарушениям в работе железы и повышает риск развития заболеваний и воспалительного процесса в поджелудочной железе.
- Травма – удары в переднюю брюшную стенку, ранения, перенесенные операции на 12-ти перстной кишке могут стать причиной воспаления поджелудочной железы у взрослых.
Диагностика острого панкреатита
- Аускультация брюшной стенки: выявляются специфические симптомы для острого панкреатита:
Отсутствие перистальтики кишечника;
- Общий анализ крови, позволяет выявить неспецифические признаки воспаления
- Может увеличиваться число лейкоцитов ( > 9*109);
- Увеличение скорости оседания эритроцитов (>15мм/ч);
- Гематокрит
- Биохимический анализ крови: за счёт усиленной выработки активных ферментов в поджелудочной железе и нарушения выведения их в кишечник, происходит их всасывание в кровь:
- Резкое увеличение уровня амилазы в несколько раз (норма 28-104 Ед/л);
- Увеличение липазы примерно в 2 раза, через 3-4 сутки после начала заболевания (норма 105Ед/л);
- Увеличение глюкозы > 5,5 ммоль/л;
- Снижение общего белка
- С – реактивный белок > 7 ммоль/л;
- Повышение мочевины > 8 ммоль/л (повышается в случае распространения патологического процесса на левую почку).
- Ионограмма, указывает на признаки обезвоживания в результате неукротимой рвоты:
- Снижение уровня кальция
- Снижение натрия
- Снижение калия
- Анализ мочи: исследование мочи на содержание в ней амилазы, один из основных анализов для определения острого панкреатита:
- Амилаза (диастаза) мочи в период обострения увеличивается (норма 1-17Ед/ч);
- В случае поражения почек, в моче наблюдаются: белки, эритроциты, лейкоциты.
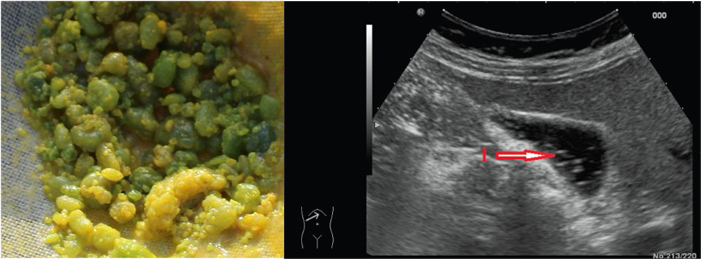
- УЗИ поджелудочной железы: выявляет увеличенные размеры поджелудочной железы неоднородной эхогенности, неровные её контуры, свободная жидкость в забрюшинном пространстве или в некоторых участках брюшной полости.
- Рентгенологическое исследование живота с захватом нижних отделов лёгких: неспецифический метод, определяет, вздутие кишечника, может наблюдаться плевральный выпот с ателектазами слева.
- Диагностическая лапароскопия: инвазивный метод, является самым информативным и выявляет следующие прямые признаки для острого панкреатита:
- Геморрагический экссудат;
- Пятна цитостеатонекроза на поджелудочной железе и брюшине;
- Кровоизлияния на боковых поверхностей брюшины, брыжейки кишечника.
- К непрямым признакам для острого панкреатита относятся: застой в желчном пузыре, парез желудка и поперечно-ободочной кишки, отёк связок печени.
- Компьютерная томография: является информативным методом, выявляет участки некроза поджелудочной железы.
Симптомы панкреатита у взрослых
Острое воспаление поджелудочной железы сопровождается симптомами, схожими с признаками отравления, у больного возникают:
- сильные боли в животе (эпигастральная зона и пупок) опоясывающего характера с иррадиацией в поясницу, почки – из-за разлитости болезненного синдрома больной не сразу может понять, что именно его беспокоит;
- высокая температура и скачки артериального давления – чем более выражен воспалительный процесс железы, тем хуже будет состояние больного. Возможно повышение температуры тела до 39 градусов, озноб, сильная лихорадка, показатели артериального давления повышены или резко снижены;
- тошнота и неукротимая рвота – после извержения содержимого желудка наружу больной не испытывает никакого облегчения, его продолжает мучить тошнота и повтоярется приступ рвоты;
- отрыжка, изжога;
- понос – стул в острой фазе панкреатита пенистого характера, с большим содержанием жира, зловонный, зеленого цвета, в каловых массах хорошо заметны непереваренные частицы пищи;
- бледность кожи, землистый оттенок, появление неприятного запаха изо рта, одышки;
- вздутие живота.
Поджелудочная железа имеет головку, тело и хвост. В зависимости от того, в какой части органа локализуется воспалительный процесс, будут немного отличаться симптомы:
- при воспалении головки железы больной испытывает боль в области правого подреберья;
- при воспалении тела железа – в подложечной области;
- при воспалении хвоста – в левом подреберье.
Если воспаляется все железа, то пациента беспокоит острая боль опоясывающего характера с иррадиацией под лопатки, позвоночник, почки.
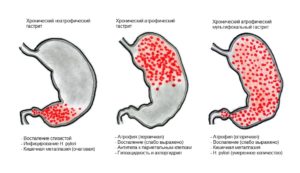
Хронический панкреатит: симптомы
Хроническая форма воспаления поджелудочной железы характеризуется не только воспалением органа, но и прогрессирующими изменениями его тканей, в результате чего больной со временем начинает страдать от недостаточности ферментов, на фоне которых быстро развиваются сопутствующие заболевания органов пищеварительной системы.
При хроническом панкреатите у взрослых симптомы заболевания то обостряются, то стихают, постепенно боли в поджелудочной железе начинают беспокоить постоянно, усиливаясь после приема пищи. При употреблении в пищу жареного, жирного, копченого, острого, алкоголя возникает приступ острого панкреатита, который характеризуется следующими клиническими симптомами:
- острые кинжальные боли в эпигастральной области с иррадиацией в оба подреберья, спину, лопатки, грудину;
- неукротимая рвота, не приносящая облегчения;
- диарея – при этом каловые массы плохо смываются из-за большого содержания в них жира, хорошо заметны частички не переваренной пищи;
- нарастают признаки интоксикации организма – одышка, высокая температура, озноб, нарастающая слабость, стремительное похудание;
- снижение показателей артериального давления.
При горизонтальном положении тела больного боли только усиливаются, поэтому пациент занимает вынужденное положение – сидя, наклонившись несколько вперед.
Приступ острого панкреатита опасен тем, что может привести к развитию болевого шока и смертельному исходу при отсутствии своевременной медицинской помощи. Лечение такого приступа осуществляется, как правило, в стационаре, так как состояние опасно своими осложнениями.
Лечение панкреатита
Как лечить панкреатит не знает только ленивый. В быту достаточно популярным методом является совокупность трех ограничений – голод, холод и покой. Во многом это оправдано, и именно данные рекомендации лежат в основе всех терапевтических манипуляций при данном заболевании.
С другой точки зрения, всё лечение панкреатита можно разделить на два больших блока – хирургический и консервативный. Применение той или иной тактики зависит от морфологических изменений органа, тяжести состояния больного и фазы/периода заболевания.
Основными целями терапии являются:
- купирование абдоминальной боли;
- функциональный покой поджелудочной железы (временное «выключение» ее из работы);
- коррекция метаболических нарушений, вызванных обострением;
- профилактика осложнений.
Медикаментозное лечение
Лечение лекарственными средствами, как и другие способы, не требующие инвазивного вмешательства, относят к консервативной терапии.
Острый панкреатит подлежит обязательной госпитализации в хирургическое отделение, но, тем не менее, легкие его формы лечат медикаментозно (обезболивающие препараты, спазмолитики, инфузионная терапия), холодным компрессом на область живота и голодом.
Консервативное лечение хронического панкреатита преследует своей целью облегчить состояние больного (прежде всего купировать боль), увеличить сроки ремиссии и сократить до минимума эпизоды обострения заболевания.
В случае длительного и интенсивного болевого синдрома пациенту однократно или в виде курса назначается прием ненаркотических анальгетиков, как правило это лекарства из группы НПВС (нестероидные противовоспалительные препараты). Например, Парацетамол по 1000 мг 3р/сут или Трамадол 800 мг 1р/сут.
С этой же целью назначаются противосудорожные средства (Прегабалин) и спазмолитики (Но-шпа).
В качестве восполнения нарушенных функций поджелудочной железы используются препараты ферментов – Панкреатин, Креон.
Для купирования диспепсических явлений применяются Церукал (противорвотное средство) и Мотилиум.
Хирургическое лечение
Хирургическое лечение панкреатита проводится пациентам как с острым, так и с хроническим течением. Условно все методы делят на радикальные и паллиативные (органосохраняющие).
В первом случае происходит иссечение (резекция) некротизированных участков железы, во втором – установка дренажей для ликвидации абсцессов, некрсеквестрэктомия.
Показаниями к операции являются:
- тяжелые формы острого панкреатита, при которых комплексное консервативное лечение оказалось не эффективным;
- закупорка выводных протоков железы;
- случаи некроза тканей поджелудочной объемом более 50%;
- распространение некротических процессов забрюшинно;
- инфицирование некротизированных тканей;
- хронический панкреатит, резистивный к консервативному лечению;
- осложненный хронический панкреатит (желтухой, свищами, кистами);
- хронический панкреатит на фоне заболеваний желудка, двенадцатиперстной кишки;
- подозрение на рак поджелудочной железы.
При резекционных операциях может удаляться часть железы (головка вместе с участком двенадцатиперстной кишки) или хвост.
Возможна и тотальная панкреатическая резекция. Из дренажных операций большое распространение получили методы Пестова (1 и 2), Дюваля и пластика главного панкреатического протока.
Дополнительные и альтернативные методы лечения в домашних условиях
Хирургия и медикаменты совсем не главные способы того, как лечить панкреатит. На первый план выходит изменение образа жизни, которое включает в себя множество пунктов (диету, отказ от вредных привычек, избегание стрессов и т.д.). Особенно это касается лечения хронического панкреатита.
При обострении процесса терапию начинают с обеспечения полного покоя больному. На живот кладется холод, а из рациона убирается абсолютно любая еда – первые несколько дней (чаще всего три) голодовка.
Питание в дальнейшем

После того, как острые признаки панкреатита купировались, можно постепенно давать пациенту есть. Основные рекомендации по рациону такие:
- питание дробное (до 6-8 раз в сутки);
- с 5-го дня заболевания в диету включают молочные продукты, а также продукты, содержащие растительные белки;
- в конце первой недели рацион расширяют – добавляют больше углеводов и немного жиров;
- необходимо соблюдать щадящий режим питания: пищу перетирают, подают оптимально теплой;
- запрещены черный хлеб, пряные продукты, копченая, острая еда, консервы и соления, чай, кофе, шоколад, алкоголь, газировка.
Диета и лечение медикаментозными средствами в комплексе дают хороший положительный эффект.
Народные средства
Прием травяных настоев восстанавливает подточенные силы организма, помогает ему сдерживать болезнь от прогрессирования. Но он не отменяет назначений врача
Кроме того, во избежание обострений болезни важно соблюдать диету. Если обострение все же началось, стоит перейти на голодание и увеличить количество, выпиваемых настоев
- Сбор трав. Смешайте равные части семян укропа, травы зверобоя, тысячелистника и хвоща полевого, створок стручков фасоли, плодов шиповника и корней калгана. Добавьте половину части травы чистотела, она ядовита, поэтому ее должно быть немного. Две столовые ложки сбора залейте полулитром кипятка и дайте настояться в течение восьми часов. Принимайте по трети стакана три раза в день за полчаса до еды. Курс лечения 6-8 недель, затем перерыв минимум неделю. В период обострения следует заваривать три столовых ложки сбора.
- Сбор для частичного восстановления тканей железы. Смешайте две полные ложки семян укропа, а также по две столовые ложки цветков бессмертника и измельченных плодов боярышника, добавьте столовую ложку цветков ромашки. Сбор залить тремя стаканами воды, довести до кипения на маленьком огне и выключить. Остудить, процедить. Принимать после каждого приема пищи по полстакана. Курс до двух месяцев.
- Золотой ус. Возьмите 3 листа золотого уса, каждый лист должен быть не менее 20 см. Нарежьте листья и прокипятите в трех стаканах воды в течение 20 минут. Процедите. Прием начинать со столовой ложки отвара постепенно, доведя дозу до 150 мл в день.
- Зубчатка поздняя. Растение восстанавливает даже отмирающую ткань. Для приготовления настоя залейте одну десертную ложку зубчатки стаканом кипятка и дайте настояться час. Принимать по четверти стакана три раза в день за полчаса до еды. Курс месяц, затем перерыв на неделю.
- Лимоны. Возьмите килограмм лимонов с кожурой, но без косточек и по 300 г петрушки и чеснока. Перетрите ингредиенты в кастрюле и оставьте настаиваться в прохладном месте на неделю. Принимать по чайной ложке перед едой.
- Картофельный сок. Тщательно промойте 3 картофелины и 2 морковки. У картошки вырежьте глазки. Пропустите через соковыжималку. За полчаса до еды выпивайте 200 г сока, курс лечения неделя, затем перерыв на 7 дней. Всего нужно три курса.
- Сок квашеной капусты. В этом соке содержится вещество, благотворно влияющее на функцию поджелудочной железы. Его можно пить столько, сколько сможете, желательно выпивать хотя бы по две столовые ложки перед каждым приемом пищи.
- Овсяный кисель. Возьмите овес и залейте его водой на несколько дней до прорастания. Затем проросшие зерна просушите и измельчите в муку. Из муки варите свежий кисель один раз в день.
- Сбор для улучшения функционирования желчевыводящей системы. Возьмите равные пропорции плодов аниса, травы горца птичьего, зверобоя, кукурузных рылец, корней одуванчика, травы фиалки трехцветной и чистотела. Три столовых ложки сбора залейте тремя стаканами кипятка и варите 10 минут на медленном огне. Процедите. Отвар принимайте до еды по стакану три раза в день.
- Болеутоляющий, спазмолитический и противомикробный сбор. Равные части корней девясила, плодов боярышника, мяты перечной и ромашки аптечной измельчить и смешать. Приготовить из них отвар, который принимать тёплым три раза в день по две трети стакана до еды.
- Желчегонный сбор. В сбор входят следующие травы: девясил высокий, зверобой продырявленный, календула, ромашка, корни лопуха большого, трава полыни горькой, трава сушеницы болотной, хвощ полевой, череда трехраздельная и шалфей. Все компоненты взять в равных частях, измельчить и смешать. Столовую ложку сбора залить большим стаканом кипятка и дать настояться час. Процедить. Настой принимать за полчаса до еды по трети стакана три раза в день.
- Спиртовой настой трав. Возьмите по столовой ложке трав бессмертника, цикория и коровяка. Смешайте травы и залейте их бутылкой водки. Дайте настояться три дня. Принимайте по 10 капель на 100 мл воды три раза в день до еды.
- Сбор трав. Возьмите по три столовых ложки трав зверобоя и пустырника и шесть столовых ложек цветков бессмертника. Столовую ложку сбора залейте стаканом кипятка и дайте настояться в течение часа. Процедите. Принимайте по полстакана три раза в день за полчаса до еды.
- Сбор трав. Сбор включает в себя по три части цветков календулы, цветков бессмертника, семян льна, коры крушины и травы чабреца, пять частей травы репешка, по четыре части листьев мяты и плодов шиповника, по две части цветков ромашки и плодов укропа. Все ингредиенты измельчите и перемешайте. Две столовых ложки сбора залейте полулитром кипятка и оставьте на ночь настаиваться. Утром процедите. Принимайте три раза в день по трети стакана за полчаса до еды. Курс лечения шесть-восемь недель. Затем перерыв на неделю.
Виды панкреатита
В связи с тем, что панкреатит поджелудочной железы у каждого человека развивается и протекает по-разному, медики классифицировали патологию с учетом ее особенностей.
По течению
Сегодня диагностируют 6 основных видов воспаления поджелудочной железы:
- Острый панкреатит. Стремительно развивающееся воспаление. При отсутствии лечения высока угроза необратимых изменений тканей органа.
- Острый рецидивирующий. Приступы острого панкреатита повторяются в течение 6 месяцев.
- Рецидивирующее хроническое воспаление поджелудочной железы. Имеет симптомы острого, но после лечения ткани органа восстанавливаются не полностью.
- Обструктивный. В выводных протоках органа присутствуют кальцинаты (отложения), выводные каналы расширены или сужены.
- Хронический необструктивный. Экзокринная часть поджелудочной теряет свои функции из-за разрушения тканей, эндокринная часть поражается меньше. Выводные протоки расширяются, в тканях органа скапливается патологическая жидкость, формируются псевдокисты.
- Кальцифицирующий. Разновидность и самостоятельная форма необструктивного типа. Сопровождается отложением солей кальция не в протоках органа, а в его паренхиме.
Острый и рецидивирующий панкреатит отличается от хронической формы патологии тем, что в первых двух случаях ткани поджелудочной железы могут быть восстановлены полностью, а в последнем — после проведенного лечения остаются структурно-функциональные нарушения.
По характеру поражения железы
Отечный характер — это начальная стадия воспалительного процесса. Она завершается самостоятельно или переходит в панкреонекроз. Спровоцировать отечность могут желчные камни, закупорив проток железы.
Во время диагностики панкреатита поджелудочную железу исследуют на характер поражения ее тканей.
Деструктивный характер поражения — когда наблюдается полное или частичное отмирание тканей органа. Другое название — панкреонекроз. Его разновидности:
- мелкоочаговый — поражает ткани одной анатомической части органа (хвоста, тела или головки);
- средне- и крупноочаговый — отличается от мелкоочагового величиной области поражений поджелудочной железы;
- субтотальный — отмирают ткани большей части органа;
- тотальный — полный некроз тканей всех отделов поджелудочной железы.
По фазе развития болезни
Острый панкреатит имеет следующие стадии развития:
- Ферментативная — наблюдается первые 3-5 дней. В это время происходит отмирание тканей, наблюдается эндотоксикоз (выброс токсинов в организм).
- Реактивная — начинается на вторую неделю болезни. Характерно стерильное воспаление (то есть без влияния микробов) на фоне очагов некроза. Клинически это состояние выражается парапанкреатическим инфильтратом (скопление в клетках инородных элементов с лимфой и кровью) и резорбтивной лихорадкой (повышение температуры на 1-2°C из-за попадания в кровь продуктов распада тканей).
- Секвестрация — наступает на 3 неделю заболевания и может длиться до полугода. Секвестры (участки омертвевших тканей среди живых) начинают появляться на 10-14 сутки после начала болезни. Патология имеет две разновидности: стерильный панкреонекроз с образованием кист и инфицированный с гнойным осложнением.
Фаза исходов — прогнозируется спустя полгода от начала заболевания. Возможные исходы: полное или неполное выздоровление, стойкое патологическое изменение органа, летальный исход.
Фазы течения хронического панкреатита:
- Бессимптомная. Патология обнаруживается случайно, по результатам лабораторных анализов крови или мочи, а также при УЗИ брюшной полости.
- С клиническими проявлениями. Хронический панкреатит разделяется на 4 стадии, каждая из них имеет свои подстадии, отличающиеся интенсивностью болей, наличием осложнений и длительностью протекания патологии.