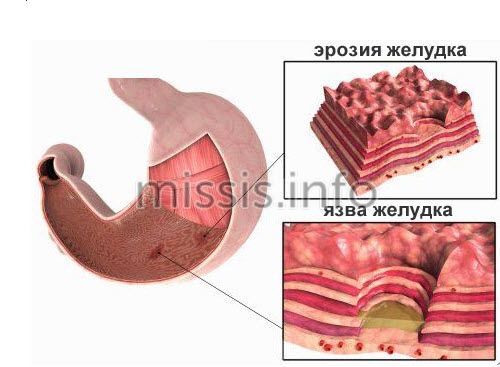
Смешанный гастрит: причины, симптомы, лечение и рекомендованная диета
Содержание:
Диагностика
Ультразвуковое исследование помогает увидеть, как работает желудок на данный момент. При подозрении на наличие патологий пациента отправляют на рентгенологическое исследование и МРТ желудка. Все эти диагностические исследования требуют особой подготовки, в чем окажет помощь врач-гастроэнтеролог.
Разнообразие клинической картины и симптоматики в некоторых случаях затрудняет диагностику смешанного гастрита. Для того, чтобы точно установить диагноз, проводится комплексное клиническое и инструментальное обследование:
- Анализ крови (общий и биохимический).
- Анализ мочи.
- Анализ крови, определяющий антитела против хеликобактерной инфекции.
- Анализ кала на наличие бактерии Хеликобактер пилори.
- Респираторный тест. Выявляет в выдыхаемом воздухе остатки жизнедеятельности Хеликобактер пилори.
- Фиброэзофагогастродуоденоскопия. С большой точностью определяет тип гастрита, для чего в желудок вводят специальный зонд, позволяющий увидеть состояние слизистых тканей органа.
- Зондирование. Берётся соскоб со слизистых тканей желудка и образец желудочного сока (чтобы выявить возбудителя заболевания).
При наличии жалоб пациенту обязательно назначается фиброгастродуоденоскопия – специальное эндоскопическое обследование, при котором врач выявляет абсолютно все патологические процессы на слизистой желудка.
https://www.youtube.com/watch?v=tzAivIScBEU
В процессе проведения ФГДС доктор проводит биопсию – забор материала на анализ. Результаты лабораторного анализа и будут являться основанием для точной постановки диагноза.
ФГДС не является единственным методом. Для правильной трактовки диагноза используют:
- Опрос и визуальный осмотр пациента, сбор анамнеза.
- Забор клинических анализов мочи и крови.
- рН — метрию для определения кислотности желудочного сока.
- УЗИ брюшной полости для выявления сопутствующих патологий со стороны желчного пузыря, поджелудочной железы, печени.
- Рентген желудка с контрастированием. Этот метод помогает исключить наличие опухолей, кишечной непроходимости и других заболеваний.

Что такое смешанный гастрит, знает врач-гастроэнтеролог — именно он будет проводить диагностику и заниматься лечением пациента. Определение диагноза основано на установлении диффузного типа гастрита, оценке степени выражения признаков недуга и поражений оболочки. Диагностические мероприятия заболевания носят комплексный характер и состоят из:
- изучения специалистом истории болезни пациента;
- выяснения возможной причины возникновения и степени выраженности симптомов заболевания;
- лабораторных исследований анализа крови, мочи и кала – что поможет выявить факторы формирования болезни и сопутствующие патологические процессы в организме;
- дыхательного теста на определение наличия бактерии Хеликобактер пилори;
- УЗИ;
- исследования уровня кислотности в желудке;
- проведения диагностической эндоскопии, при помощи которой устанавливается точная локализация и уровень повреждения слизистой;
- гастроскопии. Исследование необходимо для осмотра всей полости желудка, с целью обнаружения каких-либо новообразований, открытых изъязвлений и кровотечений;
- биопсии – осуществляется для определения наличия онкологии в случаях нахождения новообразований при осмотре полости поражённого органа.
После получения всех результатов анализов врач назначает наиболее эффективную тактику лечения и составляет меню специальной диеты, которой должен будет придерживаться пациент.
Лечебный рацион питания
Диета при смешанном гастрите желудка является неотъемлемой частью терапии. Она подбирается в зависимости от рН-уровня желудочного сока. Однако всем пациентам без исключения врачи рекомендуют пересмотреть свой ежедневный рацион.
Блюда следует готовить на пару или запекать. Количество приемов пищи в день необходимо увеличить до 6
Важно не переедать, а выходить из-за стола с чувством неполного насыщения
Диета подразумевает отказ от жареного и соленого, копченостей и консервированных продуктов
Важно исключить употребление спиртных напитков. Блюда должны быть термически обработанными
Принимать пищу следует в благоприятной обстановке, хорошо пережевывая. В период выздоровления пациентам разрешаются овощи и фрукты в сыром виде, черный хлеб и молоко.
Дневное меню
Идеальным меню, по которому можно питаться несколько дней подряд без проблем, является:
- завтрак – овсянка, приготовленная на воде с молоком, бутерброд из брынзы и ржаного хлеба, зеленый чай;
- второй завтрак – стакан яблочного сока и свежий банан;
- обед – суп-пюре с фрикадельками, пара ржаных сухариков, чай с бубликами;
- полдник – молочный кисель со сладкими сухариками;
- ужин – гречка с паровой котлетой и свежим салатом, творожная запеканка и чай.
Размер порций не имеет значения, так как целью диеты является лечение заболевания, а не похудение, поэтому мучить себя голодом и ухудшать свое состояние не стоит.
Перед сном лучше не есть, но если все же хочется утолить голод, то за пару часов до ночного сна разрешается выпить стакан кефира или ряженки. Жирность в этом случае особой роли не играет.
Диета при смешанном гастрите
Диета — это часть лечения, а не просто питание пациента. Наиболее строгий вариант диеты прописывается в первые недели терапии, затем, при наличии улучшения, диета смягчается. Если речь идёт о хроническом смешанном гастрите (который встречается гораздо чаще острого), то некоторые основные принципы диетического питания пациенту необходимо соблюдать всю жизнь.
Продукты и блюда, запрещённые при смешанном гастрите:
- острая, жирная, жареная, солёная, копчёная, маринованная пища;
- алкоголь (в период обострения исключить полностью, в период ремиссии не допускать избытка);
- слишком холодная и слишком горячая пища;
- сдоба, свежий хлеб, кондитерские изделия;
- грубая клетчатка;
- газированные напитки.
Продукты и блюда, разрешённые при смешанном гастрите:
- однородная обволакивающая пища: супы-пюре, слизистые каши, кисели, нежирные кисломолочные продукты;
- пища умеренной температуры (20 – 60 градусов);
- нежирные мясо и рыба, приготовленные на пару или отварные.
Кроме того, необходимо соблюдать режим питания: питаться часто (5 – 6 раз в день), в одно и то же время и небольшими порциями. Переедать нельзя.
Правила питания при повышенной кислотности
Диета при гиперацидном течении обязана быть термически и химически неагрессивной (стол № 1). Рацион подбирается питательный и сбалансированный, с исключением трудно перевариваемых и разъедающих слизистую оболочку продуктов. Блюда приготавливаются на пару или варятся.
Потребление соли сводится к минимуму. На ночь показано выпивать 150 г молока с мёдом. В рацион включается вода «Боржоми», подогретая до 45 градусов. Минералку пьют за час перед едой, крупными глотками.
Из рациона исключить все виды колбас, бобовые, грибы и свежую сдобу. Из овощей умерить потребление редиса и капусты. Отдать преимущество супам на овощном бульоне, ягодным киселям, молочным продуктам малой жирности, хорошо разваренным слизистым кашам и блюдам из фарша.
Питание при пониженной кислотности
Рацион при гипоацидном типе разрешает продукты разной степени измельчённости и вариантов приготовления. Разрешается употребление запечённых, жаренных без панировки, содержащих клетчатку блюд. Предлагаются соки или отвары из ягод и некислых фруктов. Назначается «Боржоми». Пить воду полагается охлаждённой, за 15 мин до еды.
Запрещено: копчёности, консервированные продукты, приправы и жирные сорта мяса. Рекомендовано: кролик, курица, варенная или обжаренная белая рыбка, супы на мясном отваре.
Правильно подобранная специалистами индивидуальная диета поможет быстрее справиться с недугом.
Специальная диета
Диета должна обязательно соблюдаться не только, если диагностирован смешанный гастрит, но и при всех остальных видах этого недуга, и от того, насколько добросовестно она соблюдается, зависят дальнейшие течение и исход заболевания. При смешанном гастрите очень полезно пить по утрам на пустой желудок 200-250 граммов кипяченой воды в теплом виде. Не рекомендуется употребление горячей или холодной еды, вся пища должна быть только теплой.
Важно употреблять всю пищу маленькими порциями. Есть нужно не менее 5-6 раз в сутки
Из пищевого рациона нужно исключить жирные сорта мяса и рыбы, соленые, маринованные, горькие продукты и приправы. Нельзя употреблять копчености и много печеного. В рационе должны преобладать только вареные или приготовленные на пару блюда. При пониженной кислотности рекомендуется включить в питательный рацион кисломолочные продукты: творог, кефир.
Причины заражения

В 95% случаев причиной заболевания выступает бактерия Helicobacter Pylori. Инфицирование осуществляется фекально-оральным или контактно-бытовым путем. Выделяемые бактерией токсины разрушают слизистую желудка и двенадцатиперстной кишки.
Своеобразными катализаторами развития заболевания выступают также следующие факторы:
- ослабленная иммунная система;
- некачественное и нерегулярное питание;
- пагубные привычки;
- частые стрессы;
- бесконтрольное применение лекарственных препаратов;
- воздействие на организм токсических веществ.
В группу риска входят люди с избыточной массой тела, ведущие малоактивный образ жизни.
Что такое ремиссия при хроническом гастрите и как её лечить
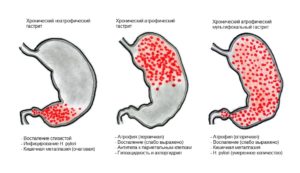
Диетического питания больной будет придерживаться всю жизнь, после того как врач на основании диагностики подтвердит серьёзное заболевание – гастрит. Питание должно быть дробным, до шести раз в сутки, при этом порции небольшие.
Перед тем как назначить диету, гастроэнтеролог обращает внимание на кислотообразующие функции желудка. При повышенном уровне кислотности рекомендуют исключить алкоголь, соления, консервы, крепкие мясные, рыбные бульоны, приправы, крепкий чай, кофе, напитки с газом
В пищевой рацион стоит включить: сухое печенье, молочные супы, каши, макароны, отварное мясо, рыбу, тушёные овощи, кисель, желе, какао.
Антацидный гастрит, характеризующийся пониженной кислотностью, подразумевает употребление продуктов, стимулирующих желудочное кислотовыделение.
К примеру, для этой разновидности болезни подходят чёрствый ржаной хлеб, каши на воде, яйца всмятку, сыр, свежие соки, яблоки, нежирные мясо и рыба, чёрная икра.
Под запретом свежая сдоба, чёрный хлеб, капуста, виноград, острая пища, холодные напитки, так как они долго перевариваются и раздражают слизистую.
https://youtube.com/watch?v=S6hL247kA7I
Опасность хронического гастрита заключается в том, что мало кто из больных замечает первичные признаки и обращается к специалистам, чаще всего пациенты продолжают вести привычный образ жизни, усугубляя свое заболевание. Но при своевременном лечении это заболевание не является приговором. Помните, мы в ответе за свое здоровье!
Этиология
Проявиться такой тип недуга может по нескольким причинам, основными из которых является неэффективное лечение острой формы эрозивного гастрита и патологическое влияние бактерии Хеликобактер пилори. Другими предрасполагающими факторами являются:
- злоупотребление спиртными напитками, наркотическими веществами и никотином;
- неконтролируемый приём некоторых медикаментов. Это обуславливается тем, что лекарства могут продаваться без рецептов, отчего человек может их приобретать в большом количестве. При этом довольно много лекарственных веществ могут нести эффект привыкания;
- болезнь Крона, которая может поражать любой отдел ЖКТ начиная от ротовой полости и до заднего прохода;
- протекание в организме бактериальных или вирусных инфекций;
- нерациональный режим питания или употребление в пищу некачественных продуктов;
- частое влияние стрессовых ситуаций;
- аутоиммунные заболевания;
- соблюдение строгих диет.
Поражения слизистой оболочки при хроническом эрозивном гастрите различные, и зависят от фактора, который стал провокатором болезни. Зачастую симптомы недуга выражаются очень резко, но в некоторых случаях могут нарастать постепенно, нарушая при этом качество жизни человека.
Своевременная терапия инфекций
Стоит упомянуть, что гастрит может быть инфекционной этиологии.
Бактерия Helicobacter pylori, поражающая разные части желудка и 12-ной кишки, ведет к появлению такой симптоматики, как изжога, отрыжка, тошнота, болезненность в верхней части эпигастральной области и неприятного привкуса в ротовой полости.
Но если даже патология развилась не из-за нее, человеку при ремиссии нужно более тщательно смотреть за состоянием своего здоровья, не забывая о профилактических мерах и терапии инфекционных процессов. В особенности нельзя игнорировать проблемы с зубами, так как они провоцируют патологии ЖКТ.
Диета при хроническом гастрите
При лечении хронического гастрита пациентам показана щадящая диета, при составлении которой учитывается показатель кислотности желудочного сока. Основной целью диеты при хроническом гастрите является максимальное избегание термического, механического, химического раздражения желудка, уменьшение воспаления и стимулирование процессов заживления слизистой оболочки.
В период обострений хронического гастрита необходимо исключить прием слишком горячей и слишком холодной пищи, рекомендуется готовить пищу на пару или отваривать, подавать в жидком или состоянии пюре. В рацион можно включать нежирное мясо и рыбу, яйца, крупы, отвар шиповника. Необходимо исключить употребление кофе, газированных напитков, шоколада, сырых овощей и фруктов, мучных изделий, кисломолочных продуктов, жирных, жареных блюд, пряностей.
В период ремиссии хронического гастрита пациентам с повышенной кислотностью показано дробное питание. Из рациона исключаются продукты, которые могут стимулировать выделение соляной кислоты, такие как мясные бульоны, спиртные напитки, чай, крепкий кофе. Также исключаются острые, копченые, жирные, жареные блюда, консервы, некоторые овощи (лук, редька, белокочанная капуста, щавель).
 При хроническом гастрите показана щадящая диета
При хроническом гастрите показана щадящая диета
Больным хроническим гастритом с пониженной кислотностью в период ремиссии не рекомендуется употребление продуктов, которые долго задерживаются в желудке (например, мучные изделия, рис). Также следует воздержаться от употребления острых, пряных, копченых блюд, которые раздражают слизистую оболочку желудка.
Признаки смешанного гастрита
 Распознать болезнь только по общим симптомам невозможно, так как они неспецифичны и могут указывать на другие заболевания органов ЖКТ. Однако наличие определенных признаков должно стать поводом для обращения к доктору с целью последующей диагностики:
Распознать болезнь только по общим симптомам невозможно, так как они неспецифичны и могут указывать на другие заболевания органов ЖКТ. Однако наличие определенных признаков должно стать поводом для обращения к доктору с целью последующей диагностики:
- газообразование, вздутие, невозможность втянуть живот;
- метеоризм и болезненные ощущения в области под ребрами с левой стороны, реже симптомы распространяются на кишечник (при присоединении бульбита или дуоденита);
- постоянно присутствует ощущение дискомфорта, тяжести в животе, может возникать чувство голода вне зависимости от того, когда человек поел;
- происходит упадок сил, при длительном течении болезни развивается бессонница, апатия и даже депрессия;
- нарушается стул, что проявляется в виде диареи или периодических запоров;
- исчезает аппетит из-за постоянной боли, сразу же после еды возникает тошнота или рвота;
- отрыжка с неприятным привкусом;
- часто развивается клиническая картина отравления сразу же после еды или через некоторое время.
Медикаменты при гастрите смешанного типа могут провоцировать обострение, а спазмолитики помогают лишь на короткий период времени.
Лечение поверхностного гастрита (воспаления желудка)
Лечение поверхностного гастрита проводится в основном амбулаторно, под наблюдением гастроэнтеролога или терапевта. В стационаре эта патология лечится редко. Схема лечения включает диету, медикаментозное лечение, возможно применение средств народной медицины. Как лечить конкретного больного, какие лекарства и как долго их принимать решает лечащий врач, на основании симптомов и результатов проведенных исследований.
Медикаментозное лечение
Медикаментозная терапия включает этиотропное и симптоматическое лечение.
Этиотропное лечение:
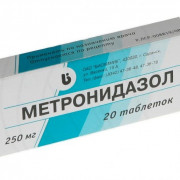
- Антибиотики. Перед началом лечения устанавливается степень хеликобактерной инфицированности (высокая, средняя, малая). В зависимости от этого определяется длительность лечения (чаще всего 7-14 дней) и доза антибиотиков. Обычно принимаются 2-3 антибиотика сроком до 2 недель. Препаратами первой линии являются: Кларитромицин, Амоксициллин, Метронидазол.
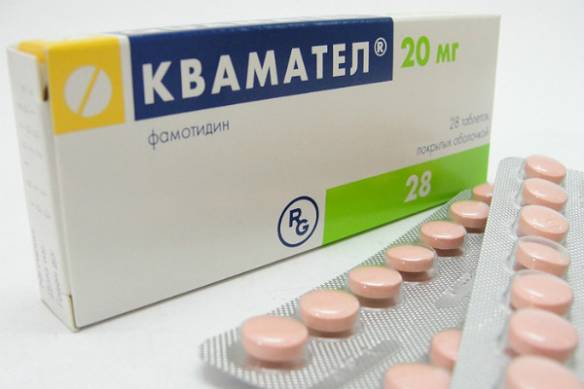
- Антисекреторные препараты при гастритах с повышенной кислотностью: ИГР (Фамотидин, Циметидин, Роксатидин); ИПП (Омез, Рабепразол).
- Висмут (Де-нол) применяется у больных с резко выраженным снижением секреторной функции при атрофических процессах.
- Антациды снижают концентрацию Н+ в желудке, обеспечивают цитопротекцию, обволакивая слизистую (Фосфалюгель).
Обычная схема лечения поверхностного гастрита у взрослых включает: ИПП в максимальной дозе, либо два антибиотика (Клацид + Амоксициллин). Курс лечения поверхностного гастрита определяется активностью Хеликобактер пилори (обычно 7-10 дней).
Из симптоматических препаратов назначают: спазмолитики, ферменты, витамины.
При наличии атрофии в случае смешанного характера поверхностного гастрита назначают:
- заместительную терапию (Абомин, Креон);
- холинолитики и спазмолитики для купирования болевого синдрома (Но-шпа, Метацин);
- прокинетики (Мотилиум, Церукал).
Питание при поверхностном гастрите
Диета при поверхностном гастрите представляет собой индивидуально модифицированный лечащим врачом стол № 5 по Певзнеру.
Что можно кушать и включать в ежедневное меню:
- мясо, лучше диетическое (кролик, курица);
- рыба (минтай, горбуша, треска);
- овощи и фрукты в вареном и запеченном виде;
- крупы (рис, овсяная крупа);
- макаронные изделия;
- молочные продукты (творог, ряженка, кефир);
- сладости (мед, пастила, диетическое печенье);
- пить: некрепкий чай, травяные чаи, отвар шиповника, минеральную воду без газа.
Что нельзя есть: запрещенные продукты:
- пряности, копчености, соленья;
- жареная пища;
- жирная пища;
- цитрусовые;
- шоколад, какао;
- свежий хлеб, сдоба;
- газированные воды, кофе, алкоголь в любом виде и количестве.
Диеты следует придерживаться в стадии обострения. Вне обострения – диета не обязательна, но правил приема пищи следует придерживаться всегда.
Лечение поверхностного гастрита народными средствами
Даже малоактивный катаральный гастрит не следует лечить только в домашних условиях, это может привести к ухудшению состояния, а вылечить заболевание народными средствами вряд ли возможно. Тем более что существует множество самых разных рецептов, поэтому разобраться, чем лечить и как бывает очень трудно. Здесь нужна консультация врача.
Самыми популярными и эффективными способами снять симптомы воспаления при поверхностном гастрите является лечение соками:
- сок картофеля по полстакана до приема пищи, трижды в день;
- сок капусты, по полстакана за час до приема пищи, дважды в день (противопоказан при обострении);
- свежий сок из зеленых яблок и моркови (смешать соки в равных количествах, принимать по стакану по утрам).
Особо надо сказать о пользе облепихового масла. Оно оказывает противовоспалительное, заживляющее, обволакивающее, антибактериальное действие. Обычно масло принимают по чайной ложке за полчаса до еды. Лечение назначается врачом и проводится на фоне медикаментозной терапии или сразу же после ее окончания.
Причины
Смешанный гастрит – что это такоеи почему появляется? Проще говоря, воспаление слизистой желудка. Причин для появления заболевания существует несколько:
- Одна из наиболее распространенных – бактерия хеликобактер пилори. Инфицирование происходит фекально-оральным или контактно-бытовым путем. На первом этапе воспаляется поверхностный слой слизистой желудка. Повреждения могут быть небольшими или более глубокими, так как бактерия воздействует избирательным образом. При отсутствии лечения заболевание приобретает хроническую форму. Начинаются разнообразные осложнения.
- Вторая причина – химические вещества. Гастрит развивается из-за кислот, щелочей и т. д. Причиной может стать чрезмерное употребление спиртных напитков. На слизистую желудка очень сильно и негативно влияет уксус и другие агрессивные вещества.
- Медикаменты – еще одна причина появления смешанного гастрита. Некоторые препараты могут спровоцировать развитие заболевания методом агрессивного воздействия на слизистую желудка. Немаловажную роль играет и нарушение молекулярной защитной функции из-за приема лекарств. Смешанный гастрит иногда появляется даже после препаратов, которые вводятся в организм через инъекции или мази.
- Еще одна причина появления заболеваний желудка – пища и режим питания. Вызвать воспаление слизистой может острая пища, термическое повреждение из-за приема чрезмерно горячих или холодных блюд. Пища может оказать химическое воздействие (блюда с преобладанием уксуса, перца чили и т. д.).
- Механические повреждения слизистой, возникающие из-за плохого пережевывания твердых кусочков (особенно с куриными и рыбными костями). Они могут травмировать желудок, попадая в него. Механические травмы могут возникнуть из-за очень горячей пищи, которая способна вызвать ожоги слизистой.
-
Стрессовые состояния.
Выделить какие-то особенные причины, вызывающие именно смешанную форму патологии сложно. Имеют значение:
- инфицирование Helicobacter pylori;
- неправильный режим питания – переедание, продолжительные диеты, злоупотребление раздражающими продуктами и напитками и проч.;
- курение, особенно на голодный желудок;
- злоупотребление алкоголем;
- систематическая интоксикация;
- работа во вредных условиях;
- бесконтрольный или продолжительный прием медикаментов – антиагрегантов, нестероидных препаратов, гормональных средств;
- частые стрессы;
- наличие других хронических заболеваний.
Нередко причиной пангастрита становиться и отношение пациента к болезни. К примеру, при выявлении поверхностного гастрита пациент воспринимает серьезно рекомендации врача – и по-прежнему нарушает диету, недосыпает, много курит. В таких «роскошных» условиях болезни ничего не остается, как успешно развиваться и напоминать о себе осложнениями.
Причиной смешанной формы гастрита может быть не долеченный острый гастрит, особенно в том случае, если больной не был госпитализирован и пренебрег рекомендациями по диетическому питанию. После острого воспаления слизистая оболочка желудка легко травмируется и раздражается. Результат – образование геморрагий и эрозий.
Специалисты выделяют ряд причин появления и развития гастрита. Довольно часто осложнения наступают из-за халатного отношения к собственному здоровью, а также игнорирования первых признаков развития заболевания. Главными признаками появления смешанного гастрита являются:
- нарушение правил культуры питания, частое употребление газированных напитков;
- заражение организма бактерией хеликобактер пилори, которая поражает слизистую оболочку и внутренние стенки желудка, вызывая эрозивные изменения;
- злоупотребление табачными изделиями и алкогольными напитками;
- стрессовое состояние, неврозы;
- ожоговые поражения слизистой желудка;
- прием лекарственных препаратов, негативно влияющих на эпителий внутренних органов ЖКТ.
Предпосылками развития смешанного гастрита являются следующие факторы:
- Заражение бактерией Хеликобактер пилори.
- Нерегулярное, однообразное, нездоровое питание.
- Неконтролируемый приём некоторых медикаментов.
- Химическое поражение слизистой желудка кислотами, щелочами, ядами, спиртом.
- Стрессовое состояние, длительная депрессия.
- Курение.
- Злоупотребление алкогольными напитками.
- Наследственная предрасположенность (основной фактор развития патологии у детей).