Ахалазия кардии
Содержание:
- Симптомы и клиническое течение
- Признаки и симптомы недостаточности кардии желудка – когда обращаться к врачу?
- Особенности лечения
- Симптомы
- Клинические рекомендации
- Как лечится заболевание
- Разновидности болезни
- Симптомы заболевания
- Диагностическое обследование
- Ахалазия пищевода — диетические рекомендации
- Диагностика
- Симптомы
Симптомы и клиническое течение
Чаще всего даже при остром начале болезни, связанном с внезапным затруднением глотания, при внимательном расспросе пациента можно выявить предшествующие проблемы дискомфорта и начальные симптомы кардиоспазма пищевода. Просто до определенного момента они были менее выражены и терпимы.
Клиницисты высказывают мнение, что скрытый период болезни обеспечивается сложным механизмом компенсации нарушений. А обострению симптоматики способствует нервное расстройство, стресс, поспешная еда. Они срывают компенсацию.
Для проявления ахалазии кардии типична классическая триада симптомов:
- нарушенное глотание (дисфагия);
- боли;
- регургитация (обратное движение к ротовой полости).
Рассмотрим каждый признак в отдельности.
Дисфагия
Затруднение передвижения пищи по пищеводу в желудок связано с нарушенной двигательной функцией мышечного слоя пищевода и регуляцией открытия кардии.
 Часто пациентов связывает появление трудности глотания с нервным потрясением, симптом самостоятельно исчезает, но затем повторяется
Часто пациентов связывает появление трудности глотания с нервным потрясением, симптом самостоятельно исчезает, но затем повторяется
Болезнь начинается с небольшого затруднения при проглатывании сухой пищи при поспешной еде, ограничении питания по времени. Но повторяется далее чаще, уже в нормальных условиях. Парадоксальной дисфагией называют симптом Лихтенштерна: трудности вызывает не сухая пища, а полужидкая и жидкая. Некоторые пациенты отмечают зависимость от температуры еды: не проходит холодная пища или, наоборот, горячая.
Болевой синдром
Боли при глотании локализуются за грудиной, могут сохраняться вне приема пищи. Обычно по характеру представляют:
- жгучие — возникают натощак, после рвоты, чаще связаны с воспалением (эзофагитом), прием пищи улучшает состояние пациента;
- давящие — образуются при растяжении стенок пищевода, скоплении в нем пищевых масс, отличаются интенсивностью, не исчезают до момента опорожнения пищевода;
- спастические — вызываются спастическим сокращением мышечных участков, беспокоят в ночное время, приступы похожи на стенокардию, поэтому доктора советуют принять Нитроглицерин, вызвать «Скорую помощь». Лечение при кардиоспазме пищевода всегда проводится под контролем ЭКГ.
В начале заболевания боли могут проявляться кризами при волнении, физических нагрузках, по ночам. Они не связаны с глотательными движениями. Иногда у пациента вообще нет признаков дисфагии и регургитации. Предполагают, что их появление связано с прогрессирующими дистрофическими изменениями в нервных сплетениях пищевода. Отличаются выраженной интенсивностью, иррадиацией в спину, шею, нижнюю челюсть.
Длительность колеблется от пяти минут до нескольких часов. Кризы повторяются 2–3 раза в месяц или чаще.
Редко у пациентов во время еды проявляются симптомы сдавления средостения. Кроме распирания и тяжести за грудиной возникает одышка до приступа удушья, лицо и губы синеют.
 Состояние улучшается после срыгивания или искусственного вызывания рвоты
Состояние улучшается после срыгивания или искусственного вызывания рвоты
Регургитация
Отрыжка или обратное поступление пищи при небольшом расширении пищевода возможно сразу после нескольких глотков, а на фоне значительного увеличения объема кардии бывает редко, хотя более обильной.
Вызывается спастическим сокращением мышц пищевода в ответ на переполнение. В положении лежа и наклона туловища вперед в механизме регургитации принимает участие давление скопившейся пищи на глоточно-пищеводный сфинктер.
В ночное время регургитация происходит из-за сниженного тонуса верхнего сфинктера пищевода. Опасность состоит в возможности попадания пищевых остатков во сне в дыхательные пути. Это может вызвать аспирационные пневмонии.
К дополнительным непостоянным проявлениям ахалазии пищевода относятся:
- аэрофагия — отрыжка воздухом, заглатывание воздуха пустыми глотательными движениями в начальном периоде болезни помогает повысить давление в пищеводе и протолкнуть пищевой комок;
- гидрофагия — необходимость постоянно запивать еду водой;
- характерное поведение за столом — пациенты приспосабливаются к продавливанию пищи (ходят, подпрыгивают, сдавливают шею);
- повышенное слюноотделение;
- тошнота;
- запах изо рта.
Признаки и симптомы недостаточности кардии желудка – когда обращаться к врачу?
На начальных этапах своего развития, рассматриваемая патология может никак не проявлять себя.
Иногда пациенты испытывают дискомфорт в области желудка после приема пищи, либо незначительную болезненность в указанном участке.
По мере прогрессирования дегенеративных процессов дают о себе знать следующие симптомы:
Дисфагия. Трудности с проглатыванием пищи могут носить избирательный характер: проблемы возникают именно с конкретным видом продуктов. У пациента возникает ощущение, будто что-то застряло у него в горле, а процесс продвижения пережеванной еды от пищевода до желудка практически полностью ощущается им. На I и II стадиях болезни подобные жалобы имеют эпизодическую природу, но со временем приобретают регулярный характер. Кроме того, зачастую с проглатыванием жидкой пищи возникает больше сложностей, — твердая еда сильнее давит на стенки пищевода, провоцируя механическое раскрытие его нижнего сфинктера
Этот момент имеет важное диагностическое значение: при воспалительных явлениях, раковых образованиях пациенты намного легче справляются с жидкой пищей, твердая же еда причиняет сильную боль.
Регургитация. Из-за сокращения пищевода, пережеванная пища забрасывается обратно в ротовую полость
На начальных этапах болезни рассматриваемый симптом представлен незначительным срыгиванием практически сразу после приема пищи. На III и IV стадиях ахалазии кардии ситуация обстоит сложнее: вместо срыгивания, имеет место быть пищеводная рвота. Она может возникнуть через пару часов после еды, или же во время сна (синдром «мокрой подушки»). В последнем случае не исключено развитие легочных обострений: рвотные массы способны проникнуть в дыхательные пути, вызывая кашель, а иногда — аспирацию. Признаки и симптомы рефлюкс эзофагита – диагностика рефлюкс эзофагита, последствия заболевания
Болевой синдром. В начале болезни, когда патологические изменения не столь ярко-выраженные, боль локализируется в районе желудка, и дает о себе знать сразу после глотания пережеванной пищи. В последующем, на более поздних стадиях недуга, болевые ощущения иррадиириуют в загрудинную область, шею, а иногда даже в нижнюю челюсть. Вся описанная картина сопровождается тошнотой и рвотой. После рвоты наступает кратковременное облегчение. На запущенных стадиях недуга боли носят приступообразный характер: они могут длиться несколько минут либо беспокоить больного целый час. Спровоцировать очередной приступ способны физические нагрузки, чрезмерное волнение либо иные факторы. Не всегда боль самоустраняется — в ряде случаев, требуются спазмолитики.
Признаки астении. Из-за поступления в организм недостаточного количества полезных микроэлементов, человек со временем начинает утрачивать массу тела. Помимо всего прочего, дискомфорт после каждого приема пищи негативно сказывается на психоэмоциональном состоянии, что отображается на аппетите. Больной, из страха развития очередного приступа, просто боится принимать пищу.
Особенности лечения
 После установления заболевания человеку назначается индивидуальный курс терапии. Во многом он будет зависеть от запущенности патологии, а также причины, которая спровоцировала ее возникновение.
После установления заболевания человеку назначается индивидуальный курс терапии. Во многом он будет зависеть от запущенности патологии, а также причины, которая спровоцировала ее возникновение.
Традиционное лечение предусматривает следующее:
- Больному рекомендуется соблюдать постельный режим.
- Человеку нужно обязательно придерживаться диетического питания. При этом желательно, чтобы все блюда были теплыми и перетертыми.
- Назначение препаратов, которые стимулируют работу желудка (Церукал, Мотилиум).
Лекарства для уменьшения желудочной секреции (Альмагель, Ранитидин).

Врач сайта: Антон палазников
Врач-гастроэнтеролог, терапевт
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
Симптомы
 Ахалазия имеет три основных симптома, которые говорят о наличие заболевания. К ним относятся:
Ахалазия имеет три основных симптома, которые говорят о наличие заболевания. К ним относятся:
- Дисфагия. Симптом проявляется как сложность в процессе проглатывания пищи человеком. При этом может возникать резкая или тупая боль в грудной клетке. Обычно симптом возникает после сильного стресса или вследствие сильных эмоциональных переживаний и затяжных депрессий или апатичных состояний. На первых стадиях, облегчить дисфагию пациенту помогает расслабляющая обстановка, потребление любимых блюд в кругу семьи или в одиночестве. Большинство больных, которые сталкиваются с этой проблемой находят пути её решения самостоятельно и пытаются облегчить проглатывание пищи путем задержки дыхания или заглатыванием большого количества воздуха.
- Регургитация. Симптом возникает как внезапное, резкое и болезненное сокращение мышц пищевода. Вследствие этого пища забрасывается не только в верхние отделы пищевода, но и в рот больного. Этот признак может проявляться как изжога, отрыгивание или полноценная и сильная рвота.
- Боль. Этот признак также является очень частым и доставляет немало хлопот больным. Объясняется феномен этого симптома резким сокращением мышц пищевода во время сильного стресса, переутомления или сна. Боли снимаются при помощи лекарств или уходят самостоятельно после нескольких глотков воды или приема пищи.
У халазии также есть свои характерные симптомы:
- Изжога. Заброс непереваренной пищи с желудочным соком приносит не только ощущения жжения, но также неприятный вкус и боль в подложечной области. Симптом может сопровождаться ощущением тошноты, отрыжкой и даже расстройством желудка. Изжога может причинять боль во время приема пищи, так и после него, а также на голодный желудок.
- Тошнота и отрыжка. Эти признаки болезни являются вторыми по частоте. Отрыжка обычно имеет неприятный запах пищи или гниения. Также нередко встречается отрыжка воздухом. Тошнота провоцируется сильной изжогой и плохим усвоением пищи, которая постоянно вбрасывается из желудка в пищевод. В редких случаях, тошнота может перерасти в рвоту, чаще — однократную.
Клинические рекомендации
Клинические рекомендации от квалифицированных врачей заключаются в выполнении следующих рекомендаций:
- Ведение активного и здорового образа жизни;
- Обязательное исключение вредных привычек (алкогольные напитки, сигареты);
- Употребление щелочной минеральной воды в нормированном количестве;
- Прохождение реабилитационных курсов на санаторно-курортном лечении;
- Регулярные профилактические осмотры у врача и прохождение необходимых исследований;
- Правильное питание с исключением продуктов, содержащих искусственные добавки и ароматизаторы.
Выполнение всех представленных рекомендаций является залогом для предотвращения повторного развития заболевания или же наступления тяжёлого течения воспаления.
Как лечится заболевание
Лечени ахалазии кардии пищевода Лекарства — основа терапии ахалазии кардии
Лечение ахалазии кардии назначается специалистом после постановки точного диагноза. В зависимости от стадии развития заболевания терапия может быть немедикаментозной, то есть направленной на корректировку образа жизни и рациона, консервативной (лекарствами) или оперативной. Народная медицина предлагает свои средства для лечения этой патологии, однако они могут применяться только в составе комплексных мер.
Чаще всего назначается лечение ахалазии кардии медикаментами. Для этого используются следующие группы лекарств:
- Препараты нитроглицерина. Способствуют расслаблению гладкой мускулатуры пищевода.
- Седативные препараты. Способствуют снятию нервного напряжения и стресса, могут применяться в таблетках или суспензиях. Применяются при ахалазии, вызванной психоэмоциональными факторами.
- Прокинетики. Эти лекарства способствуют нормализации моторики желудочно-кишечного тракта.
- Антагонисты кальция. Способствуют снятию спазма и возвращению сфинктера пищевода в обычное состояние.
- Обволакивающие средства. Эти препараты предотвращают развитие воспаления на поздних стадиях развития кардиоспазма.
Принимать таблетки без ведома врача нельзя, только специалист может назначить подходящее лекарство в правильной дозировке. Также следует учитывать, что все медикаменты имеют противопоказания и побочные эффекты, поэтому могут навредить организму при наличии ограничений к приему.
При неэффективности медикаментозной терапии назначается хирургическое лечение ахалазии. Малоинвазивным методом лечения, то есть в незначительной степени повреждающим здоровые ткани, является пневмокардиодилатация. Это процедура, при которой искусственно расширяют сфинктер пищевода при помощи установки баллонов нужного размера.
Непосредственно оперативное лечение ахалазии кардии проводится на 3 и 4 стадии развития заболевания. Хирургическое вмешательство заключается в иссечение мышечной ткани пищевода с последующим ее ушиванием. Это позволяет восстановить естественное строение органа, при котором не будет проблем с проглатыванием пищи.
Народное лечение ахалазии кардии пищевода Народное лечение предусматривает приготовление отваров и настоек
Врачи не рекомендуют применять народное лечение ахалазии кардии в качестве основного метода, его необходимо обязательно сочетать с основной терапией лекарствами. В противном случае можно не только не добиться желаемого эффекта, но и усугубить ситуацию, поскольку заболевание серьезное и требует принятия не менее серьезных мер.
Чаще всего рекомендуют употреблять следующие средства:
- Настойка корня женьшеня. Необходимо измельчить сухой корень до состояния порошка, залить 30 г этого сырья литром качественной водки и настоять в течение месяца в сухом темном месте. Средство процедить и употреблять по 2 мл трижды в день до еды.
- Настойка лимонника. Необходимо залить 100 г плодов китайского лимонника 0,5 л спирта, настоять в течение 10 дней. Средство процедить и принимать по 30 капель 3-4 раза в день в течение 2 недель.
- Травяные отвары. При наличии воспалительного процесса и болей в пищеводе можно принимать отвары на основе душицы, семян льна или алтея. Средство готовится из расчета 2 ст.л. сырья на стакан воды.
- Седативные средства. Если кардиоспазм вызван психоэмоциональными причинами, необходимо принимать валериану или пустырник по схеме, назначенной врачом.
Пациент может сам облегчить свое состояние. Для этого необходимо, во-первых, привести в норму распорядок дня, четко обозначив время работы, отдыха и приема пищи. Во-вторых, требуется чаще бывать на свежем воздухе, ежедневно совершать прогулки не менее получаса. В-третьих, нужно спать в хорошо проветриваемом помещении со слегка приподнятой головой. В-четвертых, потребуется скорректировать принципы питания, употребляя пищу часто, но малыми порциями, не допуская переедания.
—
Разновидности болезни
Выделяют две основные разновидности ахалазии пищевода – первого типа и второго.
Первый тип характеризуется сохранением стенок и формы органа. Второй же тип отлчается отсутствием тонуса пищевода, его значительным увеличением и искривлением формы.
Также различают 4 стадии заболевания:
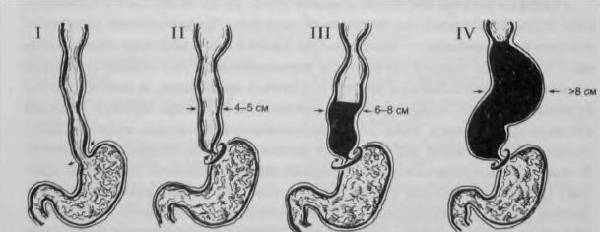
- начальная — проявляется сужением сфинктера внизу пищевода, трудности при проглатывании отмечаются редко, пациенты жалуются на жжение, тошноту;
- стабильная – проявляется постоянным спазмом сфинктера внизу пищевода, сам же пищевод немного расширяется, при этом проглатывание пищи затруднено, пациентов мучает кашель и обильное слюноотделение;
- рубцовая — проявляется рубцовыми изменениями по причине застревания пищи и склерозированием, сфинктер утрачивает эластичность и значительно увеличивается в размерах;
- осложнения – проявляется сужением сфинктера внизу, появлением воспалений, язв и некрозов тканей.
Ахалазия кардии пищевода — нарушение возможности раскрытия кардиального отдела желудка. Кардия – это клапан, который предохраняет пищевод от случайного вброса желудочного сока и остатков пищи, т. е. он отделяет пищевод от желудка. При возникновении разлада в работе перистальтики кишечника и снижение тонуса пищевода проявляется болезнь — ахалазия кардии. Она отличается резким и достаточно быстрым проявлением всех симптомов болезни ахалазии.
Данный тип ахалазии поражает людей в возрасте 40-50 лет, также есть случаи заболевания в возрасте от 14 до 20 лет.
Симптомы заболевания
Симптомы болезни постоянно и медленно прогрессируют. Каждый из признаков, характерных для недуга имеет свои особенности. Но даже при нахождении каждого из симптомов у себя самостоятельно, нельзя поставить диагноз без предварительного обследования у врача.
Дисфагия
 Главным симптомом, указывающем на то, что у человека присутствует болезнь, является дисфагия. Этот признак появляется у трети пациентов неконтролируемо и беспричинно. На первой стадии дисфагия или другими словами плохая проходимость, возникает после поспешно принятой еды, плохом пережевывании или стрессе.
Главным симптомом, указывающем на то, что у человека присутствует болезнь, является дисфагия. Этот признак появляется у трети пациентов неконтролируемо и беспричинно. На первой стадии дисфагия или другими словами плохая проходимость, возникает после поспешно принятой еды, плохом пережевывании или стрессе.
Дисфагию могут вызвать некоторые виды фруктов, такие как хурма или яблоки, также кефир или мягкий хлеб. Данный признак имеет парадоксальный характер, таким образом пищевод лучше воспринимает твердую пищу, нежели мягкую.
При симптоме, пациент ощущает наличие комка в области грудной клетки. Также для болезни характерны те симптомы, которые появляются вследствие нарушения двигательной активности в области глотки. Больной может ощутить попадание пищи в носоглотку и осиплость голоса при проглатывании пищи.
Регургитация
Второй по значимости и распространению симптом болезни — регургитация. Проявляется он не сразу. Больной обычно успевает съесть достаточно большое количество пищи и начинает испытывать дискомфортные ощущения лишь после переполнения органа желудка.
Регургитация проявляется рвотой и срыгиванием. Обычно симптом происходит в горизонтальном положении тела, ночью или при наклоне туловища вперед. Часто симптом встречается и у детей. Поступление пищи или содержимого желудочной среды происходит пассивно, вбрасывается в пищевод, а после и в ротовую полость.
Загрудинная боль
 Загрудинная боль имеет индивидуальный характер. У каждого конкретного пациента, который испытывает болезнь на себе, боль может проявляться в спазме грудных мышц, боли в области лопаток, а также может отдавать в ключицы, челюсть, шею. Этот симптом обычно вызван внеглотательными сокращениями пищеводных мышц. Иногда боль вызывает застой пищи в органе, что приводит к противоестественному растяжению тканей пищевода.
Загрудинная боль имеет индивидуальный характер. У каждого конкретного пациента, который испытывает болезнь на себе, боль может проявляться в спазме грудных мышц, боли в области лопаток, а также может отдавать в ключицы, челюсть, шею. Этот симптом обычно вызван внеглотательными сокращениями пищеводных мышц. Иногда боль вызывает застой пищи в органе, что приводит к противоестественному растяжению тканей пищевода.
Боли чаще всего приходят в ночное время. Продолжительность симптома может колебаться в пределах от одной минуты до нескольких часов подряд. Снять неприятные признаки у детей быстро помогают внутримышечные спазмолитики.
Снижение веса
Этот симптом возникает у больных ахалазией на 3 или 4 стадии недуга. На этих стадиях прохождение пищи является очень затруднительным и приводит к быстрой потере веса. При этом больные часто обладают отличным аппетитом, однако рвота и тошнота не дают организму набираться сил и полезных элементов из пищи. Также похудение связывают с боязнью приёмов пищи самими пациентами, так как каждый прием может доставлять болезненные ощущения.
Симптом представляет особенную опасность детей. Растущий организм должен питаться полноценно и сбалансированно. Осуществить эти простые нужды крайне тяжело, так как дети отказываются от еды испытывая сильные боли и множественный дискомфорт.
Другие симптомы
Другие симптомы болезни могут появиться при наличии у человека четвертой стадии недуга. В таком случае просвет пищеводного тракта сужается очень значительно и приводит к появлению симптомов застойного эзофагита:
- Отрыжка кислым и горьким вкусом, а также воздухом.
- Постоянная, навязчивая тошнота.
- Активное слюноотделение (консистенция слюны-вязкая).
- Неприятный запах из ротовой полости.
- Сильная изжога и рефлюкс.
Эти симптомы возникают вследствие противоестественного процесса застоя и брожения пищи в пищеводе, а не в желудке.
Все из симптомов в ходе болезни протекают переменно сменяясь периодами хорошего самочувствия пациента.
Существенное внимание врачи уделяют тем случаям ахалазии, когда основную массу симптомов составляют не основные их виды (регургитация, дисфагия, боль в загрудинной области), а осложнения. Доктора неоднократно заявляли о случаях, когда пациенты длительно лечились от болезней лёгких, но причиной недуга на самом деле являлись поражения пищевода (подобные случаи встречались и у детей)
При этом легочные болезни уходили при успешном излечивании органа оперативным путем. Болезни легких, таким образом, напрямую зависят от застойных состояний в теле пищевода, вызванных ахалазией.
Диагностическое обследование
Сложность диагностики ахалазии заключается в том, что симптомы не имеют постоянного течения. Они могут возникать спонтанно с различной периодичностью и интенсивностью. Любой болевой дискомфорт в пищеводе следует тщательно изучать и предпринимать соответствующие меры лечебного воздействия.
Субъективно ощущение непроходимости пищи возникает не в горле, а в грудной клетке. Специалисты выделяют так называемую парадоксальную дисфагию. Жидкая пища проходит в желудок гораздо хуже, нежели твердая и плотная.
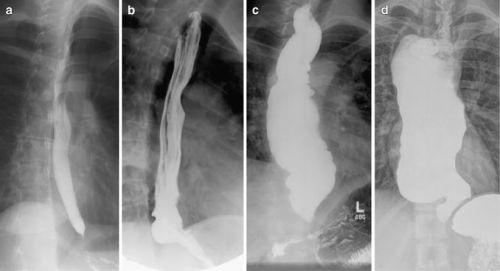 Для постановки диагноза проводится контрастная рентгенография
Для постановки диагноза проводится контрастная рентгенография
Лабораторные методы исследования не играют существенной роли при постановке диагноза. При подозрении на идиопатические нарушения используются инструментальные методы обследования, а именно:
- контрастная рентгенография пищевода;
- эзофагоманометрия (оценка сократительной функции);
- эндоскопия пищевода и желудка.
Ахалазия кардии дифференцируется с другими патологиями:
- Раком нижней части пищевода. При онкологии также возникают проблемы с глотанием. Однако чаще всего дисфагия появляется у пациентов преклонного возраста, быстро прогрессирует и приводит к истощению. Для исключения рака проводится эзофагогастродуоденоскопия. Во время исследования берется биопсия.
- ГЭРБ (гастроэзофагеально-рефлюксная болезнь). Сужение пищевода в этом случае возникает по причине заброса содержимого желудка. Дисфагии предшествует изжога.
- ИБС (ишемическая болезнь сердца). Болевой приступ идентичен неприятным ощущениям, возникающим при ахалазии. Для купирования ишемии применяются таблетки Нитроглицерина. Однако это лекарство снимает боль и при кардиоспазме пищевода. Для проведения сравнительной характеристики проводится суточный ЭКГ-мониторинг.
- Нейрогенная анорексия. Чаще всего возникает у молодых девушек на фоне стрессовых ситуаций. Наблюдается стремительное снижение веса.
Несвоевременное выявление патологии становится причиной развития опасных осложнений. Со временем заболевание видоизменяется. На смену дисфагии приходит застойный эзофагит (воспаление пищевода) и рак.
Ахалазия пищевода — диетические рекомендации
Пациенту потребуется жидкая диета в течение первых нескольких дней после лечения. Когда глотание становится легче, они могут переходить на твердую диету. Пациенты должны есть медленно, тщательно жевать пищу и пить много воды во время еды.
Не следует употреблять пищу перед сном. Спать следует с поднятой головой, чтобы пища не задерживалась в пищеводе.
Продукты, которые следует избегать, включают цитрусовые, алкоголь, кофеин, шоколад и кетчуп, поскольку они способствуют рефлюксу. Жирная и пряная пища может также раздражать пищеварительную систему и ухудшать симптомы.
- Продукты, которые могут помочь:Мягкая пища, такие как супы, пюре или каша;
- Имбирь может помочь пищеварению и предотвратить изжогу;
- Перечная мята в чаях и йогуртах может уменьшить желудочную секрецию;
- Следует выпивать не менее 10 стаканов воды ежедневно.
Важно поддерживать сбалансированную диету, содержащую все питательные вещества и клетчатку, необходимые для здорового образа жизни
Диагностика
Первоочередно лечение начинает с диагностики ахалазии. Кроме стандартного обследования и осмотра врачом, пациенту необходимо пройти ряд обследований, чтобы точно убедиться в наличии диагноза. Диагностика по официальному МКБ-10 состоит из таких пунктов:
- рентген грудного отдела — позволяет обнаружить видоизменения в пищеводе;
- эзофагоскопия — обнаруживает тип недуга, его стадию и степень запущенности;
- диагностика привратника — определяет внутрипищеводное давление и норму перистальтики;
- диагностика фармакологических проб;
- диагностика рефлексов раскрытия кардии.
После получения результатов всех анализов, врач опираясь на имеющиеся симптомы, назначает пациенту наиболее эффективное и результативное лечение.
Симптомы
 Ахалазия пищевода, в первую очередь, представляет собой дисфагию, при которой становится невозможным поедание любого разновидности пищи — появляется боль в груди и открывается сильная рвота.
Ахалазия пищевода, в первую очередь, представляет собой дисфагию, при которой становится невозможным поедание любого разновидности пищи — появляется боль в груди и открывается сильная рвота.
Эзофагеальная форма ахалазии может иметь следующие характерные симптомы:
- регулярная тошнота;
- перистальтика перестает прослеживаться;
- возможно появление полипоподобных разрастаний;
- появляются комки слизи;
- снижение массы тела;
- неконтролируемые приступы удушья.
Ахалазия первой степени может характеризоваться незначительными симптомами, которым люди зачастую не придают внимания. Сюда относятся застой в пищеводе, непроходимость твердой пищи, которая устраняется большим количеством запиваемой воды.
Осложнения
Игнорирование ахалазии МКБ-10 абсолютно во всех случаях ведет к появлению осложнений. У больного не только появляются другие симптомы, но и болезнь начинает кардинально и полностью менять свои формы.
Ахалазия пищевода первой степени достаточно быстро перерастает в воспаление пищевода( застойный эзофагит), который в дальнейшем ведет к прямому развитию рака пищевода. Лечение медикаментами в данном случае будет не эффективным и у пациента останется единственный шанс — операция. Хирургия в запущенных стадиях недуга способна дать положительный исход ситуации.
Воспаление пищевода приводит к его увеличение, что в свою очередь ведет к тому, что происходит непроизвольное сдавливание блуждающего нерва. В более редких случаях страдает бронх или же верхняя полая вена.
Ахалазия кардии всегда нарушает правильную работу привратника, что ведет к постоянному забросу кислого содержимого обратно в пищевод и дает свободный доступ микроорганизмам к наиболее уязвимым зонам внутренних органов.
Классификация МКБ -10 называется также и другие осложнения, к которым можно привести несвоевременное лечение ахалазии:
- болезнь Баретта;
- поражение легких;
- разрушение подслизистого слоя пищевода;
- гнойные образования;
- появление объемной видоизмененной шеи;
- расширение вен пищевода;
- пневмоперикард;
- закупорка дыхательных путей верхнего отдела;
- свищ пищеводно-перикардинального типа.