Почему воспаляется прямой кишечник
Содержание:
- Методы лечения
- Тупая боль в прямой козырёк кепка
- Что такое цистит геморроидальный
- Диета при хроническом гастрите
- Двенадцатиперстная кишка (ДПК)
- Противоположное мнение специалистов
- Как лечить?
- Способы диагностики прокталгии у женщин и мужчин
- Диагностика прокталгии
- Прокталгия у женщин симптомы виды признаки осложнения диагностика препараты народные методы
- Диагностика
- Прочие функции тонкого кишечника
Методы лечения
Лечить это заболевание может сразу несколько врачей. Обычно терапией занимается проктолог, но иногда требуется помощь гастроэнтеролога, реабилитолога и психотерапевта.
Для устранения симптоматики одного консервативного лечения недостаточно. Терапия включает комплексный подход. При болезни вторичного происхождения нужно исключить первопричину (лечить нарушение стула и психогенные расстройства, заниматься терапией позвоночника, делать специальные упражнения).
Комплексный подход включает в себя использование следующих методов лечения:
- физиотерапия: электростимуляция, УВЧ, инфракрасное излучение (необходимо для расслабления зажатых мышц);
- инъекционные анестетики (новокаиновые блокады) – для купирования болевого синдрома;
- массаж, чтобы устранить мышечные зажимы и спазмы;
- клизмы с послабляющими препаратами, чтобы размягчить стул, если болезнь возникла на фоне затвердения каловых масс;
- для снятия тревожности используются успокоительные средства, транквилизаторы.
В зависимости от типа возникшего расстройства используется соответствующее медикаментозное лечение. При нарушении стула назначаются таблетки для его нормализации, при психогенных расстройствах показаны седативные препараты. В тяжелых случаях выписываются миорелаксанты, расслабляющие зажатые мышцы.
Примеры лекарственных средств:
- для нормализации сна и успокоения: «Донормил», «Зопиклон», «Фенибут», «Корвалол», настойка пустырника, экстракт валерианы;
- транквилизаторы: «Гидазепам», «Диазепам», «Мебикар»;
- местные обезболивающие средства: свечи «Анестезол», новокаиновые суппозитории, «Клонидин»;
- слабительные средства: «Дюфалак», «Гутталакс», облепиховое масло, «Микролакс»;
- для лечения геморроя: свечи «Релиф», таблетки «Детралекс», «Флебодиа».
Народные средства используются редко, как правило, в составе комплексного лечения, в качестве дополнения к основной терапии. Можно применять травяные сборы для нормализации стула и расслабления ЦНС.
Прогноз
Прогноз заболевания непредсказуемый. В большинстве случаев при своевременном обращении к врачу удается избежать осложнений, а облегчение наступает сравнительно быстро. Для некоторых групп пациентов требуется длительное лечение. В редких случаях терапия первичной формы не помогает.
Одни больные подтверждают исчезновение болезненности, другие пациенты не отмечают результативности после первого курса лечения, облегчение наступает только после второго. Третья группа больных излечивается очень трудно.
Прокталгия со своими симптомами нарушает привычную жизнь: больные не могут полноценно работать и заниматься обычными делами.
Профилактика
Специализированных методов профилактики прокталгии не существует. Основные меры должны быть направлены на поддержание здорового и активного образа жизни, а также исключение факторов, повышающих риск возникновения заболевания:
- отказ от вредных привычек;
- нормализация питания;
- своевременная терапия нарушений позвоночника, ЖКТ, нервных расстройств.
Тупая боль в прямой козырёк кепка
Главная • Диагностика • Тупая боль в прямой кишке, заднем проходе, при дефекации как симптомы подслизистого абсцесса прямой кишки
Подслизистый абсцесс прямой кишки – относительно редко встречающееся заболевание. Гнойник чаще всего оказывается подкожно-подслизистым, располагается у края анального отверстия.
При этой форме парапроктита больные жалуются на тупую боль в области прямой кишки и заднего прохода, усиливающуюся при дефекации, на небольшое недомогание с субфебрильной температурой.
При осмотре анальная область может выглядеть неизмененной, однако при пальцевом исследовании на стенке прямой кишки в области анального канала выявляется округлый болезненный инфильтрат (первоначально плотный, в последующем с размягчением).
“Тупая боль в прямой кишке, заднем проходе, при дефекации как симптомы подслизистого абсцесса прямой кишки” статья из раздела Боли в половых органах, промежности, заднем проходе.
Симптомы, похожие на боль аноректальной области
• Болит копчик • кокцидиния • боль в области копчика • боль в копчике
В литературе, посвященной хроническому болевому синдрому анокопчиковой области, используется достаточно широкий диапазон терминов для определения этого заболевания, однако в Международной классификации болезней упоминаются лишь два — «прокталгия» и «кокцигодиния». Определение «анокопчиковый болевой синдром» является более широким понятием, которое объединяет целый ряд проявлений (анизм, прокталгия, анальная невралгия, аноректальная боль, кокцигодиния), основным симптом которых является боль в области промежности, заднего прохода или копчика. Отдельно следует рассматривать лишь травматическую кокцигодинию, где непосредственной причиной боли является травмированный патологически подвижный копчик.
Воспаление костной области (копчик), расположенной между ягодицами называют кокцидиния (coccydynia). Боль в копчике возникает при раздражении чувствительных окончаний на кончике копчика между ягодицами. Боль часто усиливается при натуживании.
Боль в копчике часто является причиной травмы, но может возникнуть, казалось бы, спонтанно. Есть много причин боли в копчике, которая может имитировать кокцидинию, включая пояснично-крестцовый радикулит, инфекции, пилонидальные кисты и перелом кости.
Причины возникновения боли в аноректальной области и копчике
Боли в области крестца и копчика связаны чаще всего с травмой (удары ногой, езда по плохим дорогам), причем сама травма могла иметь место задолго до возникновения болей, но могут быть и другие причины возникновения таких болей (например, долгое сидение на “мягком”).
Причинами “аноректальной боли” могут быть:
– тонкие нарушения нервно-мышечного аппарата позадианального пространства и всего тазового дна;
– опущение промежности;
– операции на заднем проходе, приведшие к рубцовым деформациям ануса;
– долгое сидение в туалете;
Боли в прямой кишке (прокталгия)
Боли в прямой кишке бывают при многих ее заболеваниях. Они возникают чаще всего во время дефекации (опорожнения кишечника), реже после нее. Прокталгия (переводится как боль в прямой кишке) – это боль, при которой врачу не удается обнаружить какой-либо органической причины, какого-либо заболевания прямой кишки. Боль эта может быть связана с эмоциональными расстройствами и обусловлена кратковременными спазмами прямой кишки.
Лечение после установления диагноза прокталгии заключается в нормализации (насколько это возможно) психологического состояния, избегание ситуаций эмоционального стресса. Помогает при прокталгии вдыхание аэрозоля салбутамола – препарата, обычно применяющегося у больных бронхиальной астмой. Надо сделать из балончика два вдоха сразу в начале приступа болей. Естественно, что это лечение необходимо согласовать с врачом.
По материалам: www.nice-world.ru, meganom-rt.ru, igumen-ioann.ru, www.medicalj.ru, www.encyclopedia.sun-clinic.co.il
Что такое цистит геморроидальный
Что это за болезнь геморроидальный цистит? Такое заболевание часто беспокоит пациенток женского пола. Циститом чаще всего называют воспаление мочевика, которое поражает оболочку органа, иногда процесс воспаления происходит во всех слоях мочевика.Такой процесс может перейти на близлежащие ткани.

Боли внизу живота
Для цистита характерна:
- частый, болезненный отток мочи;
- высокая температура;
- ослабленность;
- изменение цвета урины.
Проявление симптомов зависит от разновидности провокатора болезни. При воспалении слизистой оболочки мочевика поражаются почки (пиелонефрит), прямая кишка (геморрой) и иные тазовые органы. При затрагивании воспалением прямокишечных слизистых тканей начинается вторичный геморрой.
Геморроем называется расширение аноректальных вен и капилляров сфинктера. Болезнь характерна образованием шишек геморроя различного расположения. Геморроидальное воспаление также может затрагивать близлежащие слизистые ткани, что объясняет посему на фоне геморроя возникает цистит.
Диета при хроническом гастрите
Основу терапевтического лечения больных хроническими гастритами составляет диетический режим, который зависит от секреторной функции желудка, общего состояния больного и фазы заболевания. При этом следует помнить, что лечебное питание при хронических гастритах – это прежде всего питание больного человека, обеспечивающее его физиологическую потребность в пищевых ингредиентах.
Вместе с тем специально подобранный и особым образом обработанный комплекс продуктов является методом лечения, влияющим на различные патогенетические механизмы заболевания. Следовательно, любая диета, назначенная больному, должна покрывать его физиологическую потребность в разнообразных пищевых продуктах и, кроме того, удовлетворять повышенную потребность в ряде питательных веществ, возникающую вследствие заболевания (например, в витаминах, минеральных веществах, белках, железе и т.д.).
На короткий срок допустимо назначение физиологически неполноценных диет, необходимость которых может быть обусловлена резким нарушением функций пищеварительного тракта (например, обострение хронического гастрита).
Диета подбирается по качественному составу (содержит определенный набор продуктов), по способу кулинарной обработки пищевых продуктов (вид тепловой обработки – поджаривание, варка, приготовление на пару, запекание в духовом шкафу; степень измельчения).
Следует помнить, что блюда, имеющие температуру ниже 15° и выше 57-62°С, оказывают раздражающее действие, а принятые натощак холодные блюда усиливают кишечную перистальтику за счет рефлекторного воздействия с терморецепторов желудка. Наиболее индифферентными в этом отношении являются блюда, температура которых близка к 37-38°С.
Механическое действие пищи определяется ее объемом, степенью измельчения, консистенцией, способом тепловой обработки.
Если состояние больного требует механического щажения пищеварительного тракта, весь суточный рацион делят на 5-6-8 порций.
В некоторых случаях прибегают к уменьшению веса суточного рациона и назначению на некоторый срок жидкой и кашицеобразной пищи, оказывающих меньшее механическое действие на желудок.
Больным хроническими гастритами необходимо знать, что жареные блюда обладают наибольшим механическим воздействием на слизистую оболочку желудка. В меньшей степени такое действие оказывают блюда, запеченные в духовом шкафу. Наименьшим механическим воздействием обладают блюда, отваренные в воде, и паровые блюда.
Механически щадящая диета не должна содержать соединительнотканных волокон. Поэтому мясо следует очистить от сухожилий и фасций, а птицу от кожи.
Кроме того, в механически щадящих диетах не должно содержаться продуктов, богатых клеточными оболочками (отруби, мука грубого помола, крупа полтавская и «Артек», бобовые, пшено, свекла, морковь, зеленый горошек), или их количество в рационе уменьшается. Эти продукты даются только в вареном и протертом виде.
Химическое действие, которое пища оказывает на желудочно-кишечный тракт, определяется содержанием в ней органических кислот, эфирных масел, экстрактивных веществ, поваренной соли, углекислоты, водорастворимых сахаров.
Двенадцатиперстная кишка (ДПК)
Соединяет желудок, после чего переходит в тощий отдел. По своей форме эта часть похожа на подкову, которая огибает головку поджелудочной железы. Ее протяженность составляет 17-20 см. При этом она тоже делиться на несколько зон:
- верхнюю;
- нисходящую;
- горизонтальную;
- восходящую.
Из всех отделов тонкой и толстой кишки эта часть представляет большую ценность. Ее начало покрывают продолговатые складочки в то время, как на его конце располагаются сосочки более крупного размера. По сути, это окончание протока, по которому в полость тонкой кишки поступает желчь от печени. Помимо этого поджелудочная железа сбрасывает сюда и свои ферменты. Благодаря им происходит процесс расщепления жиров, белков и углеводов. За регулировку количества поступаемых веществ отвечает сфинктер Одди.
Поскольку ДПК располагается сразу после желудка с его кислотной средой, в ее полости она щелочная. Если провести сравнение с прочими отделами тонкого кишечника, то слизистая оболочка здесь наиболее устойчива к воздействию желудочной кислоты, ферментов поджелудочной железы и желчи печени.
Тем не менее, если кислота из желудка часто попадает в полость ДПК, начинается воспалительный процесс, именуемый дуоденитом или язвой. По этой причине следует смолоду беречь свой желудок, тонкую кишку и толстую кишку, поскольку все это взаимосвязано.
Противоположное мнение специалистов
Эндоваскулярный хирург Б.Ю. Бобров и врач акушер-гинеколог Д.М. Лубнин имеют большой опыт работы в лечении различных женских заболеваний. Специалисты придерживаются мнения, что удаление матки не является единственным действенным способом лечения гинекологических заболеваний. Ведь после удаления матки через некоторое время может развиться рак щитовидной и молочной железы. Кроме этого, происходит нарушение кровоснабжения яичников, что приводит к развитию постгистерэктомического синдрома. Состояние женщин в данный период сходно с проявлением климакса.
Современные гинекологи должны лечить заболевания и сохранять репродуктивное здоровье женщины, в тех случаях, когда это возможно, с использованием безопасных методов. Так, при лечении миомы матки эффективной процедурой является эмболизация маточных артерий. Удаление матки при миоме имеет зачастую негативные последствия, отзывы пациенток.
Механизм данного метода заключается в перекрытии кровеносных сосудов, которые питают новообразование. Кровоснабжение матки осуществляется маточными и яичниковыми артериями. Для миомы прекращение кровоснабжения через маточные артерии является губительным, но это не отображается на состоянии здоровой ткани матки. Для прекращения кровоснабжения в маточные артерии вводятся безопасные частицы – эмболы.
Результат процедуры заключается в уменьшении за год объема миомы на 65 %. После эмболизации маточных артерий женщине не нужно принимать какие-либо препараты и использовать реабилитационные процедуры. Обратитесь в клиники лечения миомы для получения помощи квалифицированных специалистов.
Удаление матки может иметь негативные последствия для организма, поэтому перед принятием решения о его проведении врач должен внимательно изучить имеющиеся данные и определить возможность проведения других процедур, которые помогут сохранить репродуктивную функцию. В тех случаях, когда это невозможно, гинеколог должен предоставить полную информацию об операции и возможных последствиях.
Как лечить?
Если у пациента диагностируют стеноз выходного отдела желудка – консервативное лечение медикаментами допустимо только на компенсированной стадии. В остальных ситуациях пациентам должна быть назначена операция.
Лекарственные препараты на компенсированной стадии помогут снизить воспалительные процессы, будут способствовать восстановлению проходимости двенадцатиперстной кишки и улучшат моторику желудка. Такие препараты называют прокинетиками. Их прием позволяет уменьшить все неприятные симптомы недуга, а при первой стадии часто способствуют их полному устранению. Поэтому своевременное обращение к врачу и грамотная диагностика помогут обойтись без оперативного вмешательства.
Операция по восстановлению проходимости желудка проводится в несколько этапов:
Предоперационная подготовка – направлена на улучшение состояния пациента, позволяет избавиться от основных симптомов. На этом этапе пациенту назначают капельницы глюкозы, электролиты, физраствор. Также незадолго до операции из желудка пациента выводят еду при помощи зонда, что позволяет снизить нагрузку на место сужения. Процесс подготовки пациента к оперативному вмешательству составляет в среднем 7 дней. Весь период пациенту рекомендуется парентеральное питание.
Операция – выбор хирургического вмешательства напрямую зависит от стадии заболевания.
Реабилитационный период
В этот период очень важно правильное питание. У больного должен быть сбалансированный рацион, богатый витаминами
Рекомендуют молочные продукты с высокой калорийностью. А вот десерты, сладости категорически запрещены. Из десертов можно допускать в рационе только суфле, легкие пудинги и кисель.

При компенсированной стадии не всегда есть необходимость хирургического вмешательства. Пациентам на этой стадии заболевания чаще всего проводят проксимальную ваготомию. В такой ситуации зачастую нет надобности в дренирующей операции. А вот стадия субкомпенсированного стеноза требует проведение ваготомии с дренажем. Стадия декомпенсации или при диагностировании у пациента одновременно стеноза и язвы желудка необходимо проводить резекцию 2/3 желудка.
Способы диагностики прокталгии у женщин и мужчин
Диагностика заболевания осуществляется врачом при исследовании все возможных патологий, имеющих смежные признаки проявления. Обследование необходимо пройти у гинеколога и проктолога, поскольку имеет место риск сопутствующих заболеваний выделительной системы. Применяются процедуры такого характера:
Иногда для постановки диагноза требуется обследование у гинеколога.
- осмотр пальцевым методом заднего прохода;
- проверка стенок кишечника;
- проверка крови лабораторным путем для выявления воспалительных процессов;
- при отсутствии мочеполовых отклонений назначается обследование у женского специалиста и уролога.
Диагностика прокталгии
При обследовании больных с прокталгией нередко в анамнезе отмечаются перенесенные заболевания органов мочеиспускания, половой сферы, а также проктологические патологии. Однако, первичная прокталгия обычно предшествует данным патологиям (больные отмечают, что боли в прямой кишке бывали и раньше) и нередко является причиной обращения пациентов к гинекологу или урологу. Для постановки диагноза «синдром прокталгии» врачу необходимо произвести полное обследование на предмет выявления заболеваний, которые могут клинически проявляться болью в прямой кишке.
Физикальное обследование таких больных дополняется осмотром области заднего прохода и пальцевым исследованием анального канала. Пальцевое исследование обычно безболезненно. Иногда можно отметить спазм леваторов. Сфинктероманометрия при прокталгии обычно не выявляет патологических изменений тонуса. Для детального обследования стенок прямой кишки производят ректороманоскопию. При необходимости осмотреть верхние отделы ободочной кишки осуществляют колоноскопию или ирригоскопию. Лабораторное исследование крови помогает выявить признаки воспалительного процесса. Для исключения патологий мочеполовой системы назначают консультацию гинеколога и уролога, проводят УЗИ мочевого пузыря и органов таза.
В случае отсутствия органических и функциональных нарушений и при имеющихся жалобах на боль, диагностируют первичную прокталгию. Дифференциальная диагностика прокталгии производится с синдромом грушевидной мышцы и кокцигодинией. Обычно больные с данными патологиями уже лечились различными способами, поэтому необходим анализ имевших место процедур и их результатов.
Прокталгия у женщин симптомы виды признаки осложнения диагностика препараты народные методы
Плохое самочувствие
Плохое самочувствие
Кишечная прокталгия зачастую возникает у тех людей, которых ранее не беспокоил пищеварительный тракт. Болевой синдром возникает неожиданно с резкой болью, отдающей в промежье, брюшину и копчик. Прокталгия у женщин симптомы возникновения патологического состояния могут проявиться в 35-55 лет. Болезненность в аноректальной зоне происходит из-за мышечного спазма.
Прокталгия у женщин имеет симптомы, которые могут исчезнуть после опорожнения кишечника или принятия ванночки с теплой водой (сидячей). Патология протекает долго и изнурительно до развития концерофобии.
Прокталогическом синдроме, требует врачебного обследования, диагностики и проведения эффективной терапии.
Пациент должен пройти осмотр у проктолога с пальцевым исследованием прямокишечного органа и инструментального обследования.
- Виды прокталгии
- Прокталгия симптомы и признаки
- Особенности прокталгии у женщин
- Диагностирования прокталгии
- Принципы лечения прокталгии
- Прогнозирование прокталгии симптомы лечение
- Кто подвержен
- Препараты
- Народные средства
Симптомы
Основной показатель наличия проблемы – сильные боли в прямой кишке, мешающие нормальной жизнедеятельности. Эти признаки проявляются в:
- копчике (носят название «кокцигодиния»);
- заднем проходе (анальная невралгия). Обычно не имеют никаких предпосылок для появления.
Боль может:
- быть постоянным спутником пострадавшего;
- возникать внезапно и продолжаться любое время, но обычно не более получаса и в ночное время суток.
Болевые ощущения бывают как тупые, так и колющие. Иногда они носят такой характер, что определить точную локализацию невозможно.
Невралгия сопровождается:
- спазмами;
- жжением в копчике;
- тяжестью в животе;
- приапизмом;
- бледными кожными покровами;
- повышенным потоотделением.
Аноректальная боль (невралгия) к описанным выше болезненным областям добавляет еще и зоны:
- ягодиц;
- влагалища;
- бедер;
- крестцовой области.
Чаще всего возникает у дам за 50, страдающих:
Если фоновым заболеванием является стойкая канцерофобия, то пациенту показано оперативное вмешательство из-за органических факторов.
Диагностика
На основании одних только жалоб больного диагностировать прокталгию невозможно – так или иначе следует провести комплекс обследований, которые исключат органическое поражение прямой кишки.
Важным является выяснение анамнеза (истории) патологии. Очень часто выявляется, что пациенты с прокталгией переносили:
- болезни мочевыделительной системы;
- нарушения со стороны половых органов;
- проктологическую патологию.
Бывает и наоборот – прокталгия предшествует озвученным заболеваниям, пациенты, у которых такие патологии развились, указывают на ранее наблюдаемые боли в прямой кишке.
Прокталгия является одним из патологических состояний, при которых дополнительные исследования должны проводиться настолько широко, насколько это позволяют диагностические возможности клиники. Это физикальные, инструментальные, лабораторные методы.
Данные физикального обследования будут следующие:
- при осмотре заднего прохода – в ряде случаев наружный сфинктер будет спазмирован;
- при ректальном осмотре (пальцевом исследовании прямой кишки) – болезненность отсутствует, может отмечаться спазм леваторов.
Инструментальные методы, привлекаемые в диагностике при данной патологии, следующие:
- сфинктероманоскопия – измерение тонуса прямокишечного сфинктера;
- ректоскопия – осмотр внутренней поверхности стенок прямой кишки с помощью ректального зеркала;
- ректороманоскопия – осмотр прямой кишки и конечных отделов сигмовидной кишки с помощью ректороманоскопа;
- колоноскопия – осмотр толстой кишки на всем ее протяжении с помощью колоноскопа;
- ирригоскопия – рентгенологическое исследование толстого кишечника, при котором в него вводят контрастное вещество, после чего делают серию рентгенологических снимков;
- ультразвуковое исследование органов малого таза (УЗИ) – с его помощью можно определить наличие патологического процесса в том или ином органе, его локализацию, размеры, характеристики тканей;
- диагностическая лапароскопия – во время этого обследования через небольшой разрез в стенке живота вводят лапароскоп (разновидность эндоскопа), осматривают органы живот и малого таза.
Для исключения урологических заболеваний показана консультация уролога, гинекологических заболеваний у женщин – консультация гинеколога.
Из лабораторных методов в диагностике прокталгии используются:
Диагностика
На основании одних только жалоб больного диагностировать прокталгию невозможно – так или иначе следует провести комплекс обследований, которые исключат органическое поражение прямой кишки.
Важным является выяснение анамнеза (истории) патологии. Очень часто выявляется, что пациенты с прокталгией переносили:
- болезни мочевыделительной системы;
- нарушения со стороны половых органов;
- проктологическую патологию.
Бывает и наоборот – прокталгия предшествует озвученным заболеваниям, пациенты, у которых такие патологии развились, указывают на ранее наблюдаемые боли в прямой кишке.
Прокталгия является одним из патологических состояний, при которых дополнительные исследования должны проводиться настолько широко, насколько это позволяют диагностические возможности клиники. Это физикальные, инструментальные, лабораторные методы.
Данные физикального обследования будут следующие:
- при осмотре заднего прохода – в ряде случаев наружный сфинктер будет спазмирован;
- при ректальном осмотре (пальцевом исследовании прямой кишки) – болезненность отсутствует, может отмечаться спазм леваторов.
Инструментальные методы, привлекаемые в диагностике при данной патологии, следующие:
- сфинктероманоскопия – измерение тонуса прямокишечного сфинктера;
- ректоскопия – осмотр внутренней поверхности стенок прямой кишки с помощью ректального зеркала;
- ректороманоскопия – осмотр прямой кишки и конечных отделов сигмовидной кишки с помощью ректороманоскопа;
- колоноскопия – осмотр толстой кишки на всем ее протяжении с помощью колоноскопа;
- ирригоскопия – рентгенологическое исследование толстого кишечника, при котором в него вводят контрастное вещество, после чего делают серию рентгенологических снимков;
- ультразвуковое исследование органов малого таза (УЗИ) – с его помощью можно определить наличие патологического процесса в том или ином органе, его локализацию, размеры, характеристики тканей;
- диагностическая лапароскопия – во время этого обследования через небольшой разрез в стенке живота вводят лапароскоп (разновидность эндоскопа), осматривают органы живот и малого таза.
Для исключения урологических заболеваний показана консультация уролога, гинекологических заболеваний у женщин – консультация гинеколога.
Из лабораторных методов в диагностике прокталгии используются:
- общий анализ крови – проводится для обнаружения воспалительного процесса (про него свидетельствует повышенные количество лейкоцитов и СОЭ) или признаков кровотечения (уменьшение количеств эритроцитов и гемоглобина), которое является характерным для ряда проктологических болезней – злокачественных опухолей, неспецифического язвенного колита и других;
- общий анализ мочи – его проводят для исключения патологии мочевыделительной системы;
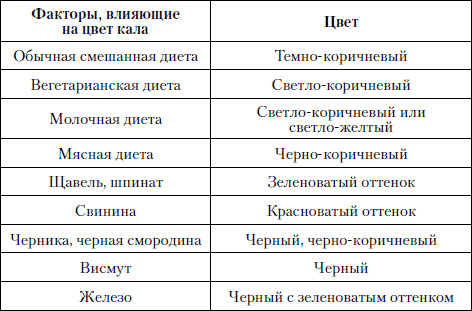
- копрограмма – по анализу кала делают заключение про наличие или отсутствие патологического процесса в толстом кишечнике;
- бактериологическое исследование – делают посев кала на питательные среды, по выросшим колониям констатируют наличие (или отсутствие) патогенной микрофлоры, ее разновидность.
Если при проведении всех указанных методов исследования органические и функциональные нарушения не выявляются, а боли в прямой кишке продолжаются, то диагностируют первичную прокталгию.
Прочие функции тонкого кишечника
Тонкая кишка выполняет и другие функции:
Моторную – вся полость канала представлена кольцевыми мышцами, в ходе сокращения которых обеспечивается продвижение пищи.
Эндокринную – за это отвечают особые клетки, синтезирующие определенный вид гормонов, благодаря которым обеспечивается работа кишечного аппарата. Гормоны могут оказывать влияние и на другие системы организма, будь это сердечно-сосудистая, кровеносная, нервная или любая другая
Большая часть этих клеток располагается в двенадцатиперстной кишке, поэтому эту часть можно считать самой важной среди прочих отделов тонкой кишки. И если здесь нарушается работа, состояние человека начинает ухудшаться, причем сильно.
Секреторную – вырабатывание кишечного сока, который содержит в своем составе разные составляющие для переработки и всасывания микроэлементов, извлекаемых из пищи.
Ко всему прочему, все вместе (толстая, прямая, тонкая кишка и все остальные ее части) обеспечивают защитную функцию за счет лимфоцитов. Они могут располагаться поодиночке, либо образовывать скопления в районе Пейеровых бляшек. Как результат – иммунитет укрепляется, а попавшие патогенные микроорганизмы нейтрализуются.