Синдром дисфагии
Содержание:
Causes
Swallowing is complex, and a number of conditions can interfere with this process. Sometimes the cause of dysphagia can’t be identified. However, dysphagia generally falls into one of the following categories.
Esophageal dysphagia
Esophageal dysphagia refers to the sensation of food sticking or getting hung up in the base of your throat or in your chest after you’ve started to swallow. Some of the causes of esophageal dysphagia include:
- Achalasia. When your lower esophageal muscle (sphincter) doesn’t relax properly to let food enter your stomach, it may cause you to bring food back up into your throat. Muscles in the wall of your esophagus may be weak as well, a condition that tends to worsen over time.
- Diffuse spasm. This condition produces multiple high-pressure, poorly coordinated contractions of your esophagus, usually after you swallow. Diffuse spasm affects the involuntary muscles in the walls of your lower esophagus.
- Esophageal stricture. A narrowed esophagus (stricture) can trap large pieces of food. Tumors or scar tissue, often caused by gastroesophageal reflux disease (GERD), can cause narrowing.
- Esophageal tumors. Difficulty swallowing tends to get progressively worse when esophageal tumors are present.
- Foreign bodies. Sometimes food or another object can partially block your throat or esophagus. Older adults with dentures and people who have difficulty chewing their food may be more likely to have a piece of food become lodged in the throat or esophagus.
- Esophageal ring. A thin area of narrowing in the lower esophagus can intermittently cause difficulty swallowing solid foods.
- GERD. Damage to esophageal tissues from stomach acid backing up into your esophagus can lead to spasm or scarring and narrowing of your lower esophagus.
- Eosinophilic esophagitis. This condition, which may be related to a food allergy, is caused by an overpopulation of cells called eosinophils in the esophagus.
- Scleroderma. Development of scar-like tissue, causing stiffening and hardening of tissues, can weaken your lower esophageal sphincter, allowing acid to back up into your esophagus and cause frequent heartburn.
- Radiation therapy. This cancer treatment can lead to inflammation and scarring of the esophagus.
Oropharyngeal dysphagia
Certain conditions can weaken your throat muscles, making it difficult to move food from your mouth into your throat and esophagus when you start to swallow. You may choke, gag or cough when you try to swallow or have the sensation of food or fluids going down your windpipe (trachea) or up your nose. This may lead to pneumonia.
Causes of oropharyngeal dysphagia include:
- Neurological disorders. Certain disorders — such as multiple sclerosis, muscular dystrophy and Parkinson’s disease — can cause dysphagia.
- Neurological damage. Sudden neurological damage, such as from a stroke or brain or spinal cord injury, can affect your ability to swallow.
- Pharyngoesophageal diverticulum (Zenker’s diverticulum). A small pouch that forms and collects food particles in your throat, often just above your esophagus, leads to difficulty swallowing, gurgling sounds, bad breath, and repeated throat clearing or coughing.
- Cancer. Certain cancers and some cancer treatments, such as radiation, can cause difficulty swallowing.
Разделы медицины
- Лечение в Израиле
- Лечение рака в Израиле
- Андрология
- Урология
- Проктология
- Флебология
- Кардиология
- Пластическая хирургия
- Маммология
- Гинекология
- ЛОР заболевания
- Офтальмология
- Нейрохирургия
- Ортопедия
- Стоматология
- Кардиохирургия
- Вертебрология
- Онкология
- Бариатрическая хирургия
- Лечение избыточного веса
- Хирургия ожирения в Израиле
- Бариатрическая хирургия в Эстонии
- Торакальная хирургия
- Восстановительная медицина
- Медицинский check up
- Лечение в Германии
- Кардиология в Германии
- Нейрохирургия в Германии
- Онкоцентр София в Москве
- Протонная терапия
- Хирургия роботом Да Винчи
- Санавиация
- Лечение в Турции
- Лечение в Индии
- Европейская онкоклиника в Москве
- Клиника неврологии и онкологии в Москве
- Лечение в Финляндии
- Лечение в Швейцарии
- Хирургия в Германии — Больница Саксенхаузен
Lifestyle and home remedies
If you have trouble swallowing, be sure to see a doctor and follow his or her advice. Also, some things you can try to help ease your symptoms include:
- Changing your eating habits. Try eating smaller, more-frequent meals. Be sure to cut your food into smaller pieces, chew food thoroughly and eat more slowly.
- Trying foods with different textures to see if some cause you more trouble. Thin liquids, such as coffee and juice, are a problem for some people, and sticky foods, such as peanut butter or caramel, can make swallowing difficult. Avoid foods that cause you trouble.
- Avoiding alcohol, tobacco and caffeine. These can make heartburn worse.
Лечение
Тактика врача при лечении дисфагии определяется причиной возникновения заболевания и степенью выраженности синдрома. Усилия врачей направлены на скорейшее восстановление акта глотания и предупреждение аспирационных осложнений.
Острые случаи дисфагии требуют срочной помощи:
- инородное тело срочно удаляется.
- срочно проводится десенсибилизирующая терапия.
При длительном течении заболевания, осложнившегося дисфагией, проводят полный курс этиопатогенетического лечения. Из медикаментозных препаратов применяют:
- Средства для улучшения нейрорегуляции акта глотания. При дегенеративных заболеваниях назначают агонисты и предшественники дофамина, центральные Н-холиноблокаторы. При инсультах широко используют мембранные стабилизаторы, нейро репаранты, нейропротекторы.
- Антагонисты кальция. Лекарство снижает концентрацию внутриклеточного кальция, за счет этого устраняется спазм мышечных волокон (диффузный эзофагеальный спазм, ахалазия), тем самым улучшается прохождение пищи.
- Антисекреторные препараты. Эти препараты используются при ГЭРБ и эозинофильном эзофагите с дисфагией. Применяются антациды, ИПП, ИГР.
- При инфекционной этиологии заболевания (ангины, абсцессы, фарингиты), показана антибактериальная терапия.
- При лечении функциональных расстройств глотания широко используются средства народной медицины.
В некоторых случаях устранение дисфагии возможно только хирургическим путем. При неоплазиях, закрывающих просвет пищевода, либо сдавливающих его, проводится резекция или удаление патологически измененного органа (удаление желудка, легкого) с последующим проведением лучевой и химиотерапии.
Так же больных при дивертикуле Ценкера можно лечить только в хирургии, проведенная вовремя крикофарингеальная миотомия практически излечивает дисфагию.
При рубцовых сужениях пищевода, препятствующих продвижению пищевого кома, применяют:
- бужирование;
- эндоскопическое рассечение стриктур;
- стентирование.
Если дисфагию устранить не удается, больному ставят назогастральный зонд либо делают гастростому.
Основные клинические рекомендации касаются коррекции рациона питания, замены твердой пищи на пищу мягкой консистенции.
При гиперсекреторных расстройствах требуется соблюдение диеты и особого образа жизни.
При неврологической патологии разработан целый ряд техник для улучшения орального глотания. Подбором индивидуальных методик для каждого отдельного больного занимается логопед в период реабилитации.
Дисфагия у детей
В детском возрасте дисфагия имеет свои особенности, последствия и осложнения. Глотательный акт – это сложный процесс. С помощью жевания происходит измельчение пищи. Это необходимо для более легкого проглатывания. На этом этапе происходит усиленное слюноотделение и выработка желудочного сока.
Слюна смачивает пережеванное блюдо, превращая его в пищевой комок. Далее пища продвигается к корню языка. Именно здесь расположена рефлекторная зона, которая отвечает за проглатывание и продвижение пищевого комка в глотку. Стоит отметить, что сознательно происходит только пережевывание пищи и ее проталкивание к корню языка. Весь остальной процесс происходит бессознательно. Он контролируется нервной системой и глоточно-пищеводными структурами.
Если говорить конкретно о дисфагии, то в основу ее развития ложится нарушение именно бессознательных этапов акта глотания. Это может проявляться в следующем:
- Обратный заброс пищевого комка из глотки в ротовую полость.
- Боли в грудине – по ходу продвижения пищи.
- Формирование кома в горле, при котором детям кажется, что пища застряла.
В зависимости от локализации патологического процесса, специалист разделяют дисфагию на четыре основные формы. При ротоглоточном типе затруднен переход пищевого комка из глотки в пищевод. Для эзофагеального типа характерно перекрытие просвета пищевода и нарушение двигательной активности мышц.
Кроме того, дисфагия может быть следствием несогласованности сокращений круговых волокон верхнего пищеводного сфинктера или передавливания пищевода кровеносными сосудами. В зависимости от степени тяжести, выделяют четыре основных стадии дисфагии:
- Трудности с проглатыванием некоторых видов твердой пищи.
- Затруднено проглатывание твердых блюд, при этом с жидкой пищей не возникает никаких проблем.
- Больной способен проглотить только жидкую пищу.
- Невозможность что-либо проглотить.
 Чаще всего дисфагия диагностируется у детей с церебральным параличом
Чаще всего дисфагия диагностируется у детей с церебральным параличом
Причиной дисфагии у детей могут стать такие заболевания:
- Детский церебральный паралич. Для патологии характерны многочисленные сбои в центральной нервной системе.
- Гиперкинез. Заболевание, при котором характерны непроизвольные движения отдельными частями тела.
- Склероз.
- Полиомиелит.
- Увеличение щитовидной железы.
- Воспалительные или опухолевые процессы.
В формировании дисфагии играют наследственные факторы и состояние женщины во время беременности. Оперативные вмешательства в глотке или ротовой полости могут стать причиной развития расстройств рефлекса глотания.
Важно! Чем младше ребенок, тем труднее диагностировать у него проблемы с глотанием.
Специалисты диагностируют дисфагию по следующим признакам:
- Во время кормления малыш длительно держит грудь губами, но не глотает молоко.
- Дети плачут и капризничают, при этом аппетит у них остается хорошим.
- В носовой полости могут появляться остатки грудного молока или молочной смеси.
- Кашель при кормлении. Это объясняется попаданием молока в трахею.
- Поворот головы или необычная поза при кормлении.
- Проблемы с формированием речи у детей старшего возраста.
- У детей школьного возраста присутствует общее недомогание, а также склонность к простудным заболеваниям. Формирование дефицита массы тела.
Лечение подбирается в индивидуальном порядке после проведения диагностического обследования. Терапевтические мероприятия проводят в условиях стационара под присмотром специалистов.
Методы лечения при дисфагии

Лечение дисфагии направлено на устранение основного заболевания
Лечение дисфагии должно быть направлено на устранение причины, вызывающей нарушение прохождения пищевого комка по пищеводу. Для этого могут использоваться как терапевтические, так и хирургические методы. При явлениях истинной дисфагии и забросе пищи в дыхательные пути, необходимо проведение экстренной медицинской помощи, заключающейся в удалении частиц пищи из трахеи и бронхов, а также их санации, и обеспечении питания пациента через зонд
Очень важно проводить профилактику аспирационной пневмонии в подобных случаях
Изменение питания и образа жизни
Каждый больной должен смочь изменить свой рацион питания. В пищу должны употребляться мягкие, легко перевариваемые продукты, такие как: пареные или отварные овощи, нежирное мясо птицы или рыба. Из рациона необходимо полностью исключить все жирные, острые, горячие продукты, а также любой фаст-фуд, способные вызывать раздражение слизистых оболочек и их повреждение. Также, всем больным рекомендуется отказаться от приема алкогольных напитков и табакокурения.

Пациентам с дисфагией рекомендуется отказаться от вредных привычек
В питании рекомендуется придерживаться определенных рекомендаций:
- Необходимо дробное питание: прием пищи небольшого объема 5-6 раз за сутки.
- Пища должна всегда быть мягкой и тщательно пережевываться.
- Запивать еду необходимо одним-двумя стаканами чистой воды.
- После приема пищи сохранять вертикальное положение тела в течение 2-х часов и в этот период отказаться от выполнения физической нагрузки.
Медикаментозные способы лечения
При дисфагии, вызванной язвенной болезнью и забросом желудочного сока в пищевод, рекомендуется использовать следующие группы препаратов:
- Обволакивающие средства (Фосфалюгель, Маалокс), которые создают защитную пленку на поверхности слизистых и нейтрализуют соляную кислоту, снижая агрессивность содержимого желудка.
- Средства, снижающие секрецию соляной кислоты (Рабепразол, Омез, Ранитидин) уменьшают кислотность желудочного сока.
- Прокинетики обеспечивают ускорение прохождения пищевого комка через пищевод и желудок, предупреждая развитие рефлюксов.
Лекарства, стимулирующие моторику желудочно-кишечного тракта
Правильный подбор лекарственных средств и их прием должен проходить под наблюдением лечащего врача.
Хирургическое лечение
При некоторых заболеваниях больным с дисфагией показано хирургическое лечение. Подобный подход используется для лечения опухолей – плоскоклеточного рака пищевода и аденокарциномы. Только радикальное удаление рака позволяет улучшить прогноз продолжительности и качества жизни у больного.
Проведение операции необходимо и при грыжах пищевода, так как медикаментозные средства могут только скрыть симптомы, но на саму причину их появления не влияют. С этой целью проводят хирургическое лечение, направленное на восстановление правильного расположения органов брюшной полости и укрепление пищеводного отверстия диафрагмы.
Дисфагия – симптом, который может появляться периодически и не вызывать серьезного дискомфорта. Однако, каждому необходимо помнить, что за ним иногда скрываются опасные заболевания, такие как опухоли. Поэтому при появлении нарушения глотании и изжоги, всегда необходимо обращаться за профессиональной медицинской помощью.
Как лечить непроходимость пищевода
Выбор метода лечения зависит от этиологии заболевания, степени непроходимости пищевода, возраста пациента.
При возникновении ощущения непроходимости пищи в пищеводе применяют терапевтические методы, оперативное лечение, широко пользуются методами альтернативной медицины.
Лечение медикаментами
Консервативное лечение непроходимости пищевода на начальных стадиях заболевания, когда превалируют симптомы ГЭРБ, вполне оправданно. Для уменьшения воспалительных явлений назначают лекарства в виде таблеток:
- препараты, снижающие агрессивное действие рефлюктата на слизистую (антациды, ИПП, ИГР);
- препараты, ускоряющие продвижение пищи по ЖКТ (прокинетики)
- спазмолитики, уменьшающие болевые ощущения;
- метаболики;
- седативные вещества.
Оперативное лечение
При злокачественных новообразованиях у взрослых людей, если это возможно, проводят радикальную операцию по удалению пораженного органа, с последующей пластикой и проведением всего комплекса противоонкологического лечения.
Если же опухоль неоперабельная, то для устранения синдрома непроходимости пищи, улучшения состояния больного и сохранения перорального кормления, проводят эндоскопическое стентирование.
В случаях доброкачественного характера непроходимости пищевода применяют метод эндоскопического бужирования – безоперационная дилатация суженного участка с помощью бужа или раздуваемого баллона с целью восстановления проходимости.
Методы диагностики
Диагностируется РЭ с помощью эндоскопии (с биопсией), рентген исследования пищевода и желудка, внутри пищеводной РН-метрией и манометрией.
- Эзофагоскопия позволяет тщательно осмотреть слизистую пищевода, определить степень поражения органа согласно Лос-Анжелесской классификации (a, b, c, d), взять биоптат для гистологического исследования.
- Рентген с контрастированием пищевода позволяет выявить очаг поражения, степень сужения просвета органа.
- Длительное измерение кислотности пищевода позволяет констатировать наличие гастроэзофагеального рефлюкса.
- Манометрия пищевода – позволяет оценить моторику органа, определить клиренс пищевода.
После обследования выставляют диагноз и назначают медикаментозное лечение лекарственными препаратами.
Причины
В зависимости от причин, которые спровоцировали прогрессирование данной болезни, она может быть следующих видов:
- функциональная дисфагия. Наблюдается в том случае, если никаких механических препятствий для прохождения пищи нет, но наблюдаются только расстройства ЦНС;
- истинная;
- дисфагия, которая возникает из-за органических поражений (при патологиях верхних отделов ЖКТ).
Отдельного внимания заслуживает парадоксальная дисфагия. В этом случае наблюдается более лёгкое прохождение твёрдой пищи через пищевод, нежели жидкой. Человеку намного проще глотать целые и большие куски пищи, чем пережёвывать все это.
Для того чтобы пища могла полноценно и беспрепятственно перемещаться из ротоглотки в желудок, мышцы пищевода должны постоянно пребывать в тонусе. Но есть некоторые факторы, под воздействием которых данный физиологический процесс может нарушаться.
Наиболее частая причина развития дисфагии – неспособность мышц и расположенных в них нервных окончаний выполнять свою основную функцию – перемещать пищевой комок по пищеводу. Данное патологическое состояние провоцируют:
- инсульт;
- травма позвоночного столба или же головы;
- спазмирование пищевода;
- рассеянный склероз;
- ахалазия;
- мышечная дистрофия;
- склеродермия, в результате прогрессирования которой происходит ужесточение тканей пищевода;
- некоторые недуги иммунной системы, которые способствую прогрессированию опухолевых и воспалительных процессов. К таким заболеваниям можно отнести полимиозит, дерматомиозит.
Вторая причина развития дисфагии – это полная или частичная блокировка пищевода. Данное патологическое состояние развивается у человека под действием нескольких факторов:
- опухоли пищевода, носящие доброкачественный или злокачественный характер;
- расслоение тканей пищевода. Это патологическое состояние чаще всего бывает врожденным, но также не редки случаи, когда патология являлась приобретённой на протяжении жизни;
- дивертикул пищевода;
- гастроэзофагеальный рефлюкс;
- опухоли, которые оказывают давление на пищевод со стороны других органов. К примеру, увеличенные лимфатические узлы;
- возраст. Чаще всего именно возрастное старение организма является основной причиной развития дисфагии у пожилых людей.
References
- Smithard DG, Smeeton NC, Wolfe CD (January 2007). «Long-term outcome after stroke: does dysphagia matter?». Age and Ageing. 36 (1): 90–94. doi:. PMID .
- Sleisenger MH, Feldman M, Friedman LM (2002). Sleisenger & Fordtran’s Gastrointestinal & Liver Disease, 7th edition. Philadelphia, PA: W.B. Saunders Company. pp. Chapter 6, p. 63. ISBN 978-0-7216-0010-9.
- ^ Logemann, Jeri A. (1998). Evaluation and treatment of swallowing disorders. Austin, Tex: Pro-Ed. ISBN 978-0-89079-728-0.
- ^
- Martino R, Foley N, Bhogal S, Diamant N, Speechley M, Teasell R (December 2005). «Dysphagia after stroke: incidence, diagnosis, and pulmonary complications». Stroke. 36 (12): 2756–63. doi:. PMID .
Воспаление пищевода и лечение народными средствами
Народная медицина при лечении воспаления пищевода использует средства, уменьшающие выраженность местной воспалительной реакции, тем самым уменьшая боль и изжогу.

Рецепты, наиболее простые для приготовления в домашних условиях, для лечения народными средствами, снимающие симптомы воспаления рассмотрены на схеме ниже (таб. 1):
Таблица 1. Рецепты приготовления средств при воспалении пищевода
| Облепиховое масло |
Способ приготовления: Покупается в аптекеСпособ приема: 1 столовая ложка 3 раза в день натощак |
| Ромашка аптечная |
Способ приготовления: Заваривается как чайСпособ приема: Выпивать по чашке 5 раз в день перед едой |
| Алоэ древовидное + вода |
Способ приготовления: Свежевыжатый сок алоэ разбавить в воде (0,060 — 0,030)Способ приема: Пить при возникновении изжоги |
| Корки плодов граната |
Способ приготовления: Взять 1 литр кипятка + 2 столовые ложки сухих гранатовых корок. Засыпать в термос корки и залить кипятком, плотно закрыть, оставить на сутки.Способ приема: Пить по 0,025 л настоя каждые 5 — 6 часов натощак в течение 5 дней, через месяц курс повторяют |
| Пчелиный мёд |
Способ приготовления: 50 гр. свежего пчелиного мёда разделить на два приёмаСпособ приема: Принимать по 25 гр. 2 раза в день |
History
Jump to section +
Patients who have dysphagia may present with a variety of complaints, but they usually report coughing or choking, or the abnormal sensation of food sticking in the back of the throat or upper chest when they are trying to swallow. A carefully conducted patient history will enable the physician to identify 80 to 85 percent of the causes of dysphagia. Specific questions about the onset, duration and severity of the dysphagia, and a variety of associated symptoms () may help narrow the differential diagnoses to a specific diagnosis or to an anatomic or pathophysiologic-related diagnosis.
A patient’s general health information should be reviewed, including long-term illnesses, current prescription medications, and alcohol and tobacco use. While the literature does not describe dysphagia caused by non-prescription drugs, it is always reasonable to inquire about this. Commonly prescribed medications can cause dysphagia in either the oropharyngeal or esophageal stages of swallowing ()., Antibiotics (doxycycline , tetracycline, clindamycin , trimethoprim-sulfamethoxazole ) and nonsteroidal anti-inflammatory drugs are the most common causes of direct mucosal injury to the esophagus, while potassium chloride tablets can cause the most severe injury. Anticholinergics, alpha adrenergic blockers, angiotensin-converting enzyme (ACE) inhibitors and many short- and long-acting antihistamines can cause xerostomia.
A carefully conducted patient history should answer two general questions: (1) is the dysphagia oropharyngeal or esophageal in nature and (2) is it caused by mechanical obstruction or a neuromuscular motility disorder? presents an algorithmic approach to the history.
Differential Diagnosis of Dysphagia
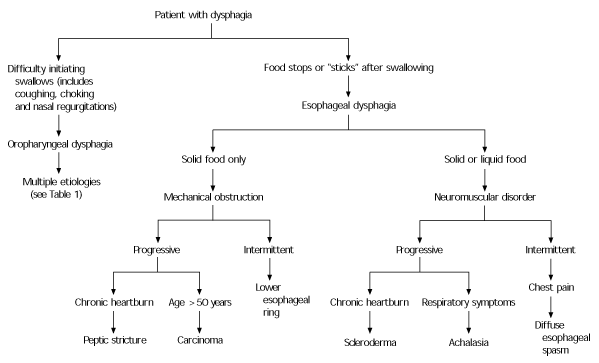
FIGURE 2.
Differentiating symptoms of dysphagia.
Information from Castell DO. Approach to the patient with dysphagia. In: Yamada T, ed. Textbook of gastroenterology. 2d ed. Philadelphia: Lippincott Williams & Wilkins, 1995.
Differential Diagnosis of Dysphagia
FIGURE 2.
Differentiating symptoms of dysphagia.
Information from Castell DO. Approach to the patient with dysphagia. In: Yamada T, ed. Textbook of gastroenterology. 2d ed. Philadelphia: Lippincott Williams & Wilkins, 1995.
OROPHARYNGEAL LOCALIZATION
Patients with oropharyngeal dysphagia present with difficulty in initiating swallowing and may also have associated coughing, choking or nasal regurgitation. The patient’s speech quality may have a nasal tone. These dysphagias are most often associated with stroke, Parkinson’s disease or other long-term neuromuscular disorders. Local structural lesions are less common.
ESOPHAGEAL LOCALIZATION
Patients with esophageal dysphagia present with the sensation of food sticking in their throat or chest. The patient’s description of the perceived location of the obstruction often does not correlate well with actual pathology, especially if the perceived location is in the cervical area. Motility disorders and mechanical obstructions are common. Several medications have been associated with direct esophageal mucosal injury while others can decrease lower esophageal sphincter pressures and cause reflux ().,
NEUROMUSCULAR MOTILITY DISORDERS
Patients with neuromuscular dysphagia experience gradually progressive difficulty in swallowing solid food and liquids. Cold foods often aggravate the problem. Patients may succeed in passing the food bolus by repeated swallowing, by performing the Valsalva maneuver or by making a positional change. They are more likely to experience pain when swallowing than patients with simple obstruction. Achalasia, scleroderma and diffuse esophageal spasm are the most common causes of neuromuscular motility disorders.
Симптомы и признаки дисфагии пищевода
При попытке проглотить пищу у больных начинается кашель, при этом пища выталкивается через рот или нос, или происходит ее аспирация. В отношении жидкостей дело обстоит даже хуже, чем в отношении твердой пищи. Могут отмечаться «влажный» (булькающий, гнусавый) голос, небольшой кашель, отек слизистой верхних дыхательных путей и аспирационная пневмония.
К симптомам, которые указывают на орофарингеальную дисфагию, относятся затруднение в самом начале глотания, кашель или заброс пищи в полость носа во время глотания, необходимость в повторном проглатывании, слюнотечение, чувство, «будто пища остановилась в области шеи», «отсутствие возможности дышать» в момент обструкции при глотании
Важно отметить, что черепно-мозговые нервы, которые контролируют работу мышц, участвующих в глотании, также иннервируют структуры, ответственные за говорение. В связи с этим у больных возможны дизартрия и изменение голоса
При орофарингеальной дисфагии, в отличие от эзофагеальной, в анамнезе могут упоминаться инсульт или нервно-мышечная патология.
При эзофагеальной дисфагии симптоматика обычно менее специфична. Хотя больные могут указывать на то место в пищеводе, где происходит застревание пищи, при морфологических изменениях это обозначение локализации, как правило, не соответствует истине. Если препятствие для свободного прохождения пищевого комка стойко сохраняется, больного начинают беспокоить отрыжка и рвота, причем в отрыгиваемой массе обнаруживается пища более чем от одного проглатывания. Больным с эзофагеальной дисфагией менее свойственна паника, и у них практически не бывает симптомов, связанных с дисфункцией дыхательных путей, меньше вероятность аспирации. Эзофагеальная дисфагия может быть обусловлена двумя основными причинами: механической обструкцией и нарушением двигательной функции. В каждом случае клиническая картина различна, и это обсуждается далее по тексту.
Механическая эзофагеальная дисфагия обычно выражается в эпизодически возникающих затруднениях при проглатывании твердой пищи, таблеток или большого пищевого комка. Больные указывают на частое застревание отдельных глотков пищи. Они, как правило, «смывают застрявший кусок», запивая водой, чтобы устранить дискомфорт, затем, после того как пищевой комок пройдет дальше или отрыгнется, продолжают есть. Проявления могут возникать чаще, если человек находится в условиях, при которых он не концентрируется на процессе жевания, например на вечеринке или в самом начале еды, когда обычно едят быстро. Отлична ситуация с эзофагеальной дисфагией, обусловленной нарушением двигательной функции органа. В этом случае затруднения возникают при проглатывании как жидкой, так и твердой пищи. В противоположность дисфагии за счет анатомического препятствия такой вид расстройства глотания появляется в любой момент приема пищи; срыгивания более характерны, и нередко после такого эпизода больной перестает есть.